Die Glukose-Werte kann man im Blut und im Gewebe messen. Welche Methode bei Typ-2-Diabetes wann sinnvoll ist und welche zusätzlichen Informationen die Gewebezucker-Messung bietet, erfahren Sie in diesem Artikel.
Nach einigen Monaten zeigte sich schon, dass ihre Werte viel gleichmäßiger waren. Sich anbahnende Unterzuckerungen erkannte sie so und konnte sofort mit Traubenzucker oder Apfelsaft gegensteuern. Sie ist sehr zufrieden, dass sie diese neue Mess-Möglichkeit erhalten hat. So fühlt sie sich ihrer neuen Stelle gewachsen.
Immer mehr Menschen mit Typ-1-Diabetes nutzen Systeme zur kontinuierlichen Glukose-Messung (CGM) im Gewebe. Aber auch Typ-2-Diabetiker nutzen mittlerweile häufig eine Form der kontinuierlichen Glukose-Messung, die immer mehr an Bedeutung gewinnt: ein Flash-Glukose-Messsystem. Nach aktuellen Zahlen nutzt etwa jeder sechste Typ-2-Diabetiker diese Methode der Glukose-Messung. Diese neue Technik wird heute von vielen immer mehr als Chance gesehen. Aber ist diese Mess-Methode auch bei Menschen mit Typ-2-Diabetes sinnvoll? Verhilft sie zu einer besseren Diabetes-Einstellung, zu mehr Lebensqualität?
Blutzucker-Messung auch bei Typ-2-Diabetes wichtig
Verschiedene Studien zeigen, dass bei Typ-2-Diabetes der HbA1c-Wert, also der Langzeit-Zuckerwert, nicht zu hoch, aber auch nicht zu tief sein sollte. Um das zu erreichen, sind Blutzucker-Messungen auch bei Menschen mit Typ-2-Diabetes sinnvoll bzw. notwendig. Da immer mehr Typ-2-Diabetiker ihr Leben aktiv gestalten und viel unterwegs sind, Sport treiben, Fahrrad fahren, gilt auch für sie: Wenn sie Medikamente einsetzen, mit denen potenziell eine Unterzuckerung auftreten kann, müssen auch sie häufiger den Blutzucker messen. Typ-2-Diabetiker, die mit Medikamenten behandelt werden, die keine Unterzuckerung verursachen können, brauchen dagegen nur gelegentlich ein Blutzucker-Tagesprofil, z. B. einmal pro Woche.
Besondere Situationen unter Kontrolle
Im Fall einer Krankheit oder bei extremer Bewegung, bei Fieber, nach Operationen oder im Urlaub, also in besonderen Lebens-Situationen, ist es ebenfalls sinnvoll, den Blutzucker selbst zu messen, um ggf. selbst auf die Werte zu reagieren oder Rücksprache mit dem Hausarzt halten zu können. Sowohl bei Menschen mit Typ-1- als auch bei Menschen mit Typ-2-Diabetes dient die Messung in diesen besonderen Situationen insbesondere der Sicherheit der Betroffenen.
Entgleisungen verhindern durch Messen
Da Typ-2-Diabetiker häufig noch sehr lange selbst Insulin produzieren, ist das Steuern des Glukose-Verlaufs einfacher und es kommt seltener zu Unterzuckerungen. Wenn doch welche auftreten, entstehen sie meist nicht so schnell und nicht so akut wie bei Typ-1-Diabetikern. Tritt jedoch eine Entgleisung der Glukose-Werte nach oben (Hyperglykämie) auf, z. B. im Rahmen einer fieberhaften Erkrankung, und die Blutzucker-Messungen werden nicht regelmäßig durchgeführt, kann dies lebensgefährlich verlaufen durch ein hyperosmolares Koma, bei dem es zu massiven Elektrolyt-Störungen, z. B. beim Kalium, kommt.
- im Schichtdienst mit zum Teil wechselnder körperlicher und geistiger Beanspruchung
- während der Schwangerschaft
- Freizeit-Aktivitäten der heute häufig auch älteren Typ-2-Diabetiker mit einem erhöhten Risiko für Unterzuckerungen
- Ereignis-gesteuerte Messungen: z. B. 2 Stunden nach dem Essen eines bestimmten Nahrungsmittels oder vor und 1 bis 2 Stunden nach einer bestimmten körperlichen Aktivität oder am nächsten Morgen nach Alkohol, um Erfahrungen über die WIrkung auf den Blutzucker zu sammeln
- vor, während und nach einer längeren Autofahrt
- bei Krankheit z. B. mit Fieber
- Kortison-Therapie (z. B. bei Asthma- oder Rheuma-Schub)
Es sollten deshalb auch Typ-2-Diabetikern Blutzucker-Teststreifen zur Verfügung gestellt werden, deren Zahl sich nach der Therapieform und Lebens-Notwendigkeiten richtet. Dies gilt selbstverständlich auf jeden Fall für Menschen mit Typ-2-Diabetes und einer intensivierten Insulin-Therapie, die wie Menschen mit Typ-1-Diabetes mehrfach täglich den Blutzucker messen sollen.
Blutzucker – Gewebezucker
Systeme zum kontinuierlichen Glukose-Monitoring (CGM) messen nicht den Blutzucker, sondern den Gewebezucker. Der Sensor des CGM-Systems liegt im Unterhautfettgewebe, genauer gesagt im Interstitium, der Zwischenzell-Flüssigkeit. Dort misst er die Glukose-Konzentration und sendet die Werte direkt an einen Empfänger. Untersuchungen in den letzten Jahrzehnten haben gezeigt, dass Blutzucker und Gewebezucker im Prinzip in der Höhe und von ihrem Verlauf her gut übereinstimmen – solange die Glukose-Werte relativ stabil sind. Wenn der Blutzucker allerdings rasch abfällt oder rasch ansteigt, dauert es eine gewisse Zeit, bis der Gewebezucker entsprechend reagiert.
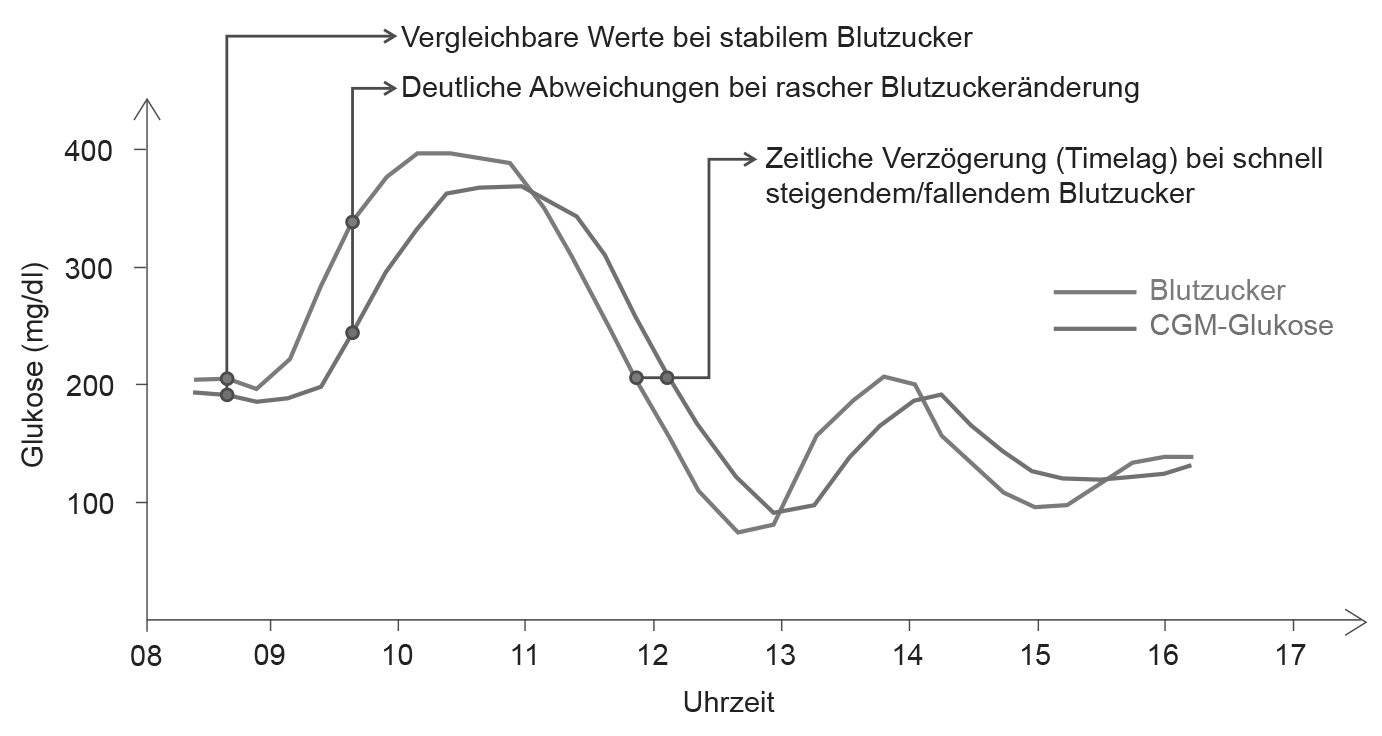 Bei stabilem Verlauf sind Blut- und Gewebezucker-Werte vergleichbar. Fallen oder steigen die Werte schnell, zeigt sich das in den Gewebezucker-Werten (CGM-Werten) erst kurz nach den Blutzucker-Werten.
Bei stabilem Verlauf sind Blut- und Gewebezucker-Werte vergleichbar. Fallen oder steigen die Werte schnell, zeigt sich das in den Gewebezucker-Werten (CGM-Werten) erst kurz nach den Blutzucker-Werten.
Ein CGM-System bildet also nicht 1 : 1 den aktuellen Blutzucker-Wert ab, sondern den aktuellen Gewebezucker-Wert. Dass der Gewebezucker sich später ändert als der Blutzucker, hängt damit zusammen, dass Glukose aus der Nahrung über den Darm zuerst im Blut ankommt und von dort ins Gewebe Richtung Zellen, wo die Energie benötigt wird, weiterfließt. Typischerweise kommt es unmittelbar nach einer Mahlzeit oder beim Sport zu schnellen Anstiegen oder Abfällen der Glukose-Werte, sodass hier die Zeitverzögerung, auch als Timelag bezeichnet, zu bemerken ist (siehe Abbildung unten). Die Zeitverzögerung beträgt etwa 5 bis 25 Minuten – je nach Ausgangslage.
Trends und Alarme mit CGM-Systemen möglich
Durch das Messen mit CGM-Systemen stehen sehr viel mehr Glukose-Werte zur Verfügung als beim Messen des Blutzuckers, denn die Werte werden alle paar Minuten gemessen. So lässt sich auch der Trend nach oben oder unten relativ genau vorhersagen – was durch Trendpfeile angezeigt wird – und man kann entsprechende Gegenmaßnahmen ergreifen, z. B. einer Unterzuckerung rechtzeitig vorbeugen. Alarme können vor bzw. bei Unter- und Überzuckerungen (Hypo- und Hyperglykämien) warnen. Die Alarm-Grenzen nach unten und oben kann man weitgehend individuell festlegen.
Am meisten genutzt: FreeStyle Libre
Das aktuell auch von Typ-2-Diabetikern meistverwendete System zur Gewebezucker-Messung ist das FreeStyle Libre 2 bzw. 3 des Herstellers Abbott. Der kleine Sensor mit Transmitter, der in der Regel mit einem Applikator (Stechhilfe) an der Rückseite des Oberarms gesetzt wird, speichert die gemessenen Werte automatisch.
Um die Werte abrufen zu können, muss der Sensor des FreeStyle Libre 2 mit dem Lesegerät oder dem Smartphone mit installierter App gescannt werden, beim FreeStyle Libre 3 werden die Werte automatisch angezeigt, ein Scannen ist nicht erforderlich. Das Scannen funktioniert auch durch „normale“ Kleidung hindurch. Das System misst sehr genau, bereits ab dem ersten Tag der Anwendung, was durch Studien belegt wurde. Der Sensor kann bis zu 14 Tage im Unterhautfettgewebe liegen.
Glukose-Verlauf und Risiko-Situationen besser erkennbar
Wie aktuelle Studien belegen, kann durch CGM-Systeme der Glukose-Verlauf besser dargestellt werden als mit der punktuellen Blutzucker-Messung. Risiko-Situationen, wie Hypoglykämien in der Nacht, nach Sport oder auch bei Autofahrten, lassen sich so erkennen – was positiv bei der Diabetes-Einstellung unterstützen kann.
Hinzu kommt, dass die Glukose-Daten in eine Software auslesbar sind, sodass man ein vollständiges Glukose-Profil über mehrere Wochen erhält. Dieses kann man allein oder zusammen mit seinem behandelnden Arzt auswerten und für Therapie-Entscheidungen nutzen. Gelegentliche Blutzucker-Kontrollen können trotzdem in bestimmten Situationen – z. B. wenn der Wert nicht zum Körpergefühl passt – notwendig und sinnvoll sein. Aber der Einsatz eines CGM-Systems kann malträtierte Fingerkuppen schonen.
Wer keine Medikamente mit Unterzuckerungs-Gefahr einsetzt, ist meistens mit einer gelegentlichen Blutzucker-Messung und einer regelmäßigen Kontrolle des HbA1c-Werts genauso gut versorgt, wenn durch Dokumentation der Blutzucker-Werte und Anpassung der Medikamente nach Rücksprache mit dem Diabetes-Team die Therapie korrigiert wird.
Autor:
|
|
Erschienen in: Diabetes-Journal, 2022; 71 (5) Seite 32-35


