Seit der Entscheidung des Gemeinsamen Bundesausschusses (G-BA), dass eine kontinuierliche Glukosemessung mit Alarmfunktion (CGM-System) bei entsprechender Indikation eine Regelleistung der Krankenkassen ist, steht ein erneuter Paradigmenwechsel in der Selbstkontrolle bevor. Prof. Danne mit einer Bestandsaufnahme.
Seit dem Umdenken von Urinzucker- zur Blutzuckermessung in den 80er Jahren des letzten Jahrhunderts galt der Blutzucker als der allgemein akzeptierte Standard für Menschen mit insulinpflichtigem Diabetes. Genauso, wie sich heute viele nicht mehr vorstellen können, ihre Diabetestherapie nach Urinzuckerwerten auszurichten, sind nun die Tage der Blutzuckermessung gezählt. Das abgebildete Schema ist ein Diskussionsvorschlag, nach dem wir im Kinder- und Jugendkrankenhaus “Auf der Bult” zukünftig Patienten beraten wollen:
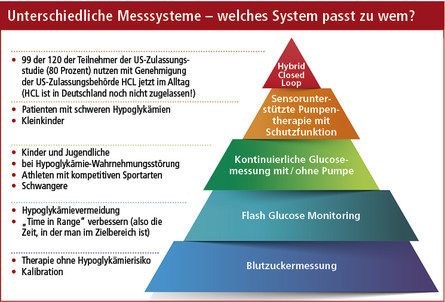
Unterschiedliche Messsysteme – welches System passt zu wem? Diskussionsvorschlag, nach dem im Kinder- und Jugendkrankenhaus “Auf der Bult” zukünftig Patienten beraten werden sollen (größere Darstellung in der linken Spalte bzw. am Ende des Artikels).
Zur Information über CGM allgemein verweisen wir auf die SPECTRUM-Schulungsmodule 0, die auf der Webseite der AGPD (Arbeitsgemeinschaft für Pädiatrische Diabetologie) kostenfrei einsehbar sind.
Blutzuckermessung
Die Blutglukosemessung gibt als Momentaufnahme Auskunft über einen Zeitraum von wenigen Minuten. Sie erlaubt keine Vorhersage über eine ansteigende oder abfallende Tendenz des Blutzuckers und ist daher nunmehr nur für Menschen mit einer Diabetestherapie ohne Hypoglykämierisiko geeignet. Zur Überprüfung einer eventuellen Fehlmessung eines kontinuierlichen Systems und gegenwärtig noch zur Eichung der meisten kontinuierlichen Systeme wird die Blutzuckermessung aber zunächst weiter benötigt werden.
Flash Glucose-Monitoring (FGM)
Im Gegensatz zu den CGM-Systemen wird das FGM-Gerät (FreeStyle Libre) firmenseitig kalibriert und benötigt keine Eichung durch den Nutzer. Der Glukosesensor wird auf die Haut geklebt und übermittelt bis zu 14 Tage lang drahtlos kontinuierliche Glukosedaten an einen Touchscreen-Reader oder ein Android-Smartphone. Reader oder Smartphone müssen zum Ablesen der Werte über den Sensor gehalten werden.
Beim Ablesen des Werts mit dem Reader wird nicht nur der aktuelle “Real time”-Sensorglukose-Wert, sondern auch ein Glukosetrendpfeil sowie eine Grafik der letzten acht Stunden gezeigt. Ein wichtiger Unterschied zu den CGM-Geräten ist das Fehlen einer Alarmfunktion, da der Nutzer ohnehin das Lesegerät über den Sensor halten muss, um die Werte drahtlos einzuscannen. Das FGM ist für Kinder ab vier Jahren zugelassen.
Hypoglykämiereduktion ohne Alarm
Obwohl beim FGM die Alarmfunktion fehlt, zeigte die IMPACT-Studie bei 252 erwachsenen Typ-1-Diabetes-Patienten gegenüber Blutzuckermessung nicht nur eine signifikante Zunahme der Werte im Zielbereich (70 bis 180 mg/dl bzw. 3,9 bis 10 mmol/l), sondern auch eine Reduktion der Zeit in Hypoglykämie (Wert unter 70 mg/dl bzw. 3,9 mmol/l) um 38 Prozent sowie eine Reduktion der Zeit nächtlicher Hypoglykämien um 40 Prozent, obwohl fast keine Routine-Blutzuckermessungen mehr durchgeführt wurden (91 Prozent weniger).
Der Grund für diese Verbesserung im Vergleich zu fünf bis sechs Blutzuckermessungen täglich: Durchschnittlich wurde die Glukose mit FGM 15-mal gescannt – sowohl tagsüber als auch nachts.
Da dieses kontinuierliche System keine Alarmfunktion hat, ist es aber nicht in den G-BA-Beschluss zur Erstattung eingeschlossen. Weil aber die Kosten von FGM mit den Kosten für regelmäßige, häufige Blutzuckermessungen vergleichbar sind, erstatten immer mehr Krankenkassen auch die Kosten für FGM. Für alle Menschen mit Typ-1-Diabetes, die kein besonderes Risiko für schwere Unterzuckerungen haben, ist FGM auch ohne Alarm geeignet.
Kontinuierliche Glukosemessung mit/ohne Pumpe
Ein CGM-System kann das Leben mit Diabetes gerade für Kinder und Jugendliche mit ihrem grundsätzlich höheren Risiko für Hypoglykämien im Alltag deutlich vereinfachen und mit den Alarmmeldungen viel Sicherheit vermitteln, egal, ob die Kinder und Jugendlichen eine Pumpe tragen oder eine Injektionstherapie durchführen. Es eignet sich daher auch besonders für Diabetespatienten mit Hypoglykämiewahrnehmungsstörung, Athleten mit kompetitiven Sportarten und Schwangere.
Oft sind die Erwartungen an ein solches System sehr hoch und die Erleichterung im Alltag stellt sich nicht sofort ein. Im Modul 0 des SPECTRUM-Schulungsprogramms zu CGM hilft ein Fragebogen, gemeinsam eine Entscheidung für CGM mit dem Diabetes-Team zu diskutieren und sich über Motivation, Belastungen und Erwartungen klar zu werden.
Sensorunterstützt und mit Schutzfunktion
Bei uns werden alle Kleinkinder ab Manifestation mit einer Insulinpumpe behandelt. Da sie grundsätzlich Unterzuckerungen nicht selbst sicher erkennen können, besteht bei ihnen auch die Indikation, sofort mit einem CGM-System mit Schutzfunktion versorgt zu werden (mit automatischer Abschaltung der Insulininfusion bei Erreichen eines Unterzuckerungsschwellenwerts bzw. vorausschauender Abschaltung, wenn der niedrige Grenzwert voraussichtlich innerhalb von 30 Minuten erreicht wird – dies bieten Paradigm VEO bzw. Medtronic 640G mit Sensor).
Das gleiche gilt für Patienten mit schweren Hypoglykämien, da diese besonders von einem erneuten Auftreten einer möglicherweise folgenreichen schweren Unterzuckerung bedroht sind.
Hybrid-Closed-Loop
Im September diesen Jahres erhielt die Medtronic Minimed 670G-Sensor/Pumpenkombination (siehe Diabetes-Eltern-Journal 3/2016) die Marktzulassung in den USA. Dabei wird die Basalinsulingabe Tag und Nacht durch einen Rechen-Algorithmus auf ein fixiertes Ziel bei 120 mg/dl (6,7 mmol/l) entsprechend der Sensorglukose angepasst. Der Nutzer muss nach wie vor die Kohlenhydrataufnahme zu Mahlzeiten eingeben, die Blutzuckerbestimmung zur Kalibration durchführen und Sensor und Infusionsset wechseln.
Für welche Patienten dieses System geeignet ist, wenn es ca. 2018 auch in Deutschland erhältlich ist, lässt sich noch nicht sagen. Immerhin wollten 99 der 120 Teilnehmer der US-Zulassungsstudie das System auch vor der offiziellen Zulassung im Alltag nutzen.
von Prof. Dr. med. Thomas Danne
Chefarzt Diabetologie, Endokrinologie und Allgemeine Pädiatrie und klinische Forschung,
Zentrum für Kinder- und Jugendmedizin “Auf der Bult”,
Janusz-Korczak-Allee 12, 30173 Hannover30173 Hannover
Telefon: 0511 / 8115 – 0 (Zentrale), Telefax: 0511 / 8115 – 1060
E-Mail: info@hka.de
Erschienen in: Diabetes-Eltern-Journal, 2016; 9 (4) Seite 6-7

