- Behandlung
Bessere Insulintherapie durch CGM: Zahlen, Daten, Fakten
5 Minuten

Zu einer guten Insulintherapie gehört, dass Menschen mit Diabetes selbst ihre Blut- und/oder Gewebezuckerwerte messen – und strukturiert auswerten. Wie das funktioniert, erfahren Sie hier.
Nur wer regelmäßig seinen Blutzucker misst, hat genügend Daten, um seine Insulineinstellung gut anzupassen. Durch Scannen bzw. Senden und Auslesen der Real-Time-CGM-Geräte und des FreeStyle Libre eröffnet sich eine neue Möglichkeit für die Insulinanpassung auf Seiten der Betroffenen selbst und für die Behandlungsteams.
Basis: Messen und Blutzuckertagebuch
Eine gute Blutzuckereinstellung basiert auf Ergebnissen aus der Blutzuckermessung – das hat bestimmt schon jeder Mensch mit Diabetes von seinem Behandlungsteam zu hören bekommen: „Sie müssen uns Werte mitbringen, nur so können wir das Insulin anpassen.“ Je mehr Werte es sind und je mehr zusätzliche Informationen mitgebracht werden, umso besser ist es.
Das heißt im Normalfall, dass zu den geforderten 4 Blutzuckermessungen am Tag oftmals zusätzlich die Werte nach dem Essen (postprandiale Werte oder pp-Werte) gemessen werden mussten, am besten noch ergänzt durch Informationen im Blutzuckertagebuch wie Menge und Art der Kohlenhydrate, Sport, Stress, Spritzfehler usw. Dieses lückenlose Protokoll sollte mindestens über 2 Wochen geführt werden, um einen guten Überblick über eventuelle Probleme der Therapie zu bekommen.
In der Realität führen viele Patienten das Tagebuch regelmäßig, aber mit Lücken. Dies führt dazu, dass im Gespräch vieles nochmals vom Behandlungsteam abgefragt werden muss: „Wissen Sie noch, was Sie an diesem Tag gemacht haben?“ Andere Patienten wiederum führen mit sehr viel Liebe und Kraft täglich nahezu vollständige Protokolle, was den einen oder anderen an den Rand eines Diabetes-Burnout-Syndroms bringt. Manche Patienten führen kaum ein Blutzuckertagebuch … und gehen bereits mit einem sehr schlechten Gewissen zum nächsten Termin.
Durch die Technologie können heute (fast) alle Blutzuckermessgeräte ausgelesen werden – mit dem Vorteil, dass zumindest die Blutzuckerwerte nicht extra dokumentiert werden müssen. Hat man verschiedene Blutzuckermessgeräte in Gebrauch und will noch möglichst viele Informationen dazu einpflegen, kommt man häufig und schnell an die Grenzen.
Neue Möglichkeiten durch kontinuierliches Messen
Manche Probleme sind mit der neuen Technik die gleichen geblieben: Zusatzinformationen einzugeben, ist bei den meisten Geräten nur eingeschränkt möglich. Benutzt zudem jemand verschiedene Messgeräte oder scannt mal mit Smartphone, mal mit dem Reader, dann ist es relativ schwierig, alle Daten zusammen in eine gut verständliche Form zu bekommen.
 Bei CGM-Systemen mal den Reader benutzen, mal das Smartphone: Dann wird es schwierig, alle Daten in eine gut verständliche Form zu bekommen.
Bei CGM-Systemen mal den Reader benutzen, mal das Smartphone: Dann wird es schwierig, alle Daten in eine gut verständliche Form zu bekommen.
Weiterhin ist die Datenqualität der Messergebnisse entscheidend: Maßgeblich ist, an welchen Stellen die Sensoren sitzen – liegt der Sensor „trocken“, da entweder zu wenig getrunken wurde oder der Sensor in eine „Lieblingsstelle“ mit Vernarbungen im Unterhautfettgewebe gesetzt wurde, dann stimmen die Datengrundlagen nicht. Weitere Datenfehler ergeben sich bei den CGM-Geräten durch fehlerhafte Kalibrationen.
Diese meist zweimal täglichen Kalibrationen dürfen nur innerhalb stabiler Blutzuckerverläufe gemacht werden. Wird zu oft kalibriert, kann man falsch tiefe oder falsch hohe Werte erhalten. Wird nicht kalibriert, kommt es bei einigen CGM-Systemen zu Datenlücken. Der Vorteil bei den neuen Technologien ist, dass in der Detailsicht der Auswertung diese Fehler sehr gut identifiziert werden können. Somit ist vor allem durch die Menge der Daten bereits ohne zusätzliche Informationseinträge häufig eine gute Insulinanpassung möglich.
Der Überblick
Zunächst ist ein Überblick über alle Daten wichtig. Es hat sich herausgestellt, dass eine Auswertung der Daten von zwei Wochen eine gute Grundlage darstellt. Alle kontinuierlich messenden Geräte bieten dazu eine Übersichtsdarstellung und eine statistische Zusammenfassung – sowohl die Real-Time-CGM-Systeme, kurz rtCGM, als auch die Intermittent-scanning-CGM-Systeme, kurz isc-CGM (auch bezeichnet als FGM). Am einfachsten zu überblicken ist die Darstellung im ambulanten Glukoseprofil (AGP; siehe Grafik):
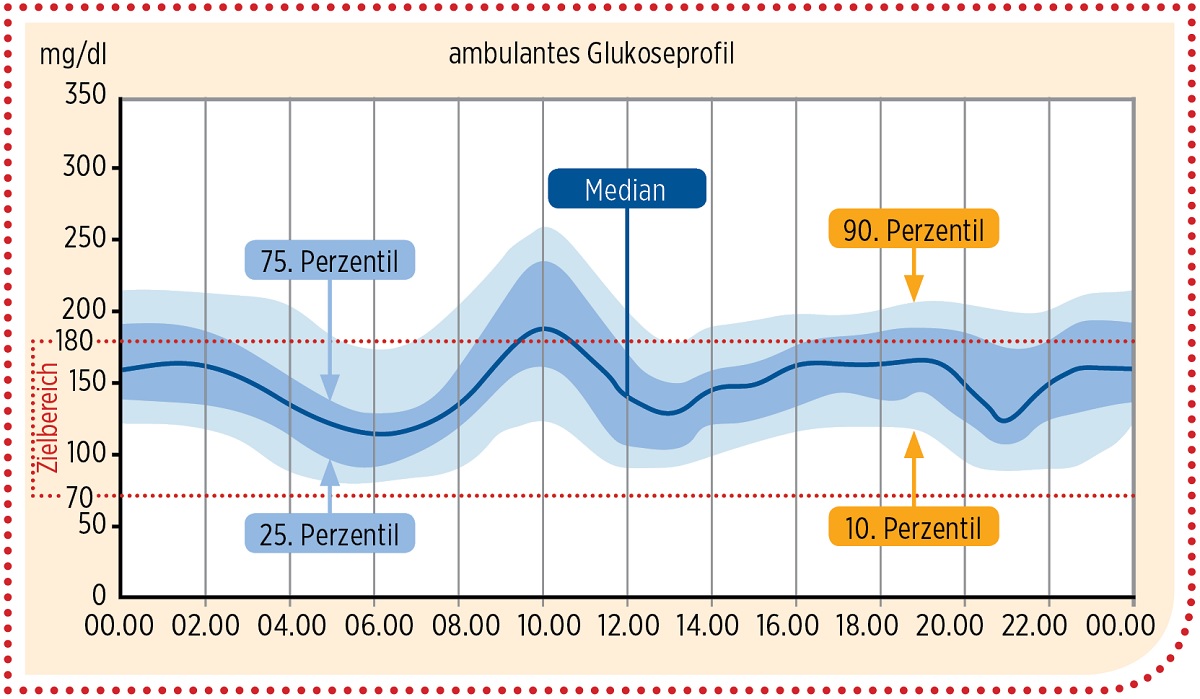 Alle rtCGM- und iscCGM-Geräte bieten eine Übersichtsdarstellung und eine statistische Zusammenfassung. Einfach zu überblicken ist die Darstellung im ambulanten Glukoseprofil (AGP).
Alle rtCGM- und iscCGM-Geräte bieten eine Übersichtsdarstellung und eine statistische Zusammenfassung. Einfach zu überblicken ist die Darstellung im ambulanten Glukoseprofil (AGP).
Die mittlere Linie stellt den Median dar, also die Mitte aller Werte. Der Median zeigt, wie stabil die Glukoseverläufe sind und ob die mittleren Werte im Zielbereich liegen. Sinnvollerweise wird der Zielbereich zwischen 70 und 180 mg/dl (3,9 und 10,0 mmol/l) eingestellt.. Die Insulintherapie muss dann angepasst werden, wenn hier Muster zu erkennen sind. Beispiel: Der Nachtverlauf ist nicht kontinuierlich oder außerhalb des Zielbereiche; oder die Werte nach den Mahlzeiten steigen zu stark an; oder der pp-Anstieg bleibt aus. Der Blick sollte sich als Erstes auf den Nachtverlauf richten. Dann werden die Abschnitte nach dem Frühstück, nach dem Mittagessen und nach dem Abendessen geprüft.
Die blauen Flächen zeigen die Verteilung bzw. das Streuungsmaß (Varianz) der Glukosewerte an, womit sich auch die Zeit im Zielbereich (Time in Range) bestimmen lässt. 80 Prozent aller Glukosewerte sind in den blauen Bereichen, Extremwerte (Ausreißer) werden nicht in diese Bereiche aufgenommen. Der dunkelblaue Bereich umfasst mit 50 Prozent die Hälfte der Werte. Der hellblaue Bereich umfasst mit seiner oberen und unteren Grenze 80 Prozent der Glukosewerte.
Ist der dunkelblaue Bereich breit, müssen in der Regel Insulindosisanpassungen vorgenommen werden; dies sollte mit Basalratentests bzw. mit Überprüfung der KE/BE-Faktoren und Korrekturregeln kontrolliert werden. Ist der hellblaue Bereich sehr variabel, spricht dies häufig für verhaltensbedingte Unregelmäßigkeiten.
Ein ähnliches Vorgehen empfiehlt sich bei anderen CGM-Darstellungen, die nicht wie eben beschrieben ausgegeben werden. Auch hier ist eine mittlere Linie zu erkennen und genauso zu interpretieren. Die Variabilität in diesen Darstellungen ist ebenfalls farblich gekennzeichnet.
Hypoglykämien und ihre Folgen
Der erste Schritt vor einer Detailauswertung ist, sich Anzahl und Dauer der Hypoglykämien zu betrachten. Finden die Hypoglykämien vereinzelt statt, ist keine Insulinanpassung nötig. Sind mehr als 5 Unterzuckerungen mit einer Dauer von insgesamt mehr als 60 Minuten innerhalb von 2 Wochen aufgetreten, ist eine Therapieanpassung zwingend. Wichtig vor allen anderen Therapieanpassungen ist, dass die Unterzuckerungen vermieden werden.
Unterzuckerungen verfälschen!
Solange Unterzuckerungen auftreten, ist keine Stabilität der Glukosewerte zu erwarten. Dies ist in der Detailauswertung gut zu erkennen. Dazu betrachtet man die Anstiegswinkel nach einer Unterzuckerung: Ist diese Kurve steil, wird der Anstieg von einer Gegenregulation verursacht; ist er flacher, kann das von übermäßig vielen Kohlenhydraten kommen. Sind die abfallenden Kurven nach den Unterzuckerungen gezackt, spricht dies für die Zuckerauffüllung der Leber. Sind aufgrund von folgenden Überzuckerungen zu große Insulindosen zur Korrektur gegeben worden, verschlimmert sich dieser Prozess.
Eine Abhilfe schaffen hier eine vorsichtige Korrektur, ein gutes Auffüllen des Leberzuckers durch langsamresorbierbare Kohlenhydrate und vor allem eine Erforschung der Ursache der Hypoglykämie und deren Vermeidung.
Im Detail
Wenn über die Übersichtsdarstellung und die Analyse der Unterzuckerungen die ersten Überlegungen getroffen wurden, lohnt sich ein Blick in die Detailauswertung. Hier kann es helfen, sich Erinnerungsmarker mit Informationen zu Stress, besonderem Essen wie Pizza etc. gesetzt zu haben. Aber auch ohne diese Informationen lässt sich häufig allein über den Verlauf der Glukosewerte über Alltagsanpassungen und Fehler dabei spekulieren: Zum Beispiel erkennt man zu lange Spritz-Ess-Abstände oder die Zufuhr von sehr fetthaltigem Essen an kleinen Glukoseabfällen vor dem richtigen Anstieg („Fleischerhaken-Muster“).
Zu steile Anstiege mit schnellen Abfällen sind meist mit zu schnellen Kohlenhydraten erklärbar. Steile Anstiege mit plötzlichem Abfall sind oft mit Stress verbunden. Auch Kalibrier- oder Liegefehler der CGM-Sensoren können in den Detailauswertungen gesehen werden.
Fazit
Die Beschäftigung mit den Übersichtsdarstellungen und der -statistik ist ein guter Einstieg, sich künftig Arbeit bei der Protokollführung zu sparen und trotzdem eine gute Insulinanpassung zu erreichen. Wer sich dann noch ins Detail reinarbeitet, kann hilfreiche Informationen zum Alltag und der Therapieanpassung bekommen.
- Welche Insuline man wie einsetzt
- Wenn Menschen mit Insulinpumpe altern
- Bessere Insulintherapie durch CGM: Zahlen, Daten, Fakten
von Dr. Astrid Tombek
Dr. Astrid Tombek, Diabetes- und Ernährungsberatung,
Diabetes Zentrum Mergentheim,
Theodor-Klotzbücher-Straße 12, 97980 Bad Mergentheim,
Tel.: 0 79 31/5 94-1 61,
E-Mail: tombek@diabetes-zentrum.de
Erschienen in: Diabetes-Journal, 2018; 67 (9) Seite 24-27
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aktuelles

13 Minuten
- Aktuelles

4 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 1 Tag, 14 Stunden
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 4 Tagen, 13 Stunden
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 5 Tagen, 5 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇














