- Behandlung
Diabetes und Fettleber-Erkrankung: Lebe(r) gesund!
5 Minuten
Menschen mit Typ-2-Diabetes haben ein höheres Risiko, eine Fettleber zu entwickeln, als Menschen ohne Typ-2-Diabetes, da ihre Körperzellen oft weniger empfindlich gegenüber Insulin werden. Dies führt zu vermehrter Freisetzung von Fett aus dem Fettgewebe, was wiederum das Einlagern von Fett in der Leber begünstigt. Lesen Sie, was dahintersteckt, was jeder schon jetzt selbst und die Medizin in Zukunft dagegen tun können.
Die Leber ist ein lebenswichtiges Organ, das eine Vielzahl von wichtigen Funktionen im Körper erfüllt. Ist die Leber nicht gesund, steht viel auf dem Spiel. Da Menschen mit Diabetes ein deutlich erhöhtes Risiko haben, eine Leber-Erkrankung mit vermehrter Speicherung von Fett (Steatose) zu entwickeln, ist es wichtig, dass Betroffene regelmäßig die Funktion ihrer Leber überwachen lassen und ein gesundes Leben führen. Gemeinsam mit dem Diabetes- und Leber-Experten Prof. Dr. Michael Roden aus Düsseldorf haben wir die wichtigsten Fakten zusammengetragen.
Ein Organ, viele Aufgaben
Die Leber ist unersetzlich: Sie spielt eine entscheidende Rolle beim Entgiften des Körpers und hilft dabei, schädliche Substanzen wie Alkohol, Medikamente, Giftstoffe und Stoffwechsel-Produkte abzubauen und aus dem Körper zu entfernen. Außerdem ist die Leber an zahlreichen Stoffwechsel-Prozessen beteiligt, für den Abbau von Kohlenhydraten, Fetten und Eiweißen (Proteinen) zuständig und nimmt eine wichtige Rolle beim Energiestoffwechsel ein. Sie produziert Gallenflüssigkeit, die in den Darm abgegeben wird und beim Verdauen von Fetten hilft, und fungiert zudem als Speicher-Organ für wichtige Nährstoffe wie Vitamine (insbesondere Vitamin A, D, E und K), Eisen und Kupfer. Bei Bedarf werden diese Nährstoffe freigesetzt, um den Körper zu versorgen. Schließlich ist die Leber an der Produktion verschiedener Proteine beteiligt, die für die normale Körperfunktion unerlässlich sind, u. a. für die Blutgerinnung.
Wenn die Leber fett wird
Eine Fettleber tritt auf, wenn die Leberzellen mehr als 5 Prozent Neutralfett (Triglyzeride) enthalten. Ungesunde Ernährung, Mangel an körperlicher Aktivität und in der Folge Übergewicht und Typ-2-Diabetes erhöhen das Risiko, eine Fettleber zu entwickeln. “Eine Fettleber kann schwerwiegende Folgen haben und führt in vielen Fällen dazu, dass das Organ nicht mehr richtig arbeitet und irgendwann komplett seinen Dienst versagt. Dann hilft nur noch eine Transplantation”, sagt der Experte.
Etwa 23 Prozent der Allgemeinbevölkerung sind betroffen von einer nicht alkoholischen Fettleber-Erkrankung, kurz NAFLD (aus dem Englischen: non-alcoholic fatty liver disease). Bei Typ-2-Diabetes ist die Zahl ungleich höher: Aktuell leben, je nach Schätzung, knapp 9 Millionen Menschen in Deutschland mit einer Diabetes-Erkrankung, die meisten davon mit Typ-2-Diabetes. Bei Letzteren gehen Experten davon aus, dass bei mindestens 50 Prozent zusätzlich eine nicht alkoholische Fettleber-Erkrankung vorliegt. Das ist ein Teufelskreis für Menschen mit Typ-2-Diabetes: “Das Fett, das sich in der Leber ansammelt, kommt nicht nur aus der Nahrung, sondern auch aus dem Fettgewebe – vor allem dann, wenn die Zellen dort nicht mehr ausreichend auf Insulin zur Verarbeitung ansprechen. In der Folge verschlechtert die Ansammlung von Fett-Abbauprodukten (Lipotoxinen) wiederum den Diabetes”, erklärt Michael Roden.
In der Deutschen Diabetes-Studie (GDS) aus seinem Institut zeigte sich, dass vor allem Menschen mit einem “schweren insulinresistenten Diabetes” ein hohes Risiko für eine Fettleber haben, aber auch für Herz-Kreislauf- und Nieren-Erkrankungen. “Daher ist es von Beginn an wichtig, dass Menschen mit Diabetes regelmäßig einen Lebercheck durchführen lassen und ein gesundes Leben führen, um das Risiko für Leber-Erkrankungen zu reduzieren”, ergänzt Roden.
Funktion der Leber überwachen lassen
Das Messen der “Leberwerte” (Transaminasen: GOT und GPT) im Blut allein reicht meist nicht aus, um eine Diagnose zu stellen. Allerdings gibt es einen einfachen Test, den FIB-4, der außer den Transaminasen noch die Zahl der Blutplättchen und das Lebensalter enthält. “Dieser FIB-4 weist vor allem auf das Risiko einer fortschreitenden Fettleber-Erkrankung, die Leberfibrose, hin”, betont Roden. Er empfiehlt Menschen mit Typ-2-Diabetes oder extremem Übergewicht (Adipositas), ihren Arzt oder ihre Ärztin danach und nach einer Ultraschall-Untersuchung zu fragen, um gegebenenfalls die Diagnose zu stellen bzw. das Risiko für eine Fettleber zu ermitteln.
Bei der Ultraschall-Untersuchung erscheint das verfettete Organ meist heller und größer als normal. In speziellen Zentren werden zudem Magnetresonanz-Untersuchungen durchgeführt, mit denen der Fettgehalt der Leber und der Grad der Umwandlung von Leber- in Bindegewebe (Fibrosegrad) genau bestimmt werden können. Detaillierte Untersuchungen der Leber erfolgen in aktuellen klinischen Studien zu neuen Therapien der Fettleber-Erkrankung bei Typ-2-Diabetes (z. B. COMBAT T2 NASH).
Die Verfettung umkehren
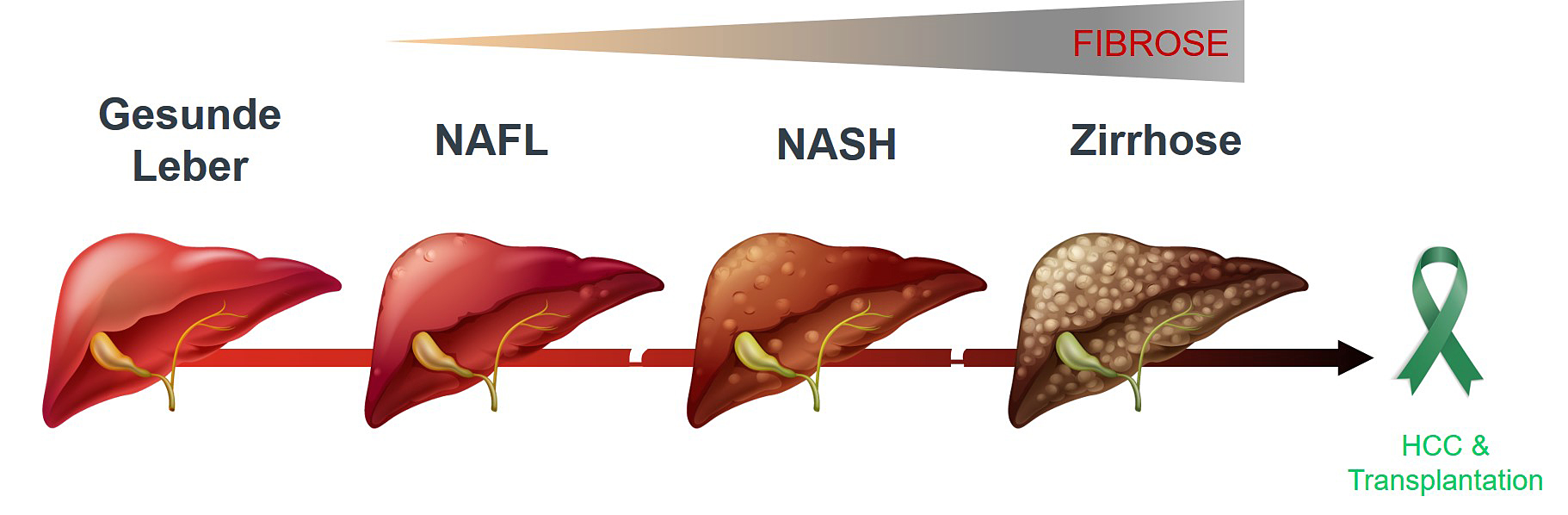 Stadien der nicht alkoholischen Fettleber-Erkrankung. Die gesunde Leber kann mit zunehmender Verfettung (NAFL, Steatose) Entzündungen (NASH) und erste Schäden entwickeln. Die NASH kann zu Leber-Fibrose (Narbenbildung) und Leber-Zirrhose fortschreiten, was eine ernsthafte Komplikation darstellt. Als Folge kann sich Leberkrebs (hepatozelluläres Karzinom, HCC) entwickeln oder eine Leber-Transplantation notwendig werden.
Stadien der nicht alkoholischen Fettleber-Erkrankung. Die gesunde Leber kann mit zunehmender Verfettung (NAFL, Steatose) Entzündungen (NASH) und erste Schäden entwickeln. Die NASH kann zu Leber-Fibrose (Narbenbildung) und Leber-Zirrhose fortschreiten, was eine ernsthafte Komplikation darstellt. Als Folge kann sich Leberkrebs (hepatozelluläres Karzinom, HCC) entwickeln oder eine Leber-Transplantation notwendig werden.
Ist die Leber einmal verfettet, muss dies nicht so bleiben – wenn man frühzeitig und konsequent etwas dagegen tut. Eine Behandlung der Fettleber und der nicht alkoholischen Fettleber-Entzündung (NASH, aus dem Englischen: non-alcoholic steatohepatitis) zielt darauf ab, den Fortschritt der Erkrankung zu verlangsamen und die Gesundheit der Leber wieder zu verbessern. “Eine Verfettung der Leber ist noch umkehrbar. Bei einer fortgeschrittenen Leber-Fibrose gilt dies nur mehr eingeschränkt”, mahnt Roden. Denn die Prognose jedes von NAFLD Betroffenen werde maßgeblich durch den Schweregrad der Fibrose bestimmt.
Planen Sie mindestens 150 Minuten moderate körperliche Aktivität pro Woche ein. Das kann zum Beispiel zügiges Gehen, Radfahren oder Schwimmen sein. Denn: Sport und körperliche Bewegung helfen nicht nur, das Körpergewicht zu reduzieren, sondern auch, die Insulin-Empfindlichkeit zu verbessern und die Fettleber abzubauen.
Eine Schlüsselrolle spielt das Ändern des Lebensstils: Hier kann jeder Einzelne mit Aktivität und Umdenken einen ersten Schritt tun. Eine gesunde Ernährung mit ausgewogenen Mahlzeiten, reich an Obst, Gemüse, Vollkornprodukten und magerem Fleisch kann dazu beitragen, das Fett in der Leber zu reduzieren. Es ist auch wichtig, zuckerhaltige Getränke, fettreiche Lebensmittel und Alkohol zu meiden oder zumindest stark einzuschränken. Regelmäßige körperliche Aktivität ist ein weiterer wichtiger Baustein der Behandlung. “Studien zeigen: Es kann in einem frühen Stadium der Erkrankung ausreichen, 10 Prozent des Körpergewichts zu verringern, um eine Fettleber und eine NASH verschwinden zu lassen”, erklärt der Diabetologe.
Fortschritt durch klinische Forschung
Eine zugelassene medikamentöse Therapie für die NAFLD und die NASH gibt es bislang nicht. Einige Wirkstoffe aus der Gruppe der GLP-1-Rezeptor-Agonisten (z. B. Liraglutid, Semaglutid) und SGLT-2-Hemmer (z. B. Empagliflozin, Dapagliflozin), die bereits bei Adipositas und Typ-2-Diabetes zugelassen und erfolgreich eingesetzt werden, zeigen auch zum Teil positive Effekte auf die NAFLD.
Fachbegriffe rund um Erkrankungen der Leber:
- NAFLD: nicht alkoholische Fettleber-Erkrankung (non-alcoholic fatty liver disease): bezeichnet ein Spektrum von Leber-Erkrankungen mit einer vermehrten Speicherung von Fett in der LeberNAFL: nicht alkoholische Fettleber
- NASH: nicht alkoholische Steatohepatitis; Leber-Entzündung, die im Rahmen einer Verfettung der Leber auftritt und nicht durch Alkoholkonsum bedingt ist
- Fibrose: beginnende Vernarbung der Leber mit vermehrter Einlagerung von Bindegewebe; tritt auf, wenn die Leber geschädigte Zellen repariert und ersetzt, z. B. bei Entzündungen
- Zirrhose: Narben-Leber; Endstadium einer chronisch verlaufenden, vernarbenden (fibrosierenden) Leber-Erkrankung, bei der das Gewebe der Leber zunehmend zerstört wird und die Leber ihre Funktion einbüßt
- HCC: Leberkrebs (hepatocellular carcinoma, hepatozelluläres Karzinom)
Unter Leitung von Michael Roden wird daher in einer großen Studie untersucht, ob eine Kombinations-Therapie mit Empagliflozin und Semaglutid bzw. die Therapie mit Empagliflozin allein zu einer Rückbildung der Leber-Entzündung führt und das Fortschreiten einer Leber-Fibrose verhindert. Die COMBAT-T2-NASH-Studie wird im Rahmen der Deutschen Zentren für Diabetesforschung organisiert und an 40 Standorten in Deutschland und Österreich durchgeführt.
Die Ergebnisse sollen die noch offenen Fragen klären, ob die Therapie mit der Kombination beider Wirkstoffe einen zusätzlichen Nutzen auf die Entzündung zeigt und ob Empagliflozin einen ausreichend positiven Effekt auf die Fibrose bei NASH aufweist. “Die Einschlussphase für diese wichtige Studie läuft noch”, wirbt Roden für eine Teilnahme an der Studie.
Weitere Informationen zum Thema Fettleber oder zur Teilnahme an klinischen Studien finden Sie im Diabetes-Informationsportal.
Schwerpunkt Forschung: besser leben mit Diabetes
- Typ-2-Diabetes beginnt im Gehirn
- Leichter abnehmen mit Darmhormonen
- Diabetes und Fettleber-Erkrankung: Lebe(r) gesund!
- Mitgestalten und der Forschung neue Impulse geben
Erschienen in: Diabetes-Journal, 2023; 72 (9) Seite 26-28
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Bewegung

3 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
irenesutter postete ein Update vor 2 Tagen, 12 Stunden
hallo zusammen
ich bin neu und habe eine Frage an euch:
Wie muss ich vorgehen um defekte Sensoren (freestyle libre 2) bei der Firma Abbot zu reklamieren? Und werden diese zurückerstattet?-
moira antwortete vor 1 Tag, 10 Stunden
Auf der Seite von freestyle libre gibt es eine Telefonnummer über die man Sendoren reklamieren kann – dauert ein wenig klappt aber gut.
Meistens bekommt man neuen neuen Sensor. -
ole-t1 antwortete vor 13 Stunden, 44 Minuten
Dann bewegen wir uns vermutlich außerhalb von Deutschland? In D ist der Freestyle Libre 2 ja gar nicht mehr erhältlich.
-
-
lena-schmidt hat eine Umfrage erstellt vor 3 Tagen, 10 Stunden
Am Montag findet unser nächstes Community-Meetup statt. Kommt gerne vorbei 🙂
https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-mai-2026/Wer ist dabei?
Virtuelles Diabetes-Anker Community-MeetUp im Mai – Diabetes-Anker
Wir freuen uns auf das nächste Community-MeetUp am 11. Mai! 1x im Monat treffen wir uns und tauschen uns rund um das Thema Diabetes aus. Die ganze Community ist herzlich eingeladen. […]
-










