- Behandlung
Fußwunden: Heilung fast immer möglich
5 Minuten

In Deutschland leben 6 bis 8 Mio. Menschen mit einem Diabetes mellitus – viele Menschen mit Typ-2-Diabetes wissen nichts davon. 2 bis 7 Prozent der Diabetiker haben eine behandlungsbedürftige Veränderung an den Füßen, wir Diabetologen sprechen von einem „Diabetischen Fußsyndrom“ (DFS). Die folgenden Informationen gelten für alle Patienten mit Diabetes, also für Typ-1- wie für Typ-2-Diabetiker sowie für Patienten, deren Diabetes durch eine Erkrankung der Bauchspeicheldrüse („pankreopriver Diabetes“) entstanden ist.
Ein DFS entsteht nicht aus „heiterem Himmel“ – es kann sich nur entwickeln, wenn der Betroffene eine diabetische Nervenstörung, also eine diabetische Neuropathie (dNP) im Bereich der Beine hat oder/und eine arterielle Durchblutungsstörung (aDBS). Bei Fußveränderungen muss immer nach deren Ursache gefahndet werden. Wenn ein Patient mit Diabetes in einem Disease-Management-Programm seiner Krankenkasse eingeschrieben ist, dann werden im Rahmen dieses Programms mindestens einmal pro Jahr die Füße untersucht.
Mit den in der Hausarzt- bzw. in der Diabetespraxis vorhandenen Untersuchungsmethoden kann die Ursache relativ sicher festgestellt werden – die Grafik unten zeigt, dass die diabetische Neuropathie dominiert.
Menschen mit Diabetes ohne Neuropathie oder Durchblutungsstörung sowie mit ausgeglichener Blutglukose (HbA1c-Wert im individuell festgelegten Zielbereich) haben in der Regel eine normale Wundheilung: Fußwunden werden genauso schnell abheilen wie bei Menschen ohne Diabetes.
Durchblutung gestört (aDBS)?
|
||
| dNP | aDBS | |
| Haut | trocken, warm, rosig; Füße auch bei 30° Hochlagerung ohne Farbveränderung | dünn, kühl, blass-bläulich, Abblassen des Vorfußes bei Hochlagerung |
| Gewebe | vermehrte Flüssigkeitseinlagerung nachweisbar | in der Regel keine vermehrte Flüssigkeitseinlagerung |
| vermehrte Hornhautbildung | ausgeprägt an Stellen, die einem vermehrten Druck oder Scherkräften ausgesetzt sind; Risse im Fersenbereich | verlangsamtes Hautwachstum |
| Zehennägel | Nagelpilz; Einblutung unter den Zehennägeln | verdickt |
| Zehen | Krallen-/Hammerzehen; „Hühneraugen“ | wenige, keine Haare, bläuliche Verfärbung; kleine Wunden auch an nicht belasteten Hautstellen |
| Fußrücken | Rückbildung der kleinen Fußmuskeln | Rückbildung der Haut, fehlende Behaarung |
| Fußsohle | vermehrte Hornhautbildung | Haut in Falten abhebbar |
Ist aber der HbA1c-Wert chronisch deutlich erhöht, kann auch ohne Vorliegen einer dNP oder/und einer aDBS eine verzögerte Wundheilung bestehen: Denn die Funktionen der weißen und roten Blutkörperchen, die für eine wirksame Infektabwehr und den Wundverschluss wichtig sind, sind gestört durch den hohen Blutglukosespiegel.
Wer eine Neuropathie oder eine Durchblutungsstörung hat, der sollte am besten täglich seine Füße genau inspizieren, denn er gehört zur Gruppe der Patienten mit hohem Risiko für das Auftreten eines Diabetischen Fußsyndroms.
Symptome einer Neuropathie
Eine dNP wird verursacht durch eine chronische Überzuckerung: Durch einen erhöhten Glukosewert wird die Nervenfunktion gestört; dies kann dazu führen, dass die Nerven an den Füßen Dinge an das Gehirn „melden“, die gar nicht vorhanden sind: Kribbeln, Ameisenlaufen, Taubheitsgefühl, Laufen wie auf Watte, Hautbrennen. Diese Symptome werden als „Plus“-Symptome bezeichnet.
Die Nervenstörung kann andererseits dazu führen, dass Dinge nicht mehr an das Gehirn „gemeldet“ werden, die auf die Füße einwirken: vermehrter Druck, Hitze, Kälte oder Hautverletzungen. Diese Symptome werden als „Minus“-Symptome bezeichnet. Schmerzreize sind ein Alarmsignal und damit lebensnotwendig; sie signalisieren: „Halt, stopp, Fuß zurückziehen!“ Sie helfen somit, Hautverletzungen noch rechtzeitig vermeiden zu können.
Wichtig: Eine Nervenstörung an den Füßen muss nicht immer durch einen Diabetes bedingt sein. Es gibt auch noch andere Ursachen für eine Nervenschädigung (z. B. Alkohol oder Vitaminmangel). Wenn bei einem Patienten mit Diabetes, der in der Vergangenheit bisher immer eine ausreichend gute Stoffwechseleinstellung hatte, eine Nervenstörung an den Füßen auftritt, dann muss immer auch nach einer anderen Ursache gesucht werden!
Die Durchblutungsstörung
Das typische Symptom einer aDBS ist die „Schaufensterkrankheit“: Der Betroffene kann einige Meter schmerzfrei gehen, dann treten Schmerzen in der Wadenmuskulatur auf, er muss stehen bleiben. Nach einiger Zeit verschwinden die Schmerzen, er kann weitergehen, bis die Beschwerden wieder auftreten. Die Schmerzen entstehen durch Sauerstoffmangel in der Muskulatur als Folge der aDBS.
Wenn bei einem Patienten gleichzeitig eine aDBS und eine dNP bestehen, dann kann es sein, dass er keine Schmerzen in der Wadenmuskulatur verspürt, da die Schmerzwahrnehmung durch die dNP beeinträchtigt ist: Er kann eine ausgeprägte aDBS mit allen negativen Folgen haben, spürt dies aber aufgrund der dNP nicht.
Hohes Risiko für das Diabetische Fußsyndrom
Wer als Diabetiker eine der beiden Folgeerkrankungen hat, gehört hinsichtlich des Entstehens eines Diabetischen Fußsyndroms (DFS) zur Hochrisikogruppe. Wer nun eine Wunde an den Füßen oder eine andere krankhafte Veränderung hat, sollte sich umgehend in eine qualifizierte ärztliche Behandlung begeben.
Am besten ist es, wenn man sich an eine ambulante Fußbehandlungseinrichtung wendet, die von der Deutschen Diabetes Gesellschaft zertifiziert ist. In diesen Einrichtungen bekommt man die erforderliche Diagnostik und Therapie, damit die Fußveränderung rasch abheilen kann.
Krankhafte Veränderungen unterhalb des Kniegelenkes bei Patienten mit Diabetes mellitus:
- eine initiale Wunde (z. B. Druckgeschwür, infizierte Wunde, Bluterguss in bzw. unter einer Hornhautschwiele)
- eine chronische Wunde (länger als 6 Wochen) ohne Heilungstendenz
- eine diabetische neuropathische Osteoarthropathie (Info-Kasten rechts) mit mindestens 2 klinischen Zeichen (Wärme, Schwellung, Schmerz, Rötung) oder radiologischem Befund
- Zustand nach Amputation mit gefährdetem Stumpf oder mit besonderer Gefährdung nach abgeheiltem Geschwür
Jede Wunde will heilen, das ist ein Naturprinzip. Damit ein Hautdefekt abheilen kann, muss neues Gewebe gebildet werden. Die „Baustoffe“ für das neue Gewebe müssen über den Blutweg (arterielle Durchblutung) an die Stelle der Wunde gebracht werden. Ohne ausreichende Durchblutung kann eine Wunde nicht abheilen, da neues Gewebe nicht ausreichend gebildet werden kann.
Damit eine Wunde abheilen kann, darf somit diesen Reparaturmechanismen nichts im Wege stehen. Wenn bei einem Patienten mit Diabetes eine Wunde an den Füßen nicht abheilen will, dann muss immer nach den Heilungs-Hindernissen gefahndet werden. Folgende Konstellationen sind denkbar:
Rechte Fußsohle einer Patientin mit neuropathischem Geschwür (Ulkus) unter dem Mittelfußknochen (MFK) 3 bzw. 4:
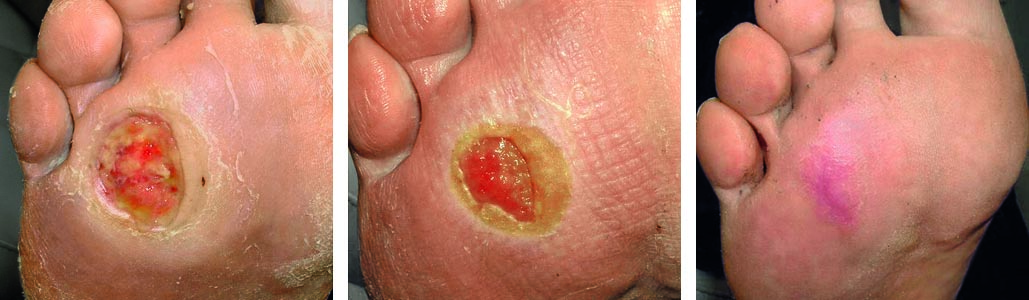
Das Ulkus hat anfänglich einen Durchmesser von etwa 3 cm. Mit einer Metallsonde konnte im Ulkus Knochen getastet werden. Somit bestand vom klinischen Befund der Verdacht auf eine bakterielle Knochenentzündung (Osteitis).
Therapie: Neben einer systemischen antibiotischen Therapie wurde die rechte Fußsohle mit einer Verbandssandale und einer Weichbettungseinlegesohle entlastet. Die Läsion ist ohne weitere Maßnahmen innerhalb von 4 Wochen vollständig abgeheilt.
Patient mit Diabetes ohne dNP oder/und aDBS und schlechtem HbA1c-Wert
Es muss versucht werden, die Glukosestoffwechseleinstellung zu verbessern. Damit werden die Grundlagen geschaffen, dass die natürlichen Heilungsvorgänge auch ablaufen können.
Patient mit Diabetes und dNP
Die Wunde kann nicht abheilen, da die betreffende Stelle am Fuß zu stark belastet wird (durch Druck oder durch Scherkräfte, indem z. B. das Oberleder des Schuhs beim Gehen scheuert). Hier muss dafür gesorgt werden, dass die Wunde druckentlastet wird; dies kann z. B. durch einen Therapieschuh mit steifer Sohle und Weichpolsterbettungs-Einlegesohlen erreicht werden. Wenn eine ausreichende Entlastung konsequent durchgeführt wird, dann wird die Wunde rasch heilen.
Patient mit Diabetes und aDBS
Wenn eine aDBS vorliegt, dann kann eine Wunde nur sehr schlecht abheilen, da die dafür erforderlichen „Baustoffe“ fehlen. Eine lokale Wundbehandlung z. B. mit einer Salbe wird somit nichts nützen. Die Wunde auf dem Boden einer aDBS wird nur abheilen können, wenn die arterielle Durchblutung verbessert werden kann. Dafür gibt es heute wirksame Behandlungsmöglichkeiten (z. B. Aufdehnen von verengten Arterien an den Beinen oder Bypass-Operation).
Zum Schluss
Wenn bei einem Patienten mit Diabetes mellitus eine krankhafte Fußveränderung auftritt, dann kann durch eine rechtzeitig begonnene und richtig durchgeführte Therapie fast immer eine vollständige Abheilung erreicht werden. Patienten mit diabetischer Neuropathie oder/und arterieller Durchblutungsstörung müssen besonders gut auf ihre Füße achten.
- Fußwunden: Heilung fast immer möglich
- Fußpflege zuhause … und beim Podologen
- Wie geht’s? Wie läuft’s?
von Dr. Martin Lederle
Arzt für Innere Medizin, Diabetologe, Ernährungsmedizin
MVZ Ahaus GmbH, Diabetespraxis, Wüllener Straße 101, 48683 Ahaus
Erschienen in: Diabetes-Journal, 2018; 67 (12) Seite 22-25
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Behandlung
- Technik

8 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 3 Tagen, 22 Stunden
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 6 Tagen, 21 Stunden
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 1 Woche
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇













