- Behandlung
Füße bei Diabetes vor Amputationen schützen: Risiko früher erkennen und damit senken
4 Minuten
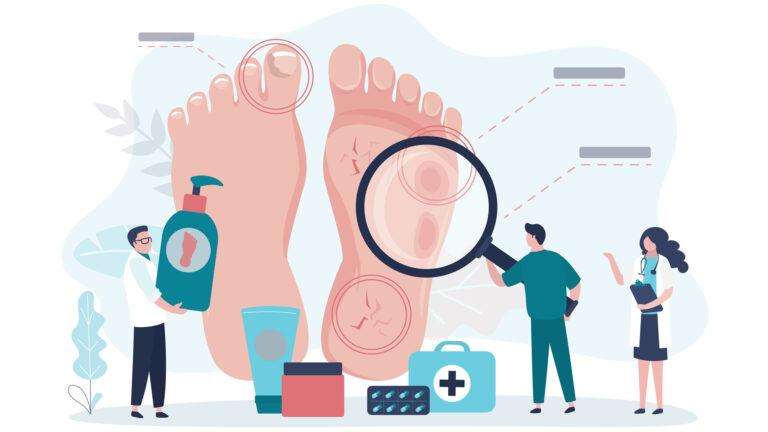
Regelmäßig die Füße anzuschauen und auf Verletzungen und Druckstellen zu checken, hilft Menschen mit Diabetes und den Behandlungsteams, früh mit einer Behandlung zu beginnen. So kann eine Wunde eher abheilen und das Risiko für Amputationen wird minimiert. Weitere Details zum Diabetischen Fußsyndrom gibt es hier.
Große systematische wissenschaftliche Untersuchungen zeigen, dass Störungen der Wundheilung in über 80 Prozent der Fälle entstehen, weil Gefäße nicht gut durchblutet werden, also arterielle oder venöse Störungen der Durchblutung bestehen, oder ein Diabetes mellitus vorliegt. Es zeigt sich ebenfalls, dass die Ursachen, die die Wundheilung verzögern, oft zu spät oder gar nicht entdeckt werden.
Dabei steht eine verzögerte Diagnose und damit auch die richtige Therapie in direktem Zusammenhang mit einer verzögerten Wundheilung und einem damit einhergehenden höheren Risiko für eine Amputation oder eine höhere Sterblichkeit. Jede fünfte Wunde (Geschwür) führt zu einer Amputation, wenn eine Infektion dazukommt.
Das Fallbeispiel: Individuelle Einlagen für die Schuhe
Johannes M., 58 Jahre, Typ-2-Diabetes, 96 Kilogramm, geht zum ersten Mal auf Empfehlung zu einem Orthopädieschuhmacher in die Stadt. Den Tipp hat er von einem Bekannten, der nach einem Fußgeschwür entsprechende Schuhe erhalten hatte. Er wusste von diesem Schuhmacher, dass dieser auch „Abdrücke von Füßen“ und eine Druckmessung der Füße (Pedographie) bei Menschen mit Diabetes macht und ihnen dann auch Einlagen anpasst, um so Geschwüre zu verhindern.
Johannes M., 58 Jahre, Typ-2-Diabetes, 96 Kilogramm, geht zum ersten Mal auf Empfehlung zu einem Orthopädieschuhmacher in die Stadt. Den Tipp hat er von einem Bekannten, der nach einem Fußgeschwür entsprechende Schuhe erhalten hatte. Er wusste von diesem Schuhmacher, dass dieser auch „Abdrücke von Füßen“ und eine Druckmessung der Füße (Pedographie) bei Menschen mit Diabetes macht und ihnen dann auch Einlagen anpasst, um so Geschwüre zu verhindern.
Dieser Text steht nur eingeloggten Community-Mitgliedern zur Verfügung.
Melde dich jetzt kostenlos an, um diesen Beitrag lesen zu können.
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Behandlung

5 Minuten
- Begleit-Erkrankungen

6 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
uho1 postete ein Update vor 4 Tagen, 2 Stunden
Hat jemand bereits Erfahrungen mit der Medtrum Pumpe und dem dazugehörigen Sensor?
-
diahexe postete ein Update vor 1 Woche, 5 Tagen
Hallo, ich habe mal eine Frage. Was macht ihr mit euren “Altgeräten”? Bei mir haben sich diverse Pumpen, BZ Messgerät, Transmitter usw angesammelt. Die Krankenkasse möchte sie nicht zurück, wegwerfen wäre zu schade. Kennt jemand eine Organisation, die diese Geräte annimmt?
-
gregor-hess antwortete vor 1 Woche
Liebe diahexe,
Du könntest dazu mal bei „Insulin zum Leben“ nachfragen. Das ist ein gemeinnütziger Verein, der vornehmlich Insulin, das hierzulande nicht mehr benötigt oder verwendet wird, in Weltregionen schickt, in denen großer Bedarf dafür herrscht. Soweit mir bekannt ist, nehmen die auch viele Diabetes-Hilfsmittel an. Hier findest Du die Website: https://www.insulin-zum-leben.de/
Viele Grüße
Gregor aus der Diabetes-Anker-Redaktion -
diahexe antwortete vor 1 Woche
@gregor-hess: Vielen lieben Dank. Ich hatte schon beim Roten Kreuz nachgefragt, die wollten allerdings die BZ Messgeräte nicht, angeblich wären sie zu alt (5 Jahre), obwohl es die Geräte genauso noch gibt und sie einwandfrei funktionieren.
-
-
ckmmueller postete ein Update vor 2 Wochen, 1 Tag
Ich habe ein Riesenproblem mit den Sensoren Guardian 4 von Medtronic. Es klappt nicht. Transmitter neu, aber auch das hilft nicht. Fast jeder Sensor braucht 2 Stunden, normale Wartezeit, dann beginnt er zu aktualisieren …. Nix passiert, außer das mein BZ unkontrolliert ansteigt. Vorletzte Woche über 400, letzte Woche hatte ich BZ 510 – ein Wert, den ich über 25 Jahre nicht mehr hatte. Ich bin sehr verzweifelt, weil es mit CGM von Medtronic nicht funktioniert. Gerade warte ich mal wieder darauf, dass der neue Sensor arbeitet. Heute habe ich mich über ChatGPT über andere Pumpen und Sensoren informiert. Tandem und Dexcom 7 soll gut sein und die Wartezeit des Sensors braucht nur 30 minuten. Kennt sich jemand damit aus? Hat ähnliche Probleme mit Medtronic wie ich? Dank für Antworten / Infos
-
diahexe antwortete vor 1 Woche, 5 Tagen
Hallo, ich habe ein ähnliches Problem gehabt. Samstags neuen Sensor gesetzt, hat nach 2 Stunden aktualisiert, lief dann ein paar Stunden, wieder aktualisiert und dann aufgefordert den Sensor zu wechseln. Bis Montag hatte ich dann 4!Sensoren verbraucht. Habe dann einen neuen Transmitter geben lassen und eine völlig neue Einstichstelle gewählt. Danach ging es. Mein neustes Problem ist, dass sich meine Pumpe und mein Smartphone dauernd entkoppelt und sich dann stundenlang nicht mehr koppeln lassen. Manchmal muss ich dann die App neu laden bis es wieder funktioniert.
-
Push-Benachrichtigungen








