- Behandlung
Tablettentherapie: Weniger Risiken durch die richtige Auswahl
6 Minuten

Auch im Alter ist es wichtig, eine gute Blutzuckereinstellung zu haben – vor allem hinsichtlich der Lebensqualität. Dabei sollten Unterzuckerungen und auch eine Gewichtszunahme vermieden werden. Was die einzelnen oralen Antidiabetika diesbezüglich leisten können, erklärt Dr. Schmeisl im Diabetes-Kurs.
Nach dem dritten Gläschen Sekt, das sie mit ihren Nachbarinnen getrunken hatte, fing sie plötzlich an zu zittern, etwas wirr zu sprechen und wusste nicht mehr, warum eigentlich so viele Leute bei ihr waren. Ihre beste Freundin rief den Notarzt, der sie unumwunden unter dem Verdacht eines kleinen Schlaganfalles in die Klinik brachte. Dort klärte man sie darüber auf, dass die neuen Zuckertabletten in Kombination mit Alkohol und wenig Essen zu einer Unterzuckerung führen können!
Ein Schlaganfall war es glücklicherweise nicht.
Den Typ-2-Diabetes zu behandeln, bedeutet, den Blutzucker gut einzustellen – und vor allem auch eine gute Einstellung des Blutdrucks, der Blutfette sowie eine Reduzierung des Körpergewichts; Letzteres am besten durch regelmäßige Bewegung und dadurch eine Verbesserung der Herz-Kreislauf-Leistung.
Die Basis jeder Therapie ist eine der täglichen körperlichen Leistung angepasste normalkalorische Ernährung und regelmäßige Bewegung; die Erkrankung schreitet aber trotzdem fort, auch wenn Gewicht abgenommen und der Blutzucker gut eingestellt wird – jedoch nicht so schnell! Wie sieht eine moderne Typ-2-Diabetes-Therapie aus?
Moderne Typ-2-Diabetes-Therapie: Patienten individuell betrachten
Eine moderne Typ-2-Diabetes-Therapie ist heutzutage eine individuelle Therapie: Nach den Leitlinien der Deutschen Diabetes Gesellschaft (DDG) gibt es Empfehlungen zur medikamentösen Therapie, die das Stadium des Diabetes berücksichtigen sowie das Alter und vor allem bereits vorhandene Begleiterkrankungen wie eine Nierenschwäche (Niereninsuffizienz) und Herzerkrankungen.
Bei der Therapie des älteren Typ-2-Diabetikers stehen eindeutig die Sicherheit und die Lebensqualität im Vordergrund; immer mehr ältere Diabetiker nehmen am Straßenverkehr teil – die Auswahl der Medikamente muss sich also auch nach der Unterzuckerungshäufigkeit und dem Risiko im Straßenverkehr richten.
Vor jeder Therapieumstellung sollte man als Patient geschult werden, um zu verstehen, warum umgestellt wird. Je älter man wird, umso wichtiger wird dies – auch im Hinblick auf eine evtl. erforderliche Umstellung auf Insulin.
Orale Antidiabetika: Welche Tabletten gibt es?
Die Tabletten (orale Antidiabetika) zur Behandlung des Typ-2-Diabetes werden aufgrund ihres Wirkmechanismus in verschiedene Gruppen eingeteilt. Dabei spielt auch der Ausscheidungsweg z. B. über die Niere oder die Verarbeitung in der Leber eine große Rolle: Denn ältere Typ-2-Diabetiker haben oft auch eine Nierenschwäche. Von der amerikanischen wie auch von der europäischen Diabetes-Gesellschaft wird als eines der ersten Medikamente Metformin empfohlen (außer, das Medikament wird nicht vertragen).
Metformin
Die Hauptwirkung scheint die verminderte Freisetzung von Zucker aus der Leber zu sein. Die Typ-2-Diabetes-Diagnose erfolgt ja häufig aufgrund erhöhter Nüchtern-Blutzuckerwerte, wobei sich diese Nüchternwerte heute erklären lassen: Zucker wird aus dem wichtigsten Zucker-Speicher-Organ, der Leber, über Nacht vermehrt ausgeschüttet – aufgrund einer verminderten Insulinwirkung und eines Überwiegens des Glukagons (Gegenspieler des Insulins).
Einer der ersten Ansätze der medikamentösen Therapie ist daher die spätabendliche Gabe des Metformins, wodurch die Zuckerneubildung in der Leber gebremst wird. Auch tagsüber erfolgt teils eine verminderte Insulinwirkung mit überschießender Ausschüttung von Zucker aus der Leber – also kann in der folgenden Zeit Metformin auch tagsüber gegeben werden; oft lassen sich so z. B. die Werte nach dem Frühstück verbessern.
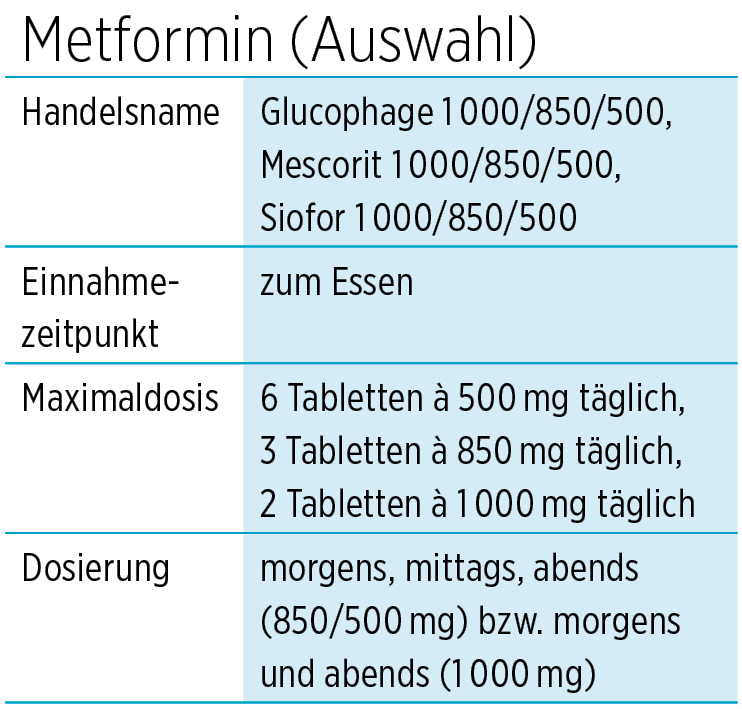
Laut Studien reduziert Metformin auch das Risiko von Herz-Kreislauf-Erkrankungen und ist bei manchen Krebserkrankungen sogar eher positiv! Außerdem scheint es unsere menschlicheBakterienflora des Darmes positiv zu beeinflussen. Das Risiko für eine Übersäuerung (Azidose) ist dagegen laut Studien so gering, dass heute Metformin auch bei einer leichten Niereninsuffizienz in reduzierter Dosis gegeben werden darf.
Bei einer stark eingeschränkten Nierenfunktion darf Metformin jedoch nicht gegeben werden; in diesem Fall müssen andere Medikamente eingesetzt werden. Metformin muss weiterhin in akuten Situationen vorübergehend abgesetzt geworden: bei Operationen, schweren Infektionskrankheiten und auch Herzkatheter-Untersuchungen (Kontrastmittelgabe!) bei Verdacht auf z. B. Herzkranzarterienverengungen. Notfall-Operationen können natürlich trotz Metformingabe wie bisher vorgenommen werden.
Sulfonylharnstoffe
Sulfonylharnstoffe wie Glibenclamid, Glimepirid oder Gliquidon stellten viele Jahrzehnte die wichtigste Substanzgruppe zur Behandlung des Typ-2-Diabetes dar, da sie effektiv den Blutzucker senken. Sie stimulieren die Betazellen, jedoch mit der Nebenwirkung einer möglichen schweren Unterzuckerungund häufig auch einer weiteren Gewichtszunahme. Heute sollten Sulfonylharnstoffe, wenn überhaupt, nur in einer kleinen Dosis und bei relativ schlanken Typ-2-Diabetikern und einer relativ stabilen Blutzuckereinstellung eingesetzt werden.
Glinide
Sie wurden in Deutschland relativ wenig verordnet und spielten nie eine große Rolle. Sie sind aktuellaus dem Leistungskatalog der gesetzlichen Krankenkassen herausgenommenworden und nicht mehr erstattungsfähig. Der Vorteil dieser Medikamentengruppe ist, dass sie auch bei einer leichten bis mittelgradigen Nierenschwäche eingesetzt werden können.
Glitazone
Sie sind in Deutschland seit langem nicht mehr erstattungsfähig. Sie steigern die Insulinempfindlichkeit und sind mit dem Metformin eine der wenigen Substanzen, die die Insulinempfindlichkeit so verbessern, dass eine gute Blutzuckereinstellung bei übergewichtigen Typ-2-Diabetikern möglich ist. Aufgrund ihrer erhöhten Gefahr für Knochenbrüche, einer erhöhten Rate von Herzinfarkten und der Wasseransammlung im Körper sind sie seit 2010 ebenfalls nicht mehr verordnungsfähig.
DPP-4-Hemmer
Diese Gruppe neuerer Medikamente hemmt den Abbau eines wichtigen Darmhormons (Inkretinhormon, GLP 1), das von bestimmten Zellen des Dünndarms (L-Zellen) beim Essen freigesetzt wird; DPP-4-Hemmer werden meist mit Metformin kombiniert. Der Vorteil ist, dass sie gut verträglich sind, zu keiner weiteren Gewichtszunahme führen und kein eigenes Unterzuckerungsrisiko haben.
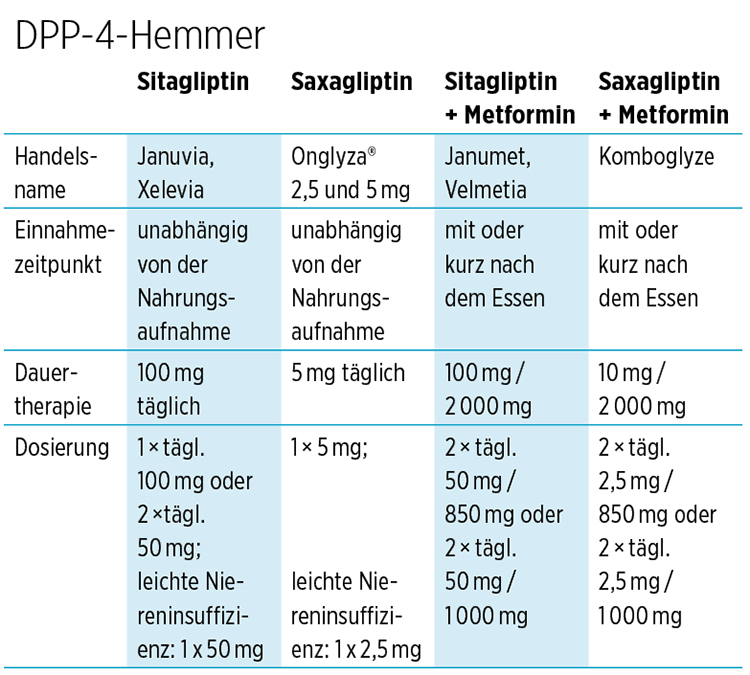
Außerdem können sie bei einer eingeschränkten Nierenfunktion weiter gegeben werden, wobei die Dosis reduziert werden muss. DPP-4-Hemmer sind praktisch “der kleine Bruder” der GLP-1-Analoga – jener Darmhormone, die als Ersatz für das körpereigene GLP 1 gespritzt werden müssen wie Byetta, Victoza, Bydureon, Trulicity.
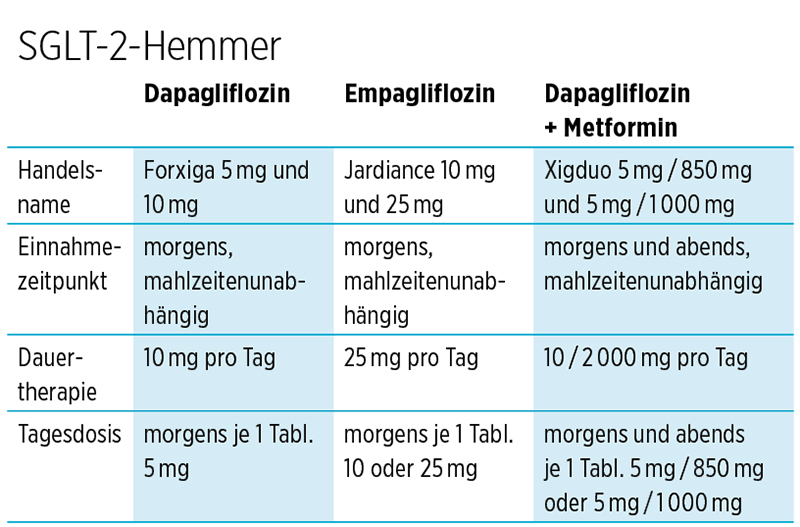
SGLT-2-Hemmer
Diese ebenfalls neueren Medikamente führen in der Niere dazu, dass bereits über die Nierenfilter ausgeschiedene Zucker nicht wieder ins Blut rückresorbiert werden und so schließlich über den Urin verlorengehen. Dadurch geht auch Energie verloren, gleichzeitig wird durch vermehrte Wasserausscheidung der Blutdruck etwas gesenkt (Vorsicht im Sommer). SGLT-2-Hemmer beinhalten also die Möglichkeit einer besseren Blutzuckereinstellung durch Verlust von Zucker über die Nieren und gleichzeitiger Reduktion des Blutzuckers ohne das Risiko einer Unterzuckerung.
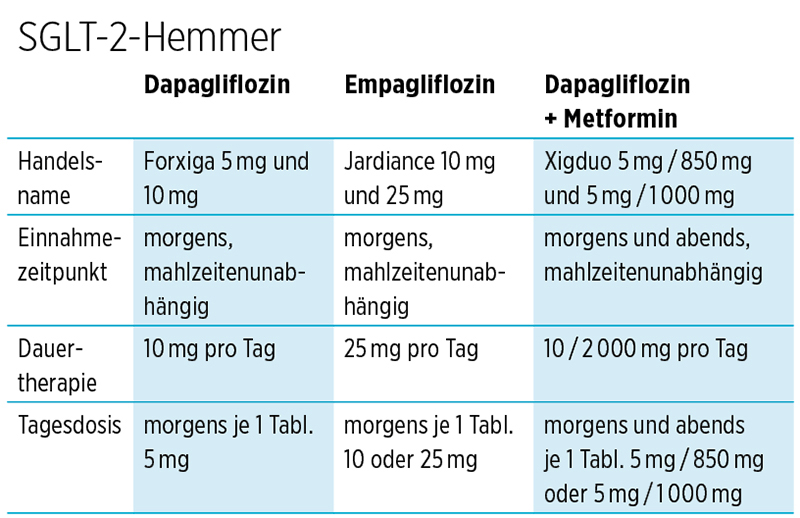
Jeder gesunde Mensch produziert im Schnitt 150 bis 200 l Primärharn in 24 Stunden (wobei letztendlich nur 1 bis 2 l über den Urin ausgeschieden werden); in diesen etwa 200 l Primärharn sind bereits etwa 180 g Traubenzucker enthalten, wovon etwa 90 Prozent später in den weiteren Abschnitten der Niere ins Blut zurückgeholt werden. Hemmt man dies, wird vermehrt Zucker (bis zu 70 g/Tag) über den Urin ausgeschieden.
Ein Nachteil ist, dass es durch die vermehrte Ausscheidung von Zucker über den Urin bei Frauen gelegentlich zu Scheideninfektionen durch Pilze kommt, bei Männern einer Balanitis, einer Entzündung des Penis; meist kann man aber durch Hygienemaßnahmen vorbeugen und ggf. antibiotisch behandeln. Neigen jedoch Menschen häufiger dazu, sollte diese Substanz nicht gegeben werden.
In einer großen Studie (EMPA-REG-OUTCOME-Studie) konnte erstmals gezeigt werden, dass diese Substanzen das Risiko für Herz-Kreislauf-Erkrankungen wie Herzinfarkt womöglich reduzieren können. Weitere Studien folgen, um dies zu erhärten oder zu bestätigen.
Zusammenfassung
Der Typ-2-Diabetes ist eine fortschreitende Erkrankung. Meist geht es um zwei Probleme:um die Insulinunempfindlichkeit bei gleichzeitiger unzureichender Insulinproduktion zu verschiedenen Zeiten (nach der Mahlzeit oder über Nacht). Also sind neben ausreichender Bewegung und einer kalorienreduzierten Ernährung auch blutzuckersenkende Tabletten erforderlich – bei fortschreitender Erkrankung oft auch Insulin in Kombination oder allein.
Insulin sollte auch dann eingesetzt werden, wenn der Blutzuckerspiegel im Rahmen akuter Ereignisse wie Operationen oder Infekten entgleist. Oft kann es später auch wieder reduziert oder auch abgesetzt werden.
Vor allem bei sehr übergewichtigen Patienten hat es sich bewährt, vorübergehend oder auf Dauer zu den Tabletten ein darmhormonbasiertes Medikament zu spritzen (wie Byetta, Victoza, Bydureon, Trulicity), wodurch meist eine stärkere Gewichtsreduktion bei guter Blutzuckereinstellung erreicht werden kann.
Wenn keine Gegenanzeigen bestehen (Nierenschwäche), sollten orale Antidiabetika auch bei Verordnung von Insulin weitergegeben werden, weil so Insulin eingespart werden kann (keine weitere Gewichtszunahme). Die neuen zur Verfügung stehenden oralen Antidiabetika bringen viele Vorteile, was das Leben der Patienten sicherer und angenehmer macht – mit weniger Komplikationen.
Autor:
|
|
Erschienen in: Diabetes-Journal, 2017; 66 (2) Seite 28-31
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aktuelles

4 Minuten
- Behandlung

17 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 14 Stunden, 17 Minuten
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 3 Tagen, 12 Stunden
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 4 Tagen, 4 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇













