- Behandlung
Wenn man schlechter sieht, ist es zu spät …
4 Minuten

Bei Frühformen der diabetischen Retinopathie lassen sich Netzhautveränderungen noch gut aufhalten. Das Tückische: In diesen Stadien verursachen sie keine merkbaren Beschwerden. Erfahren Sie im Diabetes-Kurs, worauf es zu achten gilt, um die Augen zu schützen!
Als sie jedoch bei ihrer letzten Fahrt beinahe eine die Straße überquerende Frau mit Kinderwagen übersah, machte sie einen Augenarzttermin fest: An alles, aber nicht an einen diabetischen Augenschaden hatte sie gedacht – bei einem HbA1c-Wert von etwa 8 bis 9 Prozent die letzten Jahre über hätte sie das Risiko aber kennen können.
Die diabetische Retinopathie und die Makulopathie sind bei Diabetes die häufigsten mikrovaskulären Komplikationen, also Komplikationen an den kleinen Blutgefäßen. Die Veränderungen werden anfänglich von den Betroffenen nicht bemerkt – Frühformen der diabetischen Retinopathie verursachen keine Minderung der Sehstärke. Nur aufwendige Tests, die in der Routine nicht durchgeführt werden, zeigen beginnende Veränderungen an den Nervenzellen, die am Sehen beteiligt sind. Also: Nur durch regelmäßige Untersuchungen können Frühformen der diabetischen Retinopathie entdeckt werden.
Begriffserklärungen
- Retinopathie: Schädigung der kleinen Blutgefäße der Netzhaut (Retina)
- Makulopathie: Schädigung der Stelle des schärfsten Sehens (Makula, “gelber Fleck”) der Netzhaut
- Mikroaneurysmen: kleine Gefäßaussackungen
- proliferative Retinopathie: in der Netzhaut Bildung neuer Gefäße, die brüchige Gefäßwände haben
Ohne Hinweise? 2-Jahres-Rhythmus
Einige Neuerungen sind in den Leitlinien zur diabetischen Retinopathie zu berücksichtigen: Wenn ein Diabetiker bisher keinerlei Hinweise auf eine Retinopathie hatte, auch keine weiteren Erkrankungen wie Bluthochdruck (Hypertonie) oder krankhafte Nierenveränderungen (Nephropathie) und einen guten Blutzucker-Langzeitwert (HbA1c) unter 7 Prozent, dann reicht ein Screening-Intervall von 2 Jahren aus. Ansonsten bleibt es bei den Empfehlungen zur jährlichen Kontrolle beim Augenarzt.
Welche Untersuchungen führt der Augenarzt bei Bedarf durch? |
|
| Untersuchung | Ziel |
| Sehtest | Sehschärfe? |
| Spaltlampenuntersuchung | vorderer Augenabschnitt (Hornhaut) |
| Augenspiegelung (Funduskopie) | hinterer Augenabschnitt (Netzhaut mit Blutgefäßen) |
| Fluoreszenzangiographie | Darstellung der Netzhautgefäße |
| optische Kohärenztomographie (OCT) | Vermessung der Netzhaut |
| Amsler-Gitter (Patienten-Selbsttest) | Verzerrtsehen, Prüfung des zentralen Gesichtsfelds |
| (nach Dr. David Kubiak, Augenzentrum Stuttgart) | |
In Deutschland fehlen große Studien, die helfen, das Risiko einzuschätzen, ob eine diabetische Retinopathie auftritt. Zwei Studien geben jedoch Hinweise für die zu erwartende Häufigkeit: In der Gutenberg-Gesundheitsstudie(1.124 Patienten mit Diabetes von insgesamt 15.010 untersuchten Menschen) betrug die Häufigkeit der Retinopathie – nicht unterschieden nach Typ-1- und Typ-2-Diabetes – etwa 22 Prozent.
Stadieneinteilung der Retinopathie
- nichtproliferative diabetische Retinopathie: mild, mäßig, schwer
- proliferative diabetische Retinopathie: Gefäßneubildungen, Blutungen
- diabetische Makulopathie: Makulaödem: Wasseransammlungen im Bereich der Macula lutea (“gelber Fleck”) in verschiedenen Ausprägungen; Diagnose nur durch den Augenarzt möglich
Im DPV-Register (64.700 Menschen mit Typ-2-Diabetes) hatten etwa 20 Prozent nach 9 Jahren Diabetesdauer und einem HbA1c-Wert von im Mittel 6,1 Prozent eine diabetische Retinopathie; etwa 9 Prozent hatten eine fortgeschrittene Retinopathie, 0,8 Prozent eine Makulopathie. Neuere Daten großer Krankenkassen zeigen aber, dass bei der Neudiagnose eines Typ-2-Diabetes nur bei 30 Prozent eine Augenuntersuchung erfolgt!
Da aber ca. 30 Prozent der Typ-2-Diabetiker bereits zu Beginn ihrer Erkrankung eine “milde Retinopathie” haben und sich bei Menschen mit Diabetes und Retinopathie das Risiko für Herz-Kreislauf-Erkrankungen verdoppelt, ist ein rechtzeitiges Erkennen unabdinglich!
Die Ursachen: hoher Blutzucker, hoher Blutdruck, Rauchen
Durch erhöhte Blutzuckerspiegel kommt es zu Einlagerungen von Eiweißen und fettähnlichen Substanzen in die Blutgefäße der Netzhaut und zur Ausbildung kleiner Gefäßaussackungen (Mikroaneurysmen); aus diesen kann auch Blut austreten und es können sich harte Absonderungen (Exsudate) aus Fettablagerungen bilden; diese sind ein Zeichen der “nichtproliferativen Retinopathie”. Durch Gefäßneubildungen verschlechtert sich paradoxerweise sogar die Durchblutung der Netzhaut: Blutungen können auftreten und Gefäße in den Glaskörper einwachsen. Weitere wichtige Risikofaktoren sind ein erhöhter Blutdruck sowie das Rauchen!
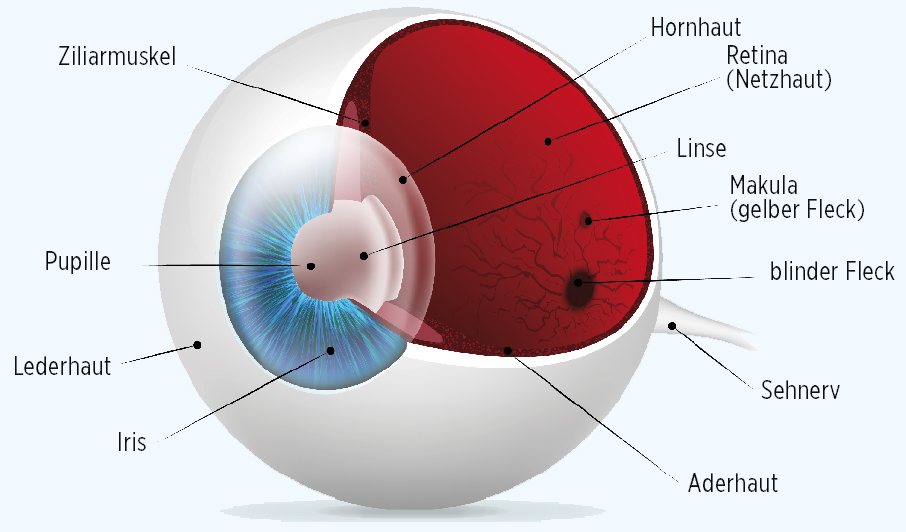
Aufbau des Auges
Die Retina (Netzhaut)
- ist die lichtempfindliche Schicht des Auges,
- wandelt Licht in elektrische Signale um,
- leitet die Signale über den Sehnerv an das Gehirn.
Für diese Funktionen ist sie auf eine ungestörte Durchblutung angewiesen, weil sie viel Sauerstoff benötigt – mehr als Herz oder Gehirn.
Die Makula (gelber Fleck)
- Die Makula ist ein nur ca. 3 mm durchmessender, äußerst wichtiger Bereich der Netzhaut.
- In der Makula sind Sinneszellen dicht gebündelt.
- Das scharfe Sehen erfolgt über die Makula; sie ist die Stelle des schärfsten Sehens.
- Bei Schädigungen der Makula ist deshalb die Sehschärfe beeinträchtigt, nicht das periphere (seitliche) Sehen.
Therapiemaßnahmen bei diabetischer Retinopathie
- gute Einstellung des Blutzuckers; Achtung: bei Typ-1-Diabetes und Retinopthie den Blutzucker nicht zu schnell senken – dies könnte anfangs zu einer Verschlechterung der Retinopathie führen
- Blutdruck normalisieren (z. B. mit Wirkstoffen wie ACE-Hemmern)
- nicht (mehr) rauchen, besonders Typ-1-Diabetiker
- Behandlung hoher Blutfettwerte
Therapie bei fortgeschrittenen Stadien
Bei proliferativer diabetischer Retinopathie und Makulopathie ist die Laserfotokoagulation das Routine-Therapieverfahren. Droht hingegen eine Netzhautablösung, wird auch die Vitrektomie angewendet: Der Glaskörper des Auges wird entfernt, wenn eine Entfernung von Blutungen bzw. Neubildungen im Glaskörper nicht gelingt. So versucht man, die Netzhaut ggf. wieder an die sie ernährende Aderhaut anzulegen.
Empfehlungen zur Untersuchung des Augenhintergrunds
Typ-1-Diabetiker
- ab dem 11. Lebensjahr oder nach einer Diabetesdauer von 5 Jahren
- bei bereits bestehenden Augenveränderungen nach Maßgabe des behandelnden Augenarztes
- Untersuchung immer nach vorausgegangener Pupillenerweiterung
Typ-2-Diabetiker
- bei Diagnosestellung sofort, danach alle 2 Jahre, wenn keine
- Begleiterkrankungen (z. B. Bluthochdruck, Nierenveränderungen) bekannt sind und der HbA1c-Wert unter 7 Prozent liegt
- ansonsten 1-mal jährlich bzw. nach Maßgabe des behandelnden Augenarztes
(z. T. geänderte Leitlinien DDG, Gesundheitsbericht 2018)
Therapie der diabetischen Makulopathie
Spezialisierte Augenärzte injizieren in oft mehreren Sitzungen Wirkstoffe direkt ins Auge: “Wachstums-Faktoren-Hemmer” wie die Medikamente Avastin, Lucentis oder Eylea – speziell beim Makulaödem und bei der feuchten Makula-Degeneration. In einigen Fällen werden auch Steroide eingesetzt (wie Kortison).
Fazit
Auch bei Augenerkrankungen, die mit Diabetes zusammenhängen, ist es sehr wichtig, dass Ärzte verschiedener Fachrichtungen eng zusammenarbeiten (Hausarzt, Diabetologe, Augenarzt, Nierenarzt etc.) – von Anfang an. Internistischerseits sind besonders eine gute Blutzucker- und Blutdruckeinstellung ausschlaggebend dafür, dass es nicht zu einer diabetischen Retinopathie kommt bzw. dass sie nicht schnell fortschreitet. Regelmäßige Screening-Untersuchungen beim Augenarzt sind dringend angeraten! Wenn der Betroffene aber wartet, bis er etwas “beim Sehen” bemerkt, ist es manchmal schon später als 5 vor 12!
Autor:
|
|
Erschienen in: Diabetes-Journal, 2018; 67 (3) Seite 30-33
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aktuelles

13 Minuten
- Aktuelles

4 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 1 Tag, 6 Stunden
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 4 Tagen, 5 Stunden
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 4 Tagen, 21 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇