- Diabetes-Grundwissen
Genauigkeit von CGM-Systemen – Ansprüche an das Kontinuierliche Glukosemonitoring (CGM)
6 Minuten
In den letzten drei Ausgaben der Blood-Sugar-Lounge (vom 13.08.2021, 17.11.2021 und 01.04.2022) wurde über technische Details im Zusammenhang mit der Anwendung des kontinuierlichen Glukosemonitorings (CGM) berichtet. Aufgrund der Nutzung von CGM als unabdingbarer Baustein bei der automatisierten Insulinabgabe von Insulinpumpen (AID-Systeme – automatische Insulindosierung), aber auch in Verbindung mit der Dosisermittlung bei SmartPens rückt die Frage nach der Genauigkeit der Messung noch stärker in den Fokus als ohnehin schon.
Diese Feststellung mag zunächst verwundern, denn man erwartet von einem Messgerät generell, dass dessen angezeigten Daten vertraut werden kann. Man möchte sich keine Gedanken über eine Messtoleranz oder ähnliches machen, man erwartet, dass der Glukosewert genutzt werden kann um sich zum Beispiel die richtige Dosis Insulin zu spritzen.
Dieser richtige Gedanke bezieht sich allerdings zunächst auf den aktuellen Glukosewert, so wie man es von der Augenblicksblutglukosemessung (SMBG – Selbstmessung der Blutglukose) her kennt. Doch CGM bietet bekanntlich mehr: neben dem Wert auch den Glukosetrend und die Einbindung in ein aufgezeichnetes Glukoseprofil, welches den zeitlichen Verlauf des Glukosespiegels darstellt.
Aus diesen zusätzlichen Informationen lassen sich wichtige Schlussfolgerungen ziehen. Beispielsweise lässt sich die Frage beantworten, wann rasch sinkende Glukosewerte zu einer Unterzuckerung führen werden. Sinken diese beispielsweise mit einer Geschwindigkeit von 2 mg/dl/min (angezeigt wird das durch die Steilheit der abfallenden Kurve und durch einen entsprechend nach unten gerichteten Pfeil) und liegt der Glukosewert gerade bei 100 mg/dl (5,6 mmol/l), dann werden die Werte in 15 min bei 70 mg/dl (3,9 mmol/l) liegen und damit an der Schwelle zur Unterzuckerung (Abb. 1).
In 20 min wird der Glukosewert dann schon bei 60 mg/dl (3,3 mmol/l) liegen, also eine Unterzuckerung aufweisen. Aus einem punktuell mit SMBG gemessenen Wert lässt sich eine solche Schlussfolgerung nicht ziehen. Mit anderen Worten: aus dem Vorhandensein der Glukosekurve lässt sich bereits das Therapiemanagement ableiten.
Man sieht die abfallende Kurve, ahnt, wann diese den Bereich der Unterzuckerung erreicht und wird darauf schon entsprechend vorher reagieren, bevor diese eintritt und spürbar ist.
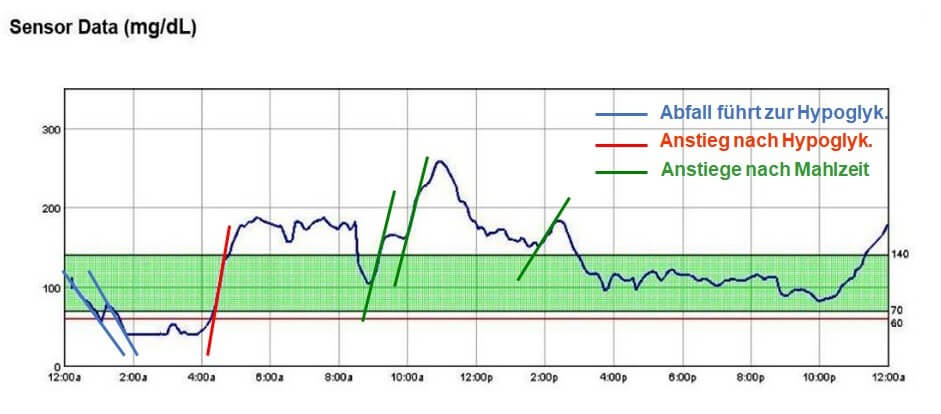
Abb. 1: Darstellung der Glukoseänderungsgeschwindigkeiten anhand der Steilheit der Kurven im Anstieg bzw. Abfall. Je steiler die angelegte (gedachte) Gerade ist, desto schneller ändert sich der Glukosespiegel.
Genauigkeit von CGM-Systemen – wie genau ist das eigentlich?
Warum dieser Exkurs? Er soll zeigen, dass die punktuelle (aktuell vorliegende) Genauigkeit der Messung nicht so streng ist wie beim SMBG, weil Zusatzinformationen (Trend, Glukoseänderungsgeschwindigkeit) das Diabetesmanagement unterstützen. Selbstverständlich ist ein möglichst genau messendes CGM-System anzustreben. Das ist auch die dauerhafte Bestrebung der Hersteller.
Aber aufgrund der genannten Zusatzinformationen war es auch schon in der Vergangenheit möglich, mit weitaus weniger exakten CGM-Sensoren als die heute Verfügbaren, eine gute Therapieunterstützung zu realisieren.
Beispielsweise wurde bei den ersten Geräten mit Anzeige der aktuellen Glukosewerte (rtCGM – real time CGM) in den Bedienungsanleitungen darauf hingewiesen, dass die vom CGM angezeigten Glukosewerte nicht dem Zweck einer therapeutischen Entscheidung dienen dürfen, womit z.B. die Berechnung und Abgabe der Insulindosis zählte (Glucowatch Biographer der Firma Cygnus 2002; Guardian RT und Guardian Real-Time von Medtronic 2005, FreeStyle Navigator von Abbott 2007, Dexcom STS von Dexcom 2007). Die Werte sollten immer durch SMBG bestätigt werden. Dafür gab es mehrere Ursachen:
- Die Sensoren maßen damals noch zu ungenau
- Sensoren unterschiedlicher Chargen wiesen mitunter eine unterschiedliche Messqualität auf
- CGM misst im Unterhautfettgewebe und nicht im Blut, was zu Messwertunterschieden führt, wenn sich die Glukosewerte gerade ändern
- Die Sensoren mussten mit SMBG kalibriert werden. Einerseits wurde damit der Messwert an den SMBG-Wert angeglichen. Andererseits kann durch Fehler bei der Blutglukosemessung (z.B. vorher Früchte gegessen, Hände nicht gewaschen, Messung bei kühlen Außentemperaturen etc.) das CGM falsch kalibriert sein.
Auf den dritten Punkt wird in einer weiteren Ausgabe der Blood Sugar Lounge (BSL) noch gesondert eingegangen, weil sich dahinter kein Messfehler versteckt, sondern die Dynamik der Glukoseverbreitung im Körper.
Rückblick: Wie war das vor 20 Jahren mit der Messgenauigkeit des CGM?
Generell war in den 2000er Jahren die Messgenauigkeit der CGM-Systeme noch nicht geeignet, SMBG zu ersetzen, zumal alle Systeme noch mit einer „blutigen“ Messung kalibriert werden mussten. Aber aus den Glukoseprofilen konnten die Anwender Schlussfolgerungen für ein besseres Diabetesmanagement ziehen, als das vorher der Fall war. Selbst bei mangelhafter Messgenauigkeit (gekennzeichnet durch eine große Abweichung gegenüber SMBG), vielleicht hervorgerufen durch eine nicht sachgemäße Kalibration konnten die Anwender auf das Glukoseprofil vertrauen.
Die CGM-Kurve verlief dann zu weit oben oder unten, deren Form, die Glukoseabstiege und – Anstiege waren jedoch exakt so, wie bei einem optimal messenden CGM-Sensor und gaben damit eine Orientierung über den Glukoseverlauf.
Die Systeme wurde in der Folgezeit soweit verbessert, dass die amerikanische Zulassungskommission (FDA – Food and Drug Administration) ab 2016 bei dem ersten CGM (Dexcom G5) gestattete, dass die CGM-Werte für alle Therapieentscheidungen genutzt werden können, also SMBG ersetzt werden kann. Als Richtwert gilt, dass die Abweichung zu einem Laborgerät, also die MARD* ≤ 10% betragen soll.
Die Abweichungen des CGM
Zu diesem Zeitpunkt war mit dem *MARD – Mean Absolute Relative Difference (Deutsch: mittlere absolute relative Abweichung): dieser Wert gibt die Abweichung aller gemessenen Glukosewerte gegenüber einer Standardmessung z.B. mit SMBG oder besser noch mit einem Laborgerät an (Referenzmethode). Die Abweichungen eines jeden Wertepaars (zu beurteilende Messung und Referenzmessung) werden zusammengerechnet und durch die Anzahl der Wertepaare geteilt.
Mit dem FreeStyle Libre bereits ein System verfügbar, welches werkseitig kalibriert wurde. Es war bezüglich der Anwendung kein rtCGM, sondern ein sogenanntes iscCGM. Das heißt, die Glukosewerte werden nur angezeigt, wenn der Patient mit dem Empfänger (z.B. eine App auf einem Smartphone) über die Stelle scannt, an welcher der Glukosesensor liegt (deshalb „isc“ – intermittierendes Scannen). SMBG führten die Anwender nur noch durch, wenn ihnen die Glukosewerte nicht plausibel erschienen oder wenn sich z.B. eine Unterzuckerung zu entwickeln schien.
Mit dem Dexcom G6 erschien ab 2017 ein weiteres werkseitig kalibriertes CGM (als rtCGM), welches der Patient notfalls aber kalibrieren kann. Aber auch dieses ersetzt SMBG nur zum Teil. Mittlerweile müssen die aktuellen CGM-Systeme alle nicht mehr kalibriert werden (Dexcom G7, FreeStyle Libre 3, Guardian 4). Abb. 2 zeigt die Entwicklung der Messgenauigkeit der Systeme anhand des Parameters MARD in den vergangenen 17 Jahren [1].
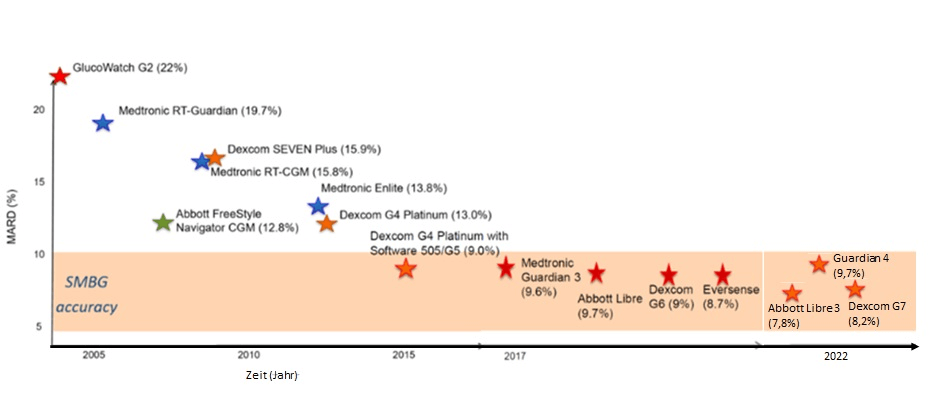
Abb. 2: Entwicklung der Genauigkeit der verschiedenen CGM-Systeme in den letzten 17 Jahren. Systeme mit einer MARD < 10% sind geeignet SMBG zu ersetzen (adaptiert [1])
Es muss allerdings daraufhin gewiesen werden, dass für die Messung der MARD bei CGM-Systemen eine klare Definition für die Messbedingungen notwendig wäre, damit keine willkürlichen Fehler auftreten können. Das liegt am oben genannten Punkt 3, der Messung mit dem CGM im Unterhautfettgewebe gegenüber von SMBG im Blut.
Beispielsweise müsste festgelegt werden, dass nur Wertepaare verglichen werden dürfen, die bei stabilem oder nahezu stabilem Glukosespiegel gewonnen wurden, denn nur dann sind sie wirklich vergleichbar. Diese fehlende Festlegung führt mitunter dazu, dass verschiedene Arbeitsgruppen zu stark abweichenden Ergebnissen mit den gleichen Messsystemen gelangen (CGM und Blutglukosemessgerät).
Welche ist die beste Beurteilung der Messqualität?
Die aktuell am besten definierte Beurteilung für die Messqualität von CGM-Systemen stammt von der amerikanischen FDA und beschreibt ein „integriertes CGM“ (iCGM) [2]. Dahinter verbirgt sich die Vorstellung, dass einerseits Interoperabilität gewährleistet ist (also die Möglichkeit verschiedene Geräte problemlos aufeinander abzustimmen), damit ein iCGM mit verschiedenen Insulinpumpen zu einem AID-System zusammengeschlossen werden kann.
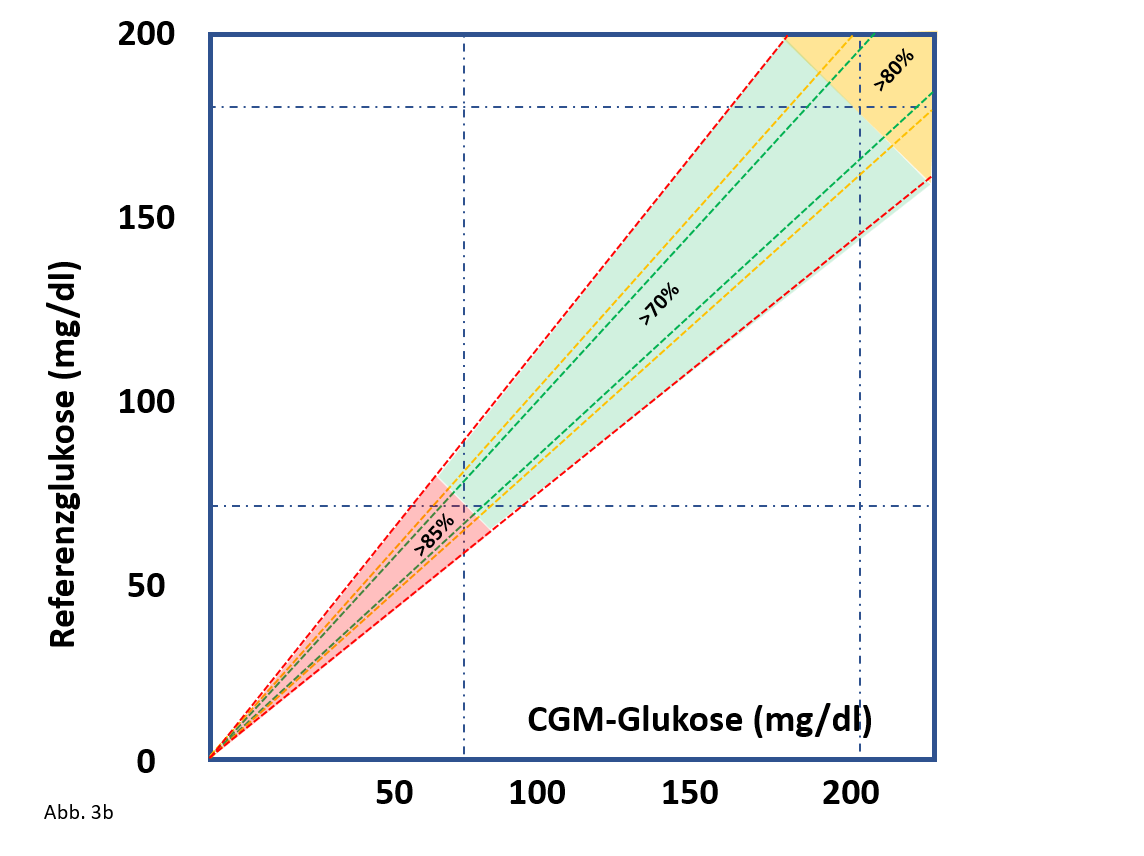
Andererseits muss ein iCGM eine hohe Messqualität aufweisen, damit es ohne weiteres die automatisierte Insulinabgabe sicher gewährleisten kann. Bezüglich der Messgenauigkeit wurde festgelegt, dass ein „iCGM“ innerhalb eines Toleranzbereiches von ± 15% folgenden definierten Anteil an Glukosewerten aufweisen muss (Abb.3):
- > 70% Anteil im Glukosebereich von 70-180 mg/dl (3,9-10,0 mmol/l),
- > 85% im Glukosebereich unter 70 mg/dl (3,9 mmol/l) und
- > 80% über 180 mg/dl (10,0 mmol/l).
- Nicht auftreten dürfen:
- Blutzuckerwerte < 70 mg/dl, wenn die iCGM-Werte > 180 mg/dl liegen,
- Blutzuckerwerte > 180 mg/dl, wenn die iCGM-Werte <70 mg/dl liegen.
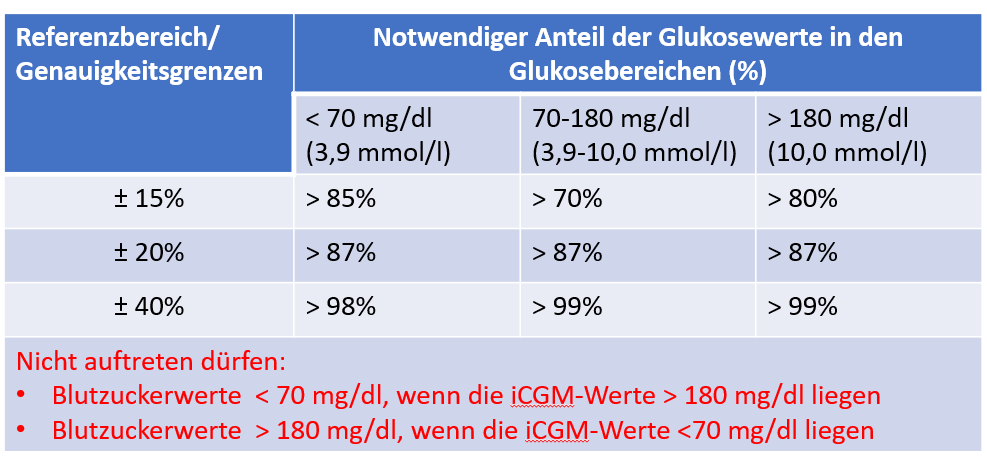
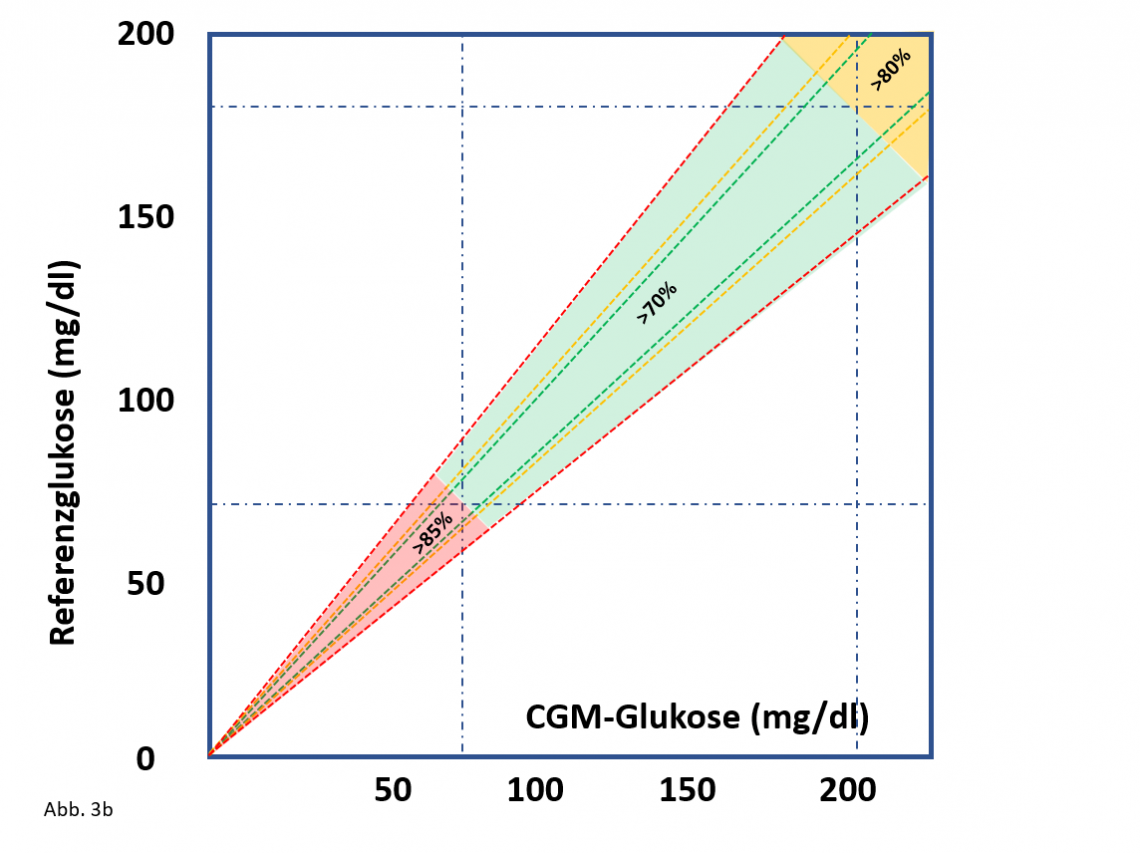
Abb. 3: Festlegung der Sensorgenauigkeit für ein iCGM . Diese Definition ist gut begründet, allerdings noch nicht Standard [2].
Die von der FDA festgelegten Bedingungen legen also eine Prozedur für einen exakten Datenvergleich fest und sorgen dafür, dass Angaben zur Messgenauigkeit valide sind. Diese Festlegung der Qualitätskriterien für iCGM schließen näherungsweise eine Lücke zur Beurteilung der Genauigkeit von CGM-Messungen.
Aktuell beschäftigt sich eine internationale Arbeitsgruppe unter Leitung von Dr. Guido Freckmann (Institut für Diabetes-Technologie in Ulm) im Auftrag der IFCC (International Federation of Clinical Chemistry) mit einer exakten Definition von Messbedingungen und Messgenauigkeit [3]. Auf weitere wichtige Fragen zur Messgenauigkeit von CGM-Systemen wird in der nächsten Ausgabe der BSL eingegangen.
[1] Shah V et.al. Continuous glucose monitoring category update: clinical outcomes, new technologies, and therapeutic dosing. Symposium Dexcom, ADA 2018, Orlando
[2] U.S. Food and Drug Administration, Mitteilung 27.03.2018. https://www.fda.gov/news-events/press-announcements/fda-authorizes-firstfully-interoperable-continuous-glucose-monitoring-system-streamlines-review letzter Aufruf: 03.05.2022.
[3] Freckmann G. Hompage IFCC.
http://www.ifcc.org/ifcc-scientific-division/sd-working-groups/wg-cgm/ , letzter Aufruf: 07.06.2022.
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Leben mit Diabetes
Caroline Spindler im Interview: Aufklären gegen Vorurteile über Typ-2-Diabetes

14 Minuten
- Aktuelles
Druckfrisch: die Themen im Diabetes-Anker 3/2026

4 Minuten
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
moira postete ein Update vor 21 Stunden, 16 Minuten
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 1 Woche, 1 Tag
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 5 Tagen, 19 Stunden
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-
-
thomas55 postete ein Update vor 1 Woche, 5 Tagen
Hallo,
ich habe zur Zeit die Medtronic Minimed 670G mit Libre als Sensor. Ich überlege, auf die 780G als AID mit dem Simplera umzusteigen. Hat jemand Erfahrung mit diesem Sensor? Wie sieht es mit der Verfügbarkeit aus? In der Vergangenheit wurden Neukunden der 780G nicht mit dem Simplera beliefert sondern nur Kunden, die die 780G schon länger nutzen. Das hat sich nach Aussagen von Medtronic-Mitarbeitern beim T1day heute genau umgekehrt. Mein Doc hat das vestätigt. Für mich als neuer Bezieher der 780G gut, für die Bestandskunden schlecht.
Danke vorab und bleibt gesund (von unserem Typ 1 lassen wir uns das Leben dank Technik nicht vermiesen!)
Thomas55









