- Eltern und Kind
Praxistipps für Sport mit AID-Systemen
5 Minuten
Sport machen mit möglichst normnahen Blutzuckerwerten – wie geht das, wenn man ein System zur automatisierten Insulindosierung (AID) nutzt? Prof. Dr. Othmar Moser ist einer der federführenden Autoren, die an der ersten internationalen Leitlinie für Sport mit AID-Systemen arbeiten. Hier gibt er erste Einblicke und Tipps.
Kindern und Jugendlichen, die mit Typ-1-Diabetes leben, wird besonders empfohlen, sich so oft und vielfältig wie möglich zu bewegen sowie regelmäßig Sport zu treiben. Basierend auf den Empfehlungen der Weltgesundheitsorganisation (WHO) sollten sie sich täglich mindestens 60 Minuten bei mittlerer bis hoher Intensität bewegen. Besonders wichtig ist dabei, darauf zu achten, Unterzuckerungen, aber auch Überzucker sowie Schwankungen der Blutzuckerwerte zu vermeiden.
Von der Wissenschaft in die Praxis übersetzt heißt das: Während des Sports sollte der Blutzucker zwischen 126 und 180 mg/dl (7,0 und 10,0 mmol/l) liegen und möglichst stabil bleiben. Besonders bei Insulinpen- und der traditionellen Insulinpumpen-Therapie ohne AID stellte das Sporttreiben bei normnahen Blutzuckerwerten eine Achillesferse im Diabetes-Management dar. AID-Systeme sollten dies heute erleichtern.
Warum „sollten“? Aktuell gibt es keine einheitlichen Empfehlungen für AID-Systeme, physische Aktivität und Sport, die das Risiko von Dysglykämie verringern könnten. Dies hat sich eine Gruppe von 27 Autoren und Autorinnen zum Anlass genommen, aktuell die erste internationale Leitlinie zu AID und Sport (2024 EASD ISPAD Positionspapier) zu erarbeiten. Dies soll Kindern und Jugendlichen mit Typ-1-Diabetes bereits jetzt einen “glykämischen” Vorteil verschaffen. Wann sollte der Aktivitäts- bzw. Ease-off-Modus zum Einsatz kommen? Wie viele Kohlenhydrate sollte man wann zu sich nehmen? Und wann sollte man eingreifen?
Was kann man tun bei spontanem Sport?
Wie Kinder und Jugendliche, die ohne Diabetes leben, wollen auch die Youngster mit Typ-1-Diabetes spontan Sport treiben können. Dies stellt jedoch für alle AID-Systeme ein gewisses Problem dar. Dies ist primär auf die zu lange Wirkdauer von Kurzzeitinsulinen zurückzuführen. Dennoch ist auch spontanes Sporttreiben möglich, wenn man folgenden Empfehlungen folgt:
- Aktivitätsmodus sofort starten und/oder Glukose-Zielbereich erhöhen.
- Ca. zehn Minuten vor dem Start des Sports schnellwirkende Kohlenhydrate zuführen (10 – 20 Gramm), wenn der Zuckerwert unter 126 mg/dl (7,0 mmol/l) ist.
- Insulin on Board (IOB) checken; viel Insulin = öfters und größere Mengen Kohlenhydrate zuführen.
- Früh genug (z.B.: ab 126 mg/dl bzw. 7,0 mmol/l) Kohlenhydrate geben, mit dem Ziel, dass der eingegebene Zielwert (z.B.: 150 mg/dl bzw. 8,3 mmol/l) wieder erreicht wird.
Warum und wann sollte der Aktivitätsmodus gestartet werden?
In verschiedenen klinischen Studien wurde gezeigt, dass man den Aktivitätsmodus für AID-Systeme 90 – 120 Minuten vor dem Sport starten sollte. Dies soll vor allem das Risiko von Unterzuckerungen reduzieren. Für AID-Systeme, die eine automatisierte Bolus-Korrekturfunktion haben, sollte der Aktivitätsmodus bei Sport nahezu immer gestartet werden. Denn dadurch wird in der Regel die Insulinabgabe bei Hyperglykämie ausschließlich über einen kontinuierlichen Anstieg der Basalrate gesteuert.
In der Regel wird im Aktivitätsmodus ein Zielwert von 150 mg/dl (8,3 mmol/l) angepeilt (bei manchen Systemen ein Zielbereich), was sich aber bei dem mylife-CamAPS-FX-System leicht unterscheidet. Hier sollte zusätzlich zur Option “Ease-off” überlegt werden, ob der Glukose-Zielbereich erhöht wird (z.B. auf 150 mg/dl bzw. 8,3 mmol/l in Kombination mit dem Start des Ease-off-Modus). Das ist vor allem sinnvoll, wenn über eine sehr lange Dauer und mit hoher Intensität Sport betrieben wird (Bergwandern, Skifahren etc.).
Ähnliches gilt auch für das Diabeloop-System DBLG1 (erhöhter Zielwert plus Aktivitätsmodus). Bei diesem hat man zugleich die Option, einen Mittelweg zu wählen (ZEN-Modus). Dieser hebt den Glukose-Zielbereich nicht so stark wie der reguläre Aktivitätsmodus.
Unabhängig vom AID-System sollte eine Maxime verfolgt werden: Eine Erhöhung des Glukose-Zielbereichs (Aktivitätsmodus) sollte nur für physische Aktivitäten und Sport gewählt werden, wenn man aus Erfahrung weiß bzw. annimmt, dass der Blutzuckerwert beim Sport abfallen wird. Wenn es Sportarten gibt, bei denen der Sensor-Glukosewert immer ansteigt (z.B. intervallartige Sportarten wie Tennis, Fußball oder Ähnliches), sollte eher auf einem regulären oder für manche Systeme leicht erhöhten Glukose-Zielbereich Sport betrieben werden.
Fallbeispiel
Um das besser veranschaulichen zu können, wird hier ein Beispiel dargestellt von Kilian (12 Jahre alt, Diabetes Typ 1 seit vier Jahren, benutzt ein AID-System):
- Der Aktivitätsmodus wurde zwei Stunden vor dem Sport mit einem Zielwert von 150 mg/dl gestartet, da ein Abfall der Glukose während des Sports erwartet wird.
- Kilian hat mit seiner Mutter besprochen, dass er regelmäßig seine CGM-Werte checkt und bei einem Wert ≤126 mg/dl schnellwirkende Kohlenhydrate unter Berücksichtigung der CGM-Trendpfeile zuführt:
- horizontaler Trendpfeil 3 – 6 Gramm,
- leicht abfallender Trendpfeil 6 – 12 Gramm,
- vertikal abfallender Trendpfeil > 12 Gramm.
- Direkt vor dem Sport wird ein Wert von 154 mg/dl erreicht und somit kann der Sport gestartet werden, ohne zusätzliche Kohlenhydrate.
- Nach 25 Minuten Radfahren fällt Kilians Zuckerwert auf 119 mg/dl ab, und der CGM-Trendpfeil zeigt gerade nach unten.Kilian führt nun 15 Gramm Kohlenhydrate zu (drei Traubenzuckerblätter) und sportelt weiter.
- Nach 15 Minuten ist sein CGM-Zuckerwert wieder bei 149 mg/dl.
- Nach einer Stunde Radfahren checkt er sein CGM und sieht einen horizontalem Trendpfeil bei 104 mg/dl.
- Kilian führt, wie mit seiner Mutter besprochen, 5 Gramm Kohlenhydrate zu (ein Traubenzuckerblatt)und nach 15 Minuten ist sein Blutzucker wieder bei 160 mg/dl und der Sport endet.
- Da er häufig nach dem Sport Blutzucker-Anstiege hat, geht er direkt nach dem Sport aus dem Aktivitätsmodus raus.
- Kilian bespricht nun mit seiner Mutter, ob er nach so einer langen Radtour das Bolusinsulin leicht reduzieren soll, da sein Zuckerwert aktuell auf 80 mg/dl ist. Sie beschließen, das Bolusinsulin zum Abendessen um 25 Prozent zu reduzieren.
Warum und wann sollte der Aktivitätsmodus nicht gestartet werden?
Grundsätzlich macht ein AID-System während des Sports das Gleiche, was man früher selbst bei der traditionellen Insulinpumpen-Therapie machen musste. Die Basalrate wird reduziert und für manche AID-Systeme wird die automatisierte Bolusfunktion abgeschaltet. Wenn man früher mit einer Insulinpumpe Sport betrieben und festgestellt hat, dass bei einer spezifischen Sporteinheit der Zuckerwert immer ansteigt, hat man einfach die Basalrate in geringerem Maß reduziert oder sogar die reguläre Basalrate laufen lassen.
Dies gilt auch für AID-Systeme. Steigt der Blutzuckerwert während des Sport massiv an, sollte der Aktivitätsmodus nicht gestartet oder nach Möglichkeit der Glukose-Zielwert nur leicht gehoben werden (siehe Abbildung 1).
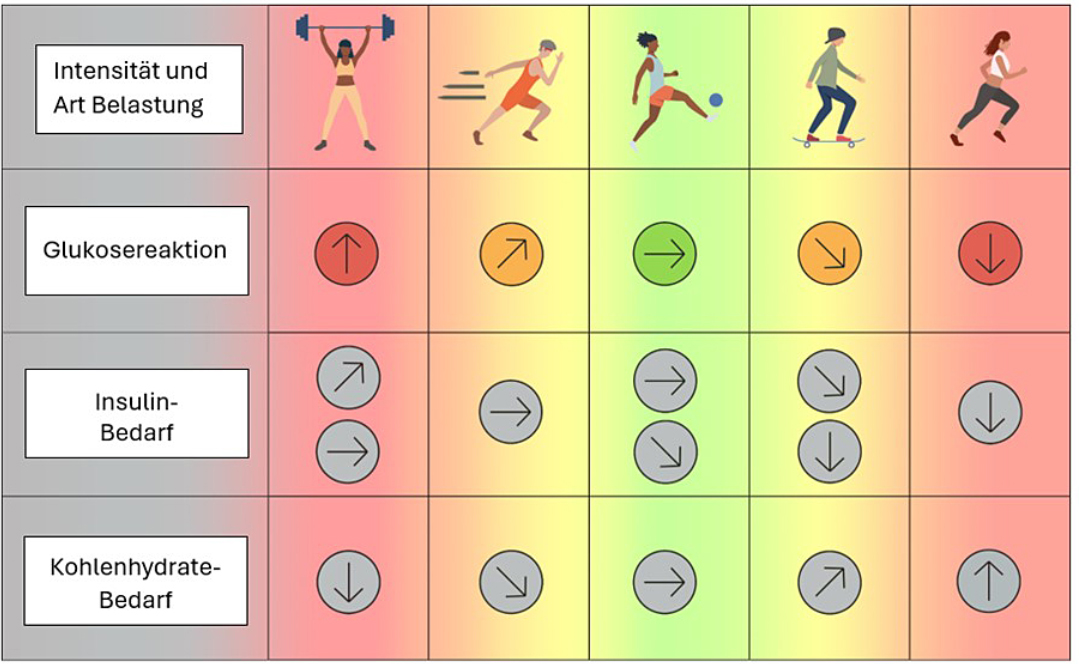
Wann und wie viele Kohlenhydrate sollten zugeführt werden?
Grundsätzlich ist in der Theorie davon auszugehen, dass ein AID-System einen gewählten Zielbereich im Aktivitätsmodus erreichen und halten wird. In der Praxis wurde aber gezeigt, dass zusätzlich Kohlenhydrate beim Sport benötigt werden, die von verschiedenen Faktoren wie der Intensität, der Dauer und dem Modus der Belastung sowie IOB beeinflusst werden (siehe Abbildung 1).
Aus diesem Grund sollten früh genug kleine Mengen an schnellwirkenden Kohlenhydraten zugeführt werden, bei einem zuvor festgelegten Cut-off-Wert. Die Menge an Kohlenhydraten, die während des Sports zugeführt werden, sollte bei schnell abfallenden Zuckerwerten (gerader Trendpfeil nach unten) höher sein als bei stabilen Werten.
Zusammenfassung
Zusammenfassend kann festgehalten werden, dass AID-Systeme bei Sport funktionieren, vor allem, wenn dieser geplant ist. Vor dem Sport sollte überlegt werden, ob zu erwarten ist, dass während der Bewegung die Glukose-Konzentration ansteigt oder eher abfällt. Es sollten immer schnellwirkende Kohlenhydrate mitgeführt werden. Wenn diese gegeben werden, sollte das z.B. bereits ab 126 mg/dl (7,0 mmol/l) passieren. Dafür aber in kleineren Mengen, basierend auf den Glukose-Trendpfeilen.
Lese-Tipp
Was bedeutet eigentlich körperliche Aktivität? Wie reagiert der Organismus auf Sport, mit und ohne Diabetes? Welche Rolle spielen Kohlenhydrate, Fette und Eiweiße? Lesen Sie mehr zum Thema Sport bei Kindern und Jugendlichen in diesem Beitrag.
Erschienen in: Diabetes-Eltern-Journal, 2024; 12 (2) Seite 12-14
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Eltern und Kind

3 Minuten
- Eltern und Kind

6 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
stephanie-haack postete ein Update vor 1 Woche, 3 Tagen
Jetzt schon vormerken: Das nächste virtuelle Community-MeetUp findet am 10. Juni statt. Wir freuen uns drauf! 🙂
Alle Infos hier: https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-juni2026/
-
tako111 postete ein Update vor 1 Woche, 3 Tagen
Ich habe Ihr Heft 1-2/2026 leider erst jetzt in die Hände bekommen und war über den Bericht auf Seite 14 „Spritzen, aber kein Insulin“ schon verwundert. Zwar nennen Sie einige mögliche Nebenwirkungen der einzelnen Substanzen, jedoch fehlt ein Hinweis auf eine besonders schwerwiegende Komplikation: die Gefahr einer Schädigung des Sehnervs beziehungsweise anderer Augenstrukturen. Nach meinem Kenntnisstand kann diese Nebenwirkung unter Umständen nicht mehr reversibel sein.
Ich würde mir wünschen, dass Sie bei künftigen Berichten auch auf solche Risiken eingehen und diese entsprechend berücksichtigen. Auffällig ist zudem, dass in Ihrem Heft häufig über Menschen mit Diabetes Typ 1 berichtet wird, während der Diabetes Typ 2 deutlich weniger Beachtung findet. Darüber hinaus entsteht der Eindruck, dass die entsprechenden Spritzenmedikamente bei Typ-2-Diabetes oftmals in einem überwiegend positiven Licht dargestellt werden, ja geradezu für den Typ 2 gegenüber beispielsweise Metformin, präferiert werden.
-
katrin-kraatz antwortete vor 1 Woche, 2 Tagen
Für die Augenproblematik konnte bisher keine Kausalität gezeigt werden. Hier sind weitere Studien zu erwarten, deren Ergebnisse abzuwarten sind. Außerdem ist es ein sehr seltenes Ereignis. Details sind zum Beispiel zu finden im Deutschen Ärzteblatt unter https://www.aerzteblatt.de/themen/augenheilkunde/therapie-mit-glp-1-rezeptor-agonisten-okulaere-komplikationen-sind-selten-aber-visusbedrohend-e345aa92-a4f7-4f40-8146-b2967b577504.
Wir bemühen uns, mit unseren Beiträgen ausgewogen über die Ausgaben des Diabetes-Ankers hinweg alle Menschen mit Diabetes zu informieren – mal mehr über den einen, mal mehr über den anderen Typ und auch weitere Diabetestypen. Medikamente finden ebenfalls über die Ausgaben hinweg ausgewogen ihren Raum im Heft.
-
-
moira postete ein Update vor 2 Wochen, 6 Tagen
Hallo! Ich fahre in den Ferien nach Paris und möchte gerne auf den Eiffelturm steigen. Mein Mann macht sich deshalb große Sorgen, weil die Treppe schon sehr lang ist.
War jemand schon mal dort und hat den einen oder anderen Tipp?








