- Technik
Technische Unterstützung durch Insulinpumpen und AID-Systeme
2 Minuten
Pumpen, die dem Körper kontinuierlich Insulin zuführen, gibt es bereits seit den 1980er Jahren. Bei Menschen mit Typ-1-Diabetes sind sie weit verbreitet. Noch recht neu ist die Kombination von CGM-Systemen und Insulinpumpen zur automatisierten Insulindosierung (AID-Systeme). Hier erfährst du, was es damit auf sich hat.
Menschen mit Typ-1-Diabetes, vor allem Kinder, nutzen für ihre Therapie häufig Insulinpumpen. Gleiches gilt für Frauen mit Schwangerschaftsdiabetes, die Insulin spritzen müssen. Doch auch bei insulinbehandelten Menschen mit Typ-2-Diabetes kommen Insulinpumpen gelegentlich zum Einsatz.
Vorteil: Mit einer Pumpentherapie lässt sich die Insulinzufuhr der natürlichen Insulinversorgung deutlich besser nachempfinden als mit einer ICT mit Insulinpens. Auch ein stark schwankender Insulinbedarf lässt sich mit eine Pumpe besser abfangen. Allerdings müssen Pumpe und Katheter rund um die Uhr am Körper getragen werden. Weiterer möglicher Nachteil: Im Falle eines technischen Defekts ist die Insulinversorgung unterbrochen, damit steigt die Gefahr einer Ketoazidose.
Wie Insulinpumpen aufgebaut sind und funktionieren
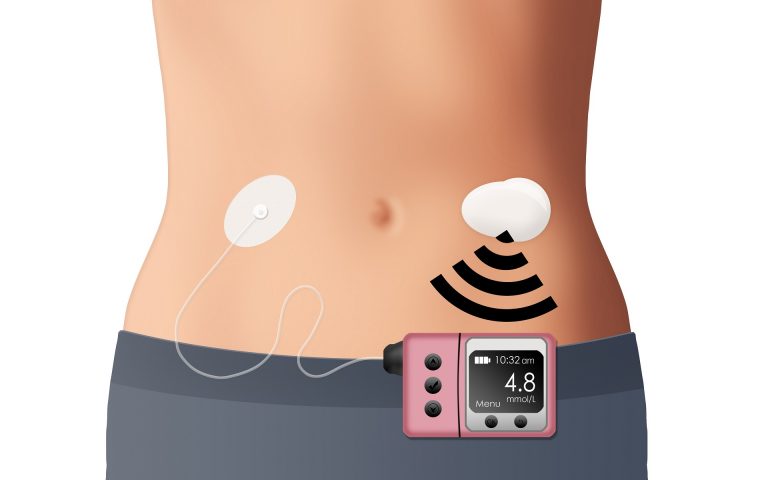
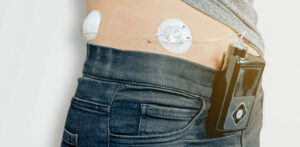
Eine Insulinpumpe besteht aus einem Gehäuse, das eine Ampulle mit Insulin und den elektronisch gesteuerten Pumpmechanismus enthält. Aus einer Ampulle gelangt das Insulin über ein Infusionsset (Katheter) mit einer Kanüle in das Unterhautfettgewebe. Die Pumpe ist durch einen Schlauch mit dem Katheter verbunden. Dieser wird direkt am Körper getragen und mit einem Pflaster auf der Haut fixiert. Die Pumpe kann am Gürtel, in der Hosentasche, im BH oder in eigens dafür vorgesehenen Gurten bzw. Taschen getragen werden. Es gibt aber auch schlauchlose Pumpen, die direkt am Körper getragen werden.
Die Pumpe gibt ausschließlich schnellwirksames Insulin ab. Damit übernimmt sie die Grundversorgung ebenso wie die Versorgung mit Mahlzeiteninsulin. Für die Grundversorgung gibt sie mittels einer voreingestellten Basalrate kontinuierlich kleine Mengen Insulin ab. Diese Mengen können – je nach dem individuellen Insulinbedarf zu bestimmten Tageszeiten – im Tagesverlauf variieren. Für besondere Situationen wie Sport, Krankheit etc. lassen sich auch gesonderte Basalraten programmieren. Zum Essen geben Anwender*innen dann entsprechend des Kohlenhydratgehalts ihrer Mahlzeit manuell per Knopfdruck die gewünschte Zahl von Insulineinheiten ab. Manche Insulinpumpen werden direkt am Gerät bedient, andere funktionieren mit einer Fernsteuerung bzw. per Smartphone-App.
AID-Systeme: Therapie mit Insulinpumpen auf dem nächsten Level
Viele Menschen glauben zwar, dass bereits eine Insulinpumpe „den Diabetes ganz von allein regelt“. Doch damit liegen sie falsch. Denn Pumpe allein kann nicht den Glukosewert bestimmen und ihn deshalb auch nicht ohne weiteres Zutun im Normbereich halten. Dies wird erst dann (zumindest teilweise) möglich, wenn die Insulinpumpe über einen Algorithmus mit einem CGM-System gekoppelt wird. Dieser Algorithmus steuert auf Basis der aktuell gemessenen Glukosekonzentration, den Glukosewerten in der unmittelbaren Vergangenheit und weiterer Parameter die Insulinzufuhr. Dabei schätzt er auch den Glukoseverlauf in den nächsten Stunden ab und bezieht diesen in seine Berechnungen mit ein.
Werden die einzelnen Komponenten auf diese Weise kombiniert, spricht man von einem System zur automatisierten Insulindosierung (AID). Doch aufgepasst: Die Abgabe eines Mahlzeitenbolus müssen Anwender*innen auch bei einem AID-System derzeit noch manuell vornehmen. Man nennt die aktuell verfügbaren Systeme daher auch ‚Hybrid-AID-Systeme’. Voll-AID-Systeme, bei denen die gesamte Insulinzufuhr (basale Abgabe, Korrekturboli, Mahlzeitenboli) über das System geregelt wird, sind allerdings in naher Zukunft zu erwarten.
Weiterführende Informationen zu diesem Thema findest Du in der DigitalCorner-Ausgabe „AID-Systeme in der Praxis Status quo und Potenzial der Diabetes-Technologie“.
von Antje Thiel
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Technik
- Technik
6 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
hexle postete ein Update in der Gruppe In der Gruppe:Diabetes-Technik vor 1 Woche, 1 Tag
Hallo,
das neueste update für iOS ist inzwischen das 26.4.2. ich nutze den Dexcom g7 und die Freigabe von Dexcom ist derzeit bei 26.3.1.
Wer sein Smartohone für online banking nutzt, muss bestätigen, dass updates regelmäßig gemacht werden. Ich finde es eine Zumutung, dass die Technik von Dexcom uns da immer so hinhält. Gibt es eine offizielle Stelle, die da mal intervenieren kann? -
uho1 postete ein Update vor 2 Wochen
Hat jemand bereits Erfahrungen mit der Medtrum Pumpe und dem dazugehörigen Sensor?
-
diahexe postete ein Update vor 3 Wochen, 1 Tag
Hallo, ich habe mal eine Frage. Was macht ihr mit euren “Altgeräten”? Bei mir haben sich diverse Pumpen, BZ Messgerät, Transmitter usw angesammelt. Die Krankenkasse möchte sie nicht zurück, wegwerfen wäre zu schade. Kennt jemand eine Organisation, die diese Geräte annimmt?
-
gregor-hess antwortete vor 2 Wochen, 3 Tagen
Liebe diahexe,
Du könntest dazu mal bei „Insulin zum Leben“ nachfragen. Das ist ein gemeinnütziger Verein, der vornehmlich Insulin, das hierzulande nicht mehr benötigt oder verwendet wird, in Weltregionen schickt, in denen großer Bedarf dafür herrscht. Soweit mir bekannt ist, nehmen die auch viele Diabetes-Hilfsmittel an. Hier findest Du die Website: https://www.insulin-zum-leben.de/
Viele Grüße
Gregor aus der Diabetes-Anker-Redaktion -
diahexe antwortete vor 2 Wochen, 3 Tagen
@gregor-hess: Vielen lieben Dank. Ich hatte schon beim Roten Kreuz nachgefragt, die wollten allerdings die BZ Messgeräte nicht, angeblich wären sie zu alt (5 Jahre), obwohl es die Geräte genauso noch gibt und sie einwandfrei funktionieren.
-
crismo antwortete vor 1 Woche, 2 Tagen
@gregor-hess: das ist ein sehr guter Hinweis. Ich war schon persönlich bei der Gründerin des Vereins und habe Insulin abgegeben. Diese Frau macht wirklich einen tollen Job und bringt das Insulin regelmäßig nach Afrika. Sie nimmt Insulin, Pens, Pennadeln, Lanzetten, Blutzuckerteststreifen usw…
Kann es nur empfehlen!!!
-










Hallo hexle,
ich finde die Update-Empfehlungen von Dexcom auch etwas unbefriedigend.
Allerdings steht auf der Kompatibilitäts-Seite auch:
Zitat: “Sie können diese App auf jedem Betriebssystem verwenden, das die Mindestanforderungen erfüllt. Dexcom empfiehlt jedoch …”
Eine “offizielle Stelle” bei Dexcom ist mir nicht bekannt, vom generellen Kundenservice mal abgesehen.
Bei ernsthaften, tatsächlichen Funktionsstörungen gäbe es noch die Möglichkeit, eine Meldung beim BfArM zu eröffnen.
Beste Grüße
PS Ich wollte noch ergänzen: Eine aktuelle ernsthafte Funktionsstörung sehe ich hier nicht gegeben.
Sicherheits-Updates der Betriebssysteme haben immer absolute Priorität. Dexcom und Abbott sind definitv sehr langsam mit den Tests und Freigaben. Beim G7 hat Dexcom etwas an Geschwindigkeit gewonnen, aber für G6 ist noch nicht einmal Android 16 getestet, das seit einem Jahr verfügbar ist. An Medizinprodukt-Freigaben liegt das nicht und besonders seriös und professionell ist es auch nicht. Neue Smartphones kann man nur mit aktueller OS-Version kaufen und wenn die nicht freigegeben ist, kann man theoretisch gar kein Smartphone sicher für Sensor oder AID-System verwenden. So war z. B. iOS 26 lange Zeit nicht auf den Listen, aber iPhones nur mit iOS 26 erhältlich. Die Listen verlieren damit zeitweise ihren eigentlichen Nutzen. Intervenieren können Anwender/Kunden mit Beschwerden bei den Hotlines.
@ole-t1: Danke Ole für deine Rückmeldung.
@schorschlinger: Danke für deine Rückmeldung. Beschwerden bringen einen da leider auch nicht weiter….