- Behandlung
Bei gestörter Durchblutung der Beine handeln!
5 Minuten

Wenn Arterien verkalken und das Blut nicht mehr richtig fließen kann, kann daraus eine „periphere arterielle Verschlusskrankheit“ (pAVK) entstehen. Es gibt gute Gründe und gute Möglichkeiten, die pAVK früh zu entdecken und zu behandeln.
Seit 10 Jahren hat sie zusätzlich einen Typ-2-Diabetes, den sie mit Tabletten behandelt. Vom Diabetologen weiß sie über die erhöhten Risiken bezüglich ihrer Blutgefäße Bescheid. Marias Schmerzen nehmen immer mehr zu – eine Vorstellung in der Gefäß-Sprechstunde der Klinik ergibt schließlich die Gewissheit, dass mehrere Engstellen in beiden Unterschenkelarterien und in der rechten Oberschenkelarterie vorliegen.
Nach mehreren Kathetereingriffen mit Ballonaufdehnung der Engstellen und Implantation mehrerer Stents ist sie schließlich wieder schmerzfrei beim Gehen! Und das Rauchen? Sie hat ihren Zigarettenkonsum wieder gesteigert – Hilfe zur Raucherentwöhnung lehnt sie ab.
„Je schlechter die Beindurchblutung, desto kürzer das Leben.“ Diese Aussage aus der Zeitschrift „GefäßReport“ (Ausgabe Winter 2019) stammt von einem der erfahrensten Gefäßspezialisten Deutschlands, Prof. Curt Diehm. Er ergänzt: „An einer schlechten Durchblutung der Beine stirbt man nicht direkt – aber viel früher – etwa bis zu 10 Jahre.“ Dabei fängt es meist harmlos an: Typisch sind Schmerzen beim Gehen, die die Betroffenen oft zwingen, Pausen einzulegen. Damit dies andere nicht direkt erkennen, wird vorgetäuscht, man sehe sich die Auslagen in einem Schaufenster an – daher die Bezeichnung Schaufensterkrankheit.
Hervorgerufen wird die periphere arterielle Verschlusskrankheit (pAVK) durch Durchblutungsstörungen der Beinarterien – Ursache sind hauptsächlich Gefäßverkalkungen (Arteriosklerose), die eine Verengung (Stenose) der Blutstrombahn verursachen, manchmal auch direkt einen Verschluss des Gefäßes. Dann besteht akut die Gefahr, das Bein zu verlieren!
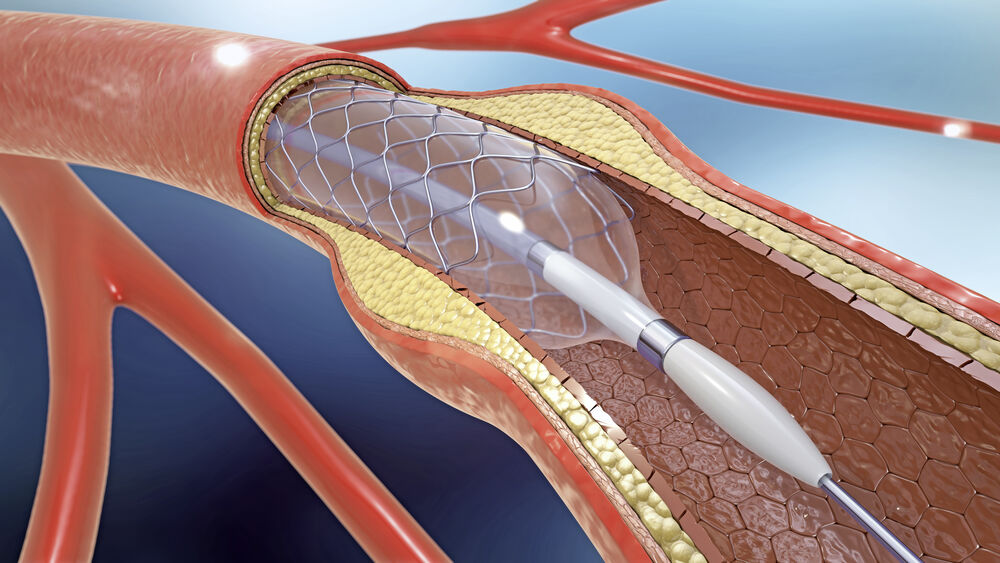 Engstellen aufweiten mit einem Ballonkatheter: So kann man sich eine Ballondilatation vorstellen.
Engstellen aufweiten mit einem Ballonkatheter: So kann man sich eine Ballondilatation vorstellen.
Etwa 70 Prozent der Betroffenen sterben aber nicht direkt wegen der Durchblutungsstörung in den Beinen, sondern am Herzinfarkt, etwa 5 – 10 Prozent erleiden einen Schlaganfall – beides ebenfalls durch Durchblutungsstörungen verursacht. In Deutschland ist von der pAVK etwa jeder fünfte Mensch über 65 Jahre betroffen – bei über 80-Jährigen sogar 25 Prozent!
pAVK: Nicht nur die Beine sind betroffen
Man versteht unter der pAVK nicht nur eine Durchblutungsstörung der Beine, sondern auch der Gefäße, die das Blut dorthin bringen: der Brust- und Bauch-Hauptschlagader (Aorta) und der Beckenarterien. Durchblutungsstörungen der Beine äußern sich typischerweise aber nur bei ca. 7 Prozent der Patienten durch Schmerzen beim Gehen. Der zunehmende Schmerz bei Belastung ist also zwar ein wichtiges Warnsymptom der pAVK, das aber erstaunlich viele Patienten gar nicht haben, wie die GetABI-Studie gezeigt hat.
Das Ausmaß der pAVK kann man an den „klinischen Beschwerden“ von Patienten ungefähr abschätzen – es wird mit den Fontaine-Stadien beschrieben (siehe folgende Tabelle). Wenn jemand zusätzlich eine Nervenerkrankung (Neuropathie) hat, können Schmerzen beim Gehen als Zeichen einer pAVK fehlen: Deshalb wird die Diagnose bei vielen Diabetikern oft zu spät gestellt – nämlich erst im Stadium IV nach Fontaine mit meist nicht mehr behandelbaren Veränderungen.
pAVK: Fontaine-Stadien |
|
| Stadium | klinische Zeichen |
| I | Beschwerdefreiheit |
| IIa | schmerzfreie Gehstrecke über 200 m |
| IIb | schmerzfreie Gehstrecke unter 200 m |
| III | Schmerzen in Ruhe |
| IV | zusätzlich Geschwür, abgestorbenes Gewebe |
| nach: Gerd Herold et al.: Innere Medizin, 2020 | |
Ein Erweitern der betroffenen Arterie, ein Entfernen von Verkalkungen oder ein Bypass (Gefäßumgehung) kommen so häufig nicht mehr in Frage. Es besteht die Gefahr einer kritischen Durchblutungsstörung mit Infektionen und Gefahr einer Amputation. Von ca. 65.000 Amputationen in Deutschland jährlich betreffen etwa 40.000 Menschen mit Diabetes – nur 15 Prozent sind reine Durchblutungsstörungen – Mischformen mit zusätzlicher Polyneuropathie kommen bei jedem Dritten vor.
Die Risikofaktoren
In fast allen Fällen liegt der pAVK eine Ablagerung von LDL-Cholesterin in den Arterienwänden zugrunde. Im Verlauf der Erkrankung werden darin zusätzlich Kalk eingelagert und die Gefäßinnenwand (Endothel) geschädigt. Diabetes, Rauchen und hoher Blutdruck fördern zusätzlich die Endothel-Schädigung.
Die Gefäßwände können sich immer schlechter dehnen und so bei Bedarf nicht mehr so viel Blut aufnehmen, schließlich werden sie immer enger und somit auch die Blut-/Sauerstoffversorgung immer schlechter. Durch ein Gerinnsel (arterieller Thrombus) kann ein Gefäß aber auch plötzlich, ohne Vorboten, verschlossen werden; es droht eine kritische Durchblutungsstörung am Bein, auch ein Absterben des Beins mit Amputationsgefahr.
Wie erkennt man Gefäßverkalkung, Durchblutungsstörung und pAVK?
Auch wenn typische Beschwerden wie Schmerzen beim Gehen fehlen, kann man die pAVK relativ einfach erkennen.Durch einfache, überall durchführbare Tests könnte die pAVK rechtzeitig erkannt und dadurch auch adäquat behandelt werden.
Beim Hausarzt bzw. beim Gefäßspezialisten sollten als Basisdiagnostik zwei wichtige Untersuchungen durchgeführt werden:
- Messung des Blutdrucks im Bereich der Knöchelarterien an den Füßen und vergleichend an den Armarterien in Ruhe und deren Verhältnis (ABI: Ankle Brachial Index),
- Untersuchung der Durchblutung unter Belastung z. B. auf einem Laufband mit Bestimmen der „schmerzfreien Gehstrecke“.
Nach der körperlichen Untersuchung erfolgt eigentlich immer eine Farb-Doppler-Ultraschall-Untersuchung (Farb-Duplex-Sonographie), mittels derer die betroffenen Blutgefäße dargestellt, die Blutströmung gemessen bzw. eine Engstelle oder ein Verschluss dargestellt werden können. Bei Menschen mit Diabetes und evtl. schon vorhandener Nierenschädigung sind Ultraschall-Techniken zunächst zu bevorzugen, denn durch Kontrastmittel bei anderen Untersuchungen ist ein Nierenschaden möglich.
Welche Behandlungsmöglichkeiten gibt es?
Eine Engstelle in einer Arterie kann je nach Situation mit einem der genannten Verfahren behandelt werden:
- Lyse-Therapie: Über einen Katheter kann ein Medikament, z. B. Alteplase, eingebracht und so versucht werden, z. B. ein Gerinnsel aufzulösen.
- PTA (perkutane transluminale Angioplastie): Durch einen meist über die Leiste eingebrachten Ballon-Katheter kann eine Engstelle aufgedehnt werden.
- Stent mit PTA: Nach der Ballonaufweitung des Gefäßes erfolgt nicht selten das zusätzliche Einbringen einer Gefäßstütze (Stent), um das Gefäß an dieser Stelle zu stabilisieren und offenzuhalten.
- TEA (Thrombendarteriektomie): Manchmal müssen größere und ausgeprägte Wandverkalkungen bzw. auch Gerinnsel ausgeschält werden und evtl. eine Art „Flicken“ (Patch-Plastik) durch den Gefäßchirurgen aufgenäht werden, um den Defekt zu schließen.
- Gefäß-Bypass: Umgehen eines engen bzw. verschlossenen Gefäßabschnittes durch ein Stück eigene Vene (z. B. aus dem Ober- oder Unterschenkel) oder Kunststoff als Bypass.
Welche konservativen Möglichkeiten gibt es?
- Durch regelmäßiges Gehtraining („Gefäßsport“) kann die Gehstrecke eines Menschen trotz Gefäßverengung deutlich verlängert werden. Es fördert das Entstehen von Umgehungskreisläufen über kleinere Arterienäste (Kollateralgefäße). Diese können manchmal sogar ein Hauptgefäß komplett ersetzen!
- ausgewogene Ernährung (bei Bedarf kalorienreduziert) mit mehr einfach und mehrfach ungesättigten Fettsäuren, weniger Kohlenhydraten (z. B. aus Soft-Drinks, Soßen), viel Gemüse und etwas Obst
- Einstellen des Rauchens bzw. Nichtrauchen!
- medikamentöse Senkung des LDL-Cholesterins (z. B. mit Statinen, PCSK9-Hemmern, Ezetimib)
- Normalisierung des Blutdrucks
- normnahe Einstellung des Blutzuckers
- Einnahme von Blutplättchenhemmern (Thromboztenaggregationshemmer wie ASS, Clopidogrel, Brilique), evtl. zusätzlich Blutgerinnungshemmer (Faktor-Xa-Hemmer)
Zusammenfassung
Eine Durchblutungsstörung der Beine ist eine ernst zu nehmende Folge der Arteriosklerose. Rauchen, Diabetes, Bluthochdruck und Fettstoffwechselstörungen sowie fehlende regelmäßige Bewegung sind Hauptrisiken und deshalb auch sinnvollerweise das erste Ziel einer Intervention – je weniger sich diese Risiken auswirken können, d. h. je früher man etwas dagegen tut, umso weniger wird sich eine beginnende Durchblutungsstörung der Beine auswirken. Bei Diabetikern sind vor allem die Unterschenkelarterien betroffen.
Aber auch die rechtzeitige Diagnose ist von entscheidender Wichtigkeit für eine Behandlung, um schwerwiegende Komplikationen (Herzinfarkt, Schlaganfall, Erektionsstörung etc.) zu verhindern. Eine regelmäßige Kontrolle beim Hausarzt/Diabetologen sollte deshalb obligatorisch sein. Das gilt besonders, wenn weitere Risikofaktoren vorliegen wie eine pAVK, in der Familie Herzinfarkt und Schlaganfall bekannt sind und/oder geraucht wird! Moderne Geräte machen eine rechtzeitige Diagnose relativ einfach möglich.
Autor:
|
|
Erschienen in: Diabetes-Journal, 2021; 70 (8) Seite 32-34
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aus der Community
Erfahrungsbericht: Meine Reise mit Diabetes – voller Höhen und Tiefen

4 Minuten
- Behandlung
Diabetes-Anker-Podcast: Wie hängen Diabetes und Klimawandel zusammen und wie kann man sich bei Hitze schützen?
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
moira postete ein Update vor 3 Tagen, 11 Stunden
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 1 Woche, 3 Tagen
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 1 Woche, 1 Tag
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-
-
thomas55 postete ein Update vor 2 Wochen, 1 Tag
Hallo,
ich habe zur Zeit die Medtronic Minimed 670G mit Libre als Sensor. Ich überlege, auf die 780G als AID mit dem Simplera umzusteigen. Hat jemand Erfahrung mit diesem Sensor? Wie sieht es mit der Verfügbarkeit aus? In der Vergangenheit wurden Neukunden der 780G nicht mit dem Simplera beliefert sondern nur Kunden, die die 780G schon länger nutzen. Das hat sich nach Aussagen von Medtronic-Mitarbeitern beim T1day heute genau umgekehrt. Mein Doc hat das vestätigt. Für mich als neuer Bezieher der 780G gut, für die Bestandskunden schlecht.
Danke vorab und bleibt gesund (von unserem Typ 1 lassen wir uns das Leben dank Technik nicht vermiesen!)
Thomas55











