- Begleit-Erkrankungen
Dauerhaft erhöhte Harnsäurewerte: Gicht – „Feuer“ im großen Zeh
5 Minuten
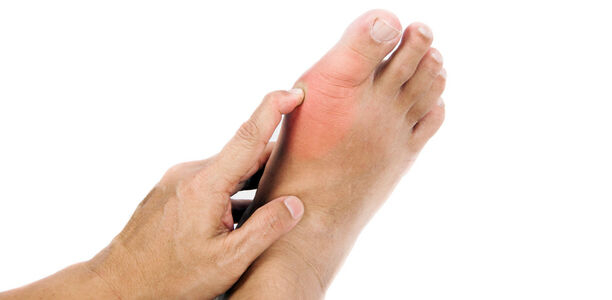
Im Mittelalter war die Gicht einmal die „Krankheit der Könige“. Warum? Nur die Könige konnten sich Fleisch in größeren Mengen leisten. Heute ist die Gicht eine Volkskrankheit, vor allem durch eine opulente Ernährungsweise bedingt – die auch zu Übergewicht führt.
Es sind vor allem Fleisch, Alkohol und Fruktose-haltige Softdrinks, die in den USA bereits dazu geführt haben, dass etwa 30 Prozent der Kinder und Jugendlichen eine nicht durch Alkoholkonsum bedingte Fettleber haben – was eine Gicht vorprogrammiert. In den westlichen Ländern sind 1 bis 2 Prozent der Erwachsenen von Gicht betroffen.
Bei Männern tritt sie etwa viermal so häufig auf wie bei Frauen, die bis zur Menopause in der Regel durch das vorhandene Hormon Östrogen geschützt sind. Deshalb kommt es bei ihnen in der Regel nicht vor Eintreten der Wechseljahre erstmalig zu einem Gichtanfall – oft an den Großzehen. Die Beschwerden können, gerade mit zunehmendem Alter, auch andere Gelenke betreffen, wie das Schultergelenk, die Handgelenke, die Fingergelenke, die Knie oder die Hüfte.
Das Fallbeispiel
Anton M. (67 Jahre alt und Typ-2-Diabetiker, Gewicht 120 kg) hat seit etwa 10 Jahren immer mal wieder plötzliche Schmerzen im rechten Knie, verbunden mit einer Rötung, und auch leichtes Fieber. Bisher war man von einer Knie-Arthrose (Gonarthrose) ausgegangen. Übliche Schmerzmittel hatten meist nur eine geringe Besserung gebracht.
Nachdem er an seinem 67. Geburtstag nachts plötzlich nicht mehr sein rechtes Knie wegen massiver Schmerzen bewegen konnte, suchte er am folgenden Morgen seinen Hausarzt auf. Außer einem üppigen Buffet mit reichlich Bier zusammen mit seinen Freunden war nichts Besonderes vorgefallen.
Nachdem bisher im Röntgenbild nichts Besonderes zu sehen war, punktierte sein betreuender Orthopäde schließlich sein geschwollenes Knie: Harnsäurekristalle – welch eine Überraschung! An eine Gicht hatte er bisher nicht gedacht!
Warum kommt es zu Gichtanfällen?
Sind die Harnsäurewerte im Blut ständig erhöht und überschreiten irgendwann einen Sättigungspunkt, kann die Harnsäure im Gewebe auskristallisieren. Dass dieses überhaupt geschieht, liegt daran, dass beim Menschen die Harnsäure nicht zu dem viel besser wasserlöslichen Allantoin abgebaut werden kann. Dazu ist ein bestimmtes Enzym, die Urikase, erforderlich. Bei anderen Säugetieren als den Menschen geht der Abbau der Harnsäure meistens bis zum Allantoin, sodass diese keine Gicht bekommen können.
Tab. 1: Formen der Gicht
| primäre (erbliche) Hyperurikämie | sekundäre Hyperurikämie |
|
|
Gicht ist ein Risikofaktor für die Gefäße
Es gibt immer mehr Hinweise darauf, dass bereits eine erhöhte Harnsäure-Konzentration im Blut auch ohne Gelenkbeschwerden ein Risikofaktor für Herz-Kreislauf-Erkrankungen sein kann, auch für eine erhöhte Sterblichkeit durch Herzinfarkt und Schlaganfall. Ebenso belegen Studien, dass durch einen Anstieg der Harnsäure im Blut um 1 mg/dl das Risiko, einen Diabetes mellitus Typ 2 zu entwickeln, um etwa 20 Prozent steigt.
Typische Symptome
- in 50 Prozent der Fälle plötzliche Schmerzen am Großzehen-Grundgelenk (Podagra) oft aus heiterem Himmel, verbunden mit einer Rötung und Überwärmung; bei Frauen häufiger die Handgelenke betroffen (Chiragra) oder die Fingergrund- oder Mittelhandgelenke oder eine Schleimbeutelentzündung am Ellenbogen (Bursitis olecrani)
- das betroffene Gelenk ist in der Regel extrem berührungsempfindlich, gerötet, teigig geschwollen, heiß und bewegungsschmerzhaft
- Gefühl, als ob kleine zerbröselte Scherbenstücke im Gelenk jede Bewegung das Gelenk zum Knirschen bringen würden
- meist beeinträchtigte Ausscheidungsfunktion der Nieren
- anhaltende Erhöhung der Harnsäure im Blut (Hyperurikämie)
- oft erhöhte Entzündungswerte im Blut
Warum kommt es zum Anstieg der Harnsäure-Konzentration?
Die Harnsäure entsteht beim Abbau von Purinen aus Lebensmitteln (siehe Tabelle nächste Seite). Purine entstehen auch beim Abbau von Zellen im eigenen Körper, z. B. bei bösartigen Blutkrankheiten oder einer Chemotherapie im Rahmen einer Krebserkrankung. Dass die Gicht mit zunehmendem Alter häufiger vorkommt, scheint damit zusammenzuhängen, dass die Nierenfunktion im Alter nachlässt. Denn Purine werden zu etwa 80 Prozent über die Nieren und nur zu einem geringen Teil über den Magen-Darm-Trakt ausgeschieden. Eine erhöhte Harnsäure im Blut (Hyperurikämie) ist also Folge entweder einer vermehrten Bildung durch verstärkten Purin-Abbau oder einer verminderten Ausscheidung von Harnsäure durch die Nieren über den Urin. In seltenen Fällen kann auch ein Enzym, das am Purin-Auf- und Abbau beteiligt ist, defekt sein.
Grundsätzlich kommen also zwei Ursachen in Betracht:
- Es muss mehr Purin abgebaut werden, sodass mehr Harnsäure entsteht:
- durch einen hohen Purin-Anteil in der Ernährung: viel Fleisch, viele Innereien wie Leber und Kalbsbries,
- im Rahmen einer Chemotherapie wegen einer Krebserkrankung.
- Die Ausscheidung der Harnsäure über die Nieren ist reduziert.
Folgende Erkrankungen treten häufig gemeinsam mit einer Gicht auf:
- Bluthochdruck (arterielle Hypertonie)
- Diabetes mellitus Typ 2
- extremes Übergewicht (Adipositas)
Was löst einen Gichtanfall aus?
Übermäßiger Alkoholgenuss – Bier zum Beispiel enthält reichlich Purine – und ein üppiges Essen können eine Gicht begünstigen. Aber auch extremes Fasten oder eine extrem einseitige Ernährung stellen ein Risiko dar. Nicht immer tritt ein Gichtanfall mit entsprechenden Vorboten auf. Manchmal kommt er aus völligem Wohlbefinden. Nicht selten ist ein Gichtanfall von Fieber begleitet. Dieser akute Anfall kann mehrere Stunden oder auch Tage anhalten, wenn keine entsprechende Therapie eingeleitet wird.
Gicht ist eine chronische Krankheit
Eine akute Gelenkentzündung (Arthritis) bei einem Gichtanfall erreicht ohne Therapie nach 2 bis 3 Tagen ihren Höhepunkt und klingt nach etwa 2 Wochen vollständig ab. Typischerweise treten wiederholt Gichtanfälle auch unter Therapie auf, denn die Harnsäure-Kristalle bleiben in den Geweben oft über Jahre erhalten. In Geweben, die sich nur langsam erneuern, können Kristall-Ansammlungen (Tophi) sichtbar sein. Zu solchen Geweben gehören Bindegewebe, Knorpel usw., aus denen z. B. die Ohrmuschel besteht. Bei der chronischen Gicht findet man überall im Körper verteilt Harnsäurekristalle.
Gicht – oder keine Gicht?
Um die Diagnose Gicht zu sichern, muss man letztlich das betroffene Gelenk punktieren, um so eine Gewebeprobe zu bekommen. Denn im akuten Anfall findet man häufig normale Harnsäure-Konzentrationen im Blut. Auf Röntgenbildern sind Veränderungen oft erst im Verlauf nachweisbar. Typische Tophi lassen sich mit einem speziellen Computertomogramm (CT), dem „Dual-Source-CT“, nachweisen.
Man muss unterscheiden zwischen der Gicht und anderen Kristall-Arthropathien (Gelenkveränderungen). Es gibt z. B. die Pseudo-Gicht (Chondrokalzinose). Hierbei sind Sehnen- und Knorpelveränderungen typisch, die zu Verkalkungen im Gelenk führen. Auch eine Arthritis durch eine Blutvergiftung, eine aktivierte Arthritis oder ein akuter Schub einer Arthritis im Rahmen einer Psoriasis sind denkbar.
Allgemeine Maßnahmen bei einem Gichtanfall
- das betroffene Gelenk hochlagern und kühlen, z. B. mit Umschlägen
- ggf. Bettruhe, dann evtl. Thromboseprophylaxe
- die „schwere“ Bettdecke von dem betroffenen Gelenk fernhalten
- leichte purinarme Kost, viel Flüssigkeit
- ggf. Schmerzmittel und Medikamente, die die Harnsäure senken bzw. helfen, sie auszuscheiden
Therapie akut und auf Dauer
Im akuten Anfall gibt man üblicherweise nicht steroidale Antirheumatika wie Diclofenac (Handelsname z. B. Voltaren), Ibuprofen oder einen Wirkstoff aus der Gruppe der Coxibe (z. B. Arcoxia).
Die effektivste Therapie ist bei 80 Prozent aller Fälle Colchicin, das Gift der Herbstzeitlosen, das als Medikament verfügbar ist. Es muss mehrfach in bestimmten Abständen gegeben werden. Treten Übelkeit und Durchfall auf, muss das Medikament abgesetzt werden! Sobald sich die Beschwerden des Gichtanfalls bessern, erfolgt eine Dosisreduktion am zweiten Tag. Eine Dauertherapie mit Colchicin ist nach Absprache mit dem behandelnden Arzt manchmal bis zu 6 Monate möglich bzw. notwendig. Dann müssen regelmäßige Blutkontrollen der Leberwerte und des Blutbilds erfolgen, denn es kann zu einer Reduktion der weißen Blutkörperchen (Leukopenie) kommen.
Ernährung kann vorbeugen
Vermeiden Sie purinhaltige Nahrungsmittel:
- Innereien
- Fleisch und Wurst
- Hefe
- Schalen- und Krustentiere
- alkoholische Getränke, insbesondere Bier
Bevorzugen Sie:
- Milch und Milchprodukte
- Eier
- Obst
- Gemüse, Salate
- Kartoffeln
Grundsätzlich gilt:
- Trinken Sie reichlich (2 bis 3 Liter) Leitungswasser, Mineralwasser, Tee und Kaffee.
- Achten Sie auf eine fettarme Zubereitung.
- Vermeiden Sie Extreme:
- üppiges Essen,
- Hungerzustände (extremes Fasten),
- längere Durstphasen.
Die Gabe von Kortison erfolgt nur, wenn Antirheumatika oder Colchicin kontraindiziert sind, also nicht gegeben werden dürfen. Man beginnt mit hoher Dosis und fängt nach einer Woche an, die Dosis zu reduzieren.
Nach Abklingen des ersten Schubs sollte man mit dem Wirkstoff Allopurinol, ggf. auch Febuxostat (Handelsname Adenuric) als Reservepräparat, eine Dauertherapie einleiten, bei Unverträglichkeit evtl. Benzbromaron. Neuere Medikamente (Interleukin-Antikörper) können in besonderen Fällen ebenfalls sehr erfolgreich helfen.
Zusammenfassung
Ein Gichtanfall ist immer noch ein „einschneidendes“ Ereignis/Erlebnis. Stärkste Schmerzen können „wie aus heiterem Himmel“ auftreten – es ist eine Erleichterung, wenn sie wieder aufhören! Aber auch langfristige Schäden drohen, wenn man nichts dagegen unternimmt. Vorzubeugen nach einem Anfall, ist immer noch die beste Lösung – Allgemeinmaßnahmen wie eine Änderung der eigenen Essens- und auch Trinkgewohnheiten helfen dabei!
von Dr. med. Gerhard-W. Schmeisl
Erschienen in: Diabetes-Journal, 2022; 71 (2) Seite 28-31
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Behandlung

5 Minuten
- Begleit-Erkrankungen

6 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 1 Tag, 2 Stunden
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 4 Tagen, 1 Stunde
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 4 Tagen, 17 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇












