- Behandlung
Viele spritzen dahin, wo’s nicht wehtut
3 Minuten
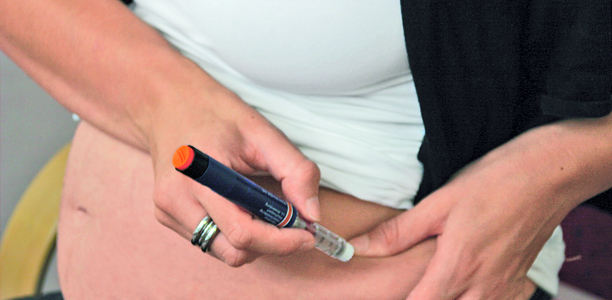
Zeit notieren, richtiges Insulin nehmen, Haut säubern: Die Deutsche Diabetes Gesellschaft gibt hilfreiche Tipps für die Insulininjektion!
Viele Diabetespatienten spritzen sich mehrmals täglich Insulin, fast 90 Prozent nutzen dafür einen Pen. Von der Injektionstechnik und -stelle hängt unter anderem ab, wie gut das Medikament wirkt.
Notieren Sie die Zeit der Injektion
Was bei der Wahl der Hautpartie, bei Nadellänge und Einstich zu beachten ist, erklären Experten der Deutschen Diabetes Gesellschaft (DDG). „Besonders wichtig: Notieren Sie sich den Zeitpunkt der Injektion“, rät Privatdozent Dr. med. Erhard Siegel, Präsident der DDG. Immer wieder komme es vor, dass Patienten davon ausgehen, sie hätten Insulin gespritzt – haben es aber gar nicht.
“War das heute…oder gestern?”
„In Wirklichkeit erinnern sie sich an die Injektion von vorgestern“, so Siegel. Grundsätzlich gilt: Kurzwirksames Insulin, das zu Mahlzeiten gespritzt wird, am besten in den Bauch verabreichen. Langwirksame Humaninsuline dagegen applizieren Menschen mit Diabetes besser in die Außenseite des Oberschenkels oder ins Gesäß. „Damit die Haut sich nicht entzündet, sollte man die Einstichstelle innerhalb dieser Partien regelmäßig wechseln“, rät Siegel.
“Hab’ ich das richtige Insulin?”
Eine solche Rotation kann nach vier Quadranten, die im Uhrzeigersinn aufgesucht werden, oder Wochentagen erfolgen. „Je nachdem, welches Muster sich der Patient am besten merken kann“, so Siegel. Vor der Injektion stellt der Patient sicher, dass es sich um das richtige Insulin handelt – und sucht die gewünschte Einstichstelle mit bloßem Auge auf Hautveränderungen ab.
Saubere Haut, nicht gerötet
„Die Haut sollte sauber sein, nicht entzündet oder gerötet“, erläutert Professor Dr. med. Andreas Frische, Mediensprecher der DDG. Nicht in Narben oder Muttermale stechen! Trübe Insuline – sogenannte NPH- und Mischinsuline – müssen vor Verabreichung zwanzigmal sanft hin- und hergeschwenkt werden, damit sich der Wirkstoff gut verteilt.
Den Pen vorher prüfen
„Patienten, die einen Pen nutzen, prüfen vor der Injektion dessen Funktion“, empfiehlt Andreas Fritsche. Dafür ein bis zwei Einheiten einstellen, den Pen senkrecht mit der Pennadel nach oben halten, Dosierknopf drücken und schauen, ob Insulin an der Nadelspitze austritt. Ist dies nicht der Fall, Vorgang wiederholen. Ist der Pen einsatzbereit, kann die gewünschte Insulindosis eingestellt werden.
Senkrecht in die Hautfalte
Jetzt bildet der Patient mit Daumen und Zeigefinger an der Einstichstelle eine Hautfalte. „Idealerweise befördert man die Nadel senkrecht ins Unterhautfettgewebe, im 90-Grad-Winkel zur Einstichstelle“, sagt Siegel. Insulin langsam und gleichmäßig injizieren, Nadel noch etwa zehn Sekunden in der Haut lassen, damit nichts zurückfließt. Zum Schluss die Nadel wieder im 90-Grad-Winkel herausziehen, Falte loslassen.
Und die Nadellänge?
Für die Nadellänge gilt: Da unsere Haut maximal drei Millimeter dick ist, sind Nadeln mit einer Länge von 4 bis 6 Millimetern für Erwachsene ausreichend. „Ist an der Injektionsstelle genügend Unterhautfettgewebe vorhanden, um eine Injektion in den Muskel ausschließen zu können, kann auch bedenkenlos ohne die Bildung einer Hautfalte injiziert werden“, sagt Siegel.
Viele haben Beulen…
Knapp die Hälfte aller insulinspritzenden Diabetespatienten weisen sogenannte Lipohypertrophien auf: „Dabei handelt es sich um beulenartige Verdickungen, um Ansammlungen von Fettzellen, die man ertasten kann“, erklärt Fritsche. In diesen Lipohypertrophien schmerzt das Stechen weniger – weshalb Betroffene solche Stellen gerne für die Injektion auswählen. „Das Insulin kann dort aber nicht mehr richtig wirken“, warnt Fritsche.
Warum wirkt mein Insulin nicht richtig?
Mit der Folge, dass die Patienten sich immer höhere Dosen spritzen. Wer den Eindruck gewinnt, das Insulin würde seine Wirkung verlieren, sollte daher Hausarzt, Diabetologen oder Diabetesberater aufsuchen. „Diese Experten können die Haut untersuchen und wertvolle Tipps sowie Hinweise rund ums richtige Insulinspritzen geben. Das so aufgefrischte Wissen sollte idealerweise immer auch gleich angewandt und vorgeführt werden“, erklärt Elisabeth Schnellbächer, Vorstandsvorsitzende des Verbandes der Diabetes-Beratungs- und Schulungsberufe in Deutschland (VDBD).
Manchmal neu einstellen
„Manchmal ist sogar eine Neueinstellung und gründliche mehrmalige Überprüfung, Anleitung und Kontrolle der Injektionstechnik unter alltagsnahen Bedingungen im Krankenhaus nötig“, ergänzt DDG-Mediensprecher Fritsche.
Quelle: Pressemeldung der Deutschen Diabetes Gesellschaft (DDG)
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Leben mit Diabetes

8 Minuten
- Soziales und Recht

4 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
moira postete ein Update vor 1 Tag, 12 Stunden
Meine Tochter ist ein großer Fan der Buchreihe Woodwalkers. In einem Band kommt wohl ein Woodwalker mit Diabetes typ 1 vor. Fand ich cool. Es wird Blutzucker gemessen und ein Unterzucker behandelt.
(Wen es interessiert Band 2.3) -
moira postete ein Update vor 3 Wochen
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 4 Wochen
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 3 Wochen, 5 Tagen
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-









