- Eltern und Kind
Insulinbehandlung heute
5 Minuten
Insulin ist die Grundlage der Behandlung für Menschen mit Typ-1-Diabetes. Bis zu seiner Entdeckung war die Diagnose ein Todesurteil. Heute gibt es verschiedene Insuline, die Menschen mit Diabetes passend zu ihrem Alltag auswählen und einsetzen können. Dr. med. Angela Galler gibt einen Überblick über die Insulinarten und ihre Verwendung.
Wir blicken inzwischen auf über 100 Jahre Insulinbehandlung zurück. Seit Entdeckung des Insulins und der ersten Behandlung eines Menschen mit Insulin im Jahr 1922 hat sich viel verändert. Der erste Mensch, der Insulin zur Behandlung seines Diabetes Typ 1 bekam, war der 13 Jahre alte Leonard Thompson in Toronto in Kanada. Er und die anderen Kinder und Jugendlichen mit Diabetes Typ 1, die in den ersten Jahrzehnten behandelt wurden, erhielten Insulin, das aus der Bauchspeicheldrüse von Rindern oder Schweinen hergestellt wurde. Diese Insuline unterscheiden sich von dem menschlichen Insulin: an einzelnen Stellen sieht das tierische Insulinmolekül (Insulinteilchen) etwas anders aus als das Insulin des Menschen. Im Laufe der Zeit wurde schließlich eine Möglichkeit gefunden, Insulin künstlich, d.h. biotechnologisch, herzustellen. Dieses biotechnologisch hergestellte Insulin gleicht dem menschlichen Insulin (humanes Insulin), d.h. die Struktur des Insulinmoleküls ist identisch mit dem humanen Insulinmolekül. In der Folge wurden tierische Insuline zunehmend weniger und schließlich fast gar nicht mehr verwendet. Inzwischen werden alle in Deutschland verfügbaren Insuline mit Hilfe biotechnologischer Methoden werden hergestellt. In den letzten 30 Jahren wurden dann sogenannte “Insulinanaloga” entwickelt. Diese Insuline werden Insulinanaloga genannt, da bei ihnen die Molekülstruktur leicht verändert wurde. Sie sind nicht identisch, sondern “analog”, also ähnlich, zu dem humanen Insulinmolekül. Je nach Veränderung des Insulinmoleküls werden die Insulinanaloga schneller oder langsamer nach dem Spritzen ins Blut aufgenommen und wirken entsprechend schneller und kürzer oder verzögerter. Es gibt auch Insulinanaloga, die zunächst an Eiweiß im Blut binden und erst nach langsamer Ablösung davon ihre Insulinwirkung entfalten.
Moderne Insulinbehandlung
Das Ziel der modernen Insulinbehandlung ist, die physiologische, also die natürliche, Insulinausschüttung möglichst genau zu imitieren. Insulin ist ein lebensnotwendiges Hormon, es muss stets im Körper vorhanden sein. Der Insulinbedarf ist zirkadian, d.h. je nach Tageszeit unterschiedlich. Bei Jugendlichen z.B. ist der Insulinbedarf meist in den frühen Morgenstunden am höchsten. Der Insulinbedarf ist jedoch von vielen Faktoren abhängig und variiert von Mensch zu Mensch. Neben der Tageszeit beeinflussen beispielsweise Alter, Bewegung und Sport, Stress und Krankheit den Insulinbedarf. Mit den ersten verfügbaren Insulinen gelang die Nachahmung der physiologischen Insulinausschüttung nicht immer gut. Die heutigen Insuline und Insulinanaloga wirken unterschiedlich schnell und lange und können so den physiologischen Bedarf des Körpers besser abbilden.
Welche Insuline sind heute verfügbar?
Grundsätzlich unterscheidet man folgende Insuline bzw. Insulinanaloga:
- Mahlzeiteninsuline
- Basalinsuline, auch Langzeit- oder Verzögerungsinsuline genannt
Wird Insulin mit der Spritze oder dem Pen gespritzt, wird neben dem Mahlzeiteninsulin auch ein Basalinsulin gegeben. Bei einer Behandlung mit der Insulinpumpe wird nur ein Insulin (ein Mahlzeiteninsulin) verwendet. Ein Basalinsulin ist bei der Insulinpumpe nicht notwendig, da die Insulinpumpe kontinuierlich eine kleine Menge Insulin abgibt. Auf diese Weise wird das Basalinsulin ersetzt.
Insuline für die Mahlzeiten
Bei den Mahlzeiteninsulinen gibt es Normalinsulin, auch Altinsulin genannt, das in seiner Struktur identisch mit dem humanen Insulin ist, bzw. schnellwirksame und ultraschnellwirksame Insulinanaloga, bei denen die Molekülstruktur leicht verändert ist. Normalinsulin fängt etwa 30 Minuten nach dem Spritzen an zu wirken, entfaltet nach etwa zwei bis drei Stunden seine stärkste Wirkung, die dann nach vier bis sechs Stunden wieder nachlässt. Da das Normalinsulin erst nach etwa 30 Minuten anfängt zu wirken, soll ein “Spritz-Eß-Abstand” von etwa 30 Minuten eingehalten werden. Wegen seiner langen Wirkdauer wird Normalinsulin für zwei aufeinanderfolgende Mahlzeiten gespritzt, in der Regel eine Haupt- und eine Zwischenmahlzeit.
Schnellwirksame und ultraschnellwirksame Insulinanaloga wirken deutlich schneller als Normalinsulin. Die Wirkung der schnellwirksamen Insulinanaloga (z.B. Insulin lispro, Insulin aspart, Insulin glulisin) beginnt bereits etwa 10 bis 15 Minuten nach dem Spritzen. Nach etwa einer Stunde ist die Insulinwirkung am größten. Wegen ihrer schnelleren Wirkung können diese Insuline gegebenenfalls direkt vor oder nach dem Essen gespritzt werden. Da die Wirkung schneller und damit auch kürzer ist als bei Normalinsulin, decken sie nur eine Mahlzeit ab. Für die nächste Mahlzeit muss erneut gespritzt werden. Grundsätzlich gilt für die Mahlzeiteninsuline außerdem, dass Wirkbeginn und -dauer auch davon abhängen, welche Menge Insulin an welche Stelle im Körper gespritzt werden. So entfaltet beispielsweise das Insulin im Unterhautfettgewebe des Bauches seine Wirkung schneller als das Insulin im Unterhautfettgewebe des Oberschenkels. Seit wenigen Jahren gibt es nun noch schnellere Insulinanaloga, die sogenannten ultraschnellwirksamen Insulinanaloga (z.B. ultraschnellwirksames Insulin aspart und ultraschnellwirksames Insulin lispro). Hier wurden der Insulinanaloga-Lösung Hilfsstoffe zugesetzt, die dafür sorgen, dass die gespritzten Insulinanaloga schneller aufgenommen werden.
Basalinsuline (Langzeit- oder Verzögerungsinsuline)
Basalinsuline wirken über einen längeren Zeitraum und decken den basalen Insulinbedarf (Grundbedarf). Sie wirken unterschiedlich lange und werden meist ein- oder zweimal am Tag gespritzt.
Eines der ersten verfügbaren Basalinsuline ist NPH-Insulin. NPH steht für Neutral-Protamin-Hagedorn und bedeutet, dass der humanen Insulin-Lösung der Eiweißstoff Protamin zugesetzt wurde. Dadurch wird das gespritzte Insulin verzögert ins Blut aufgenommen und entfaltet seine Wirkung später und über längere Zeit. Dieses Insulin sieht milchig-trüb aus und muss vor dem Spritzen durch langsames Schwenken der Insulinpatrone oder des Pens gut durchmischt werden. NPH-Insulin wirkt über einen längeren Zeitraum und ersetzt somit den Grundbedarf an Insulin bei der Behandlung mit der Spritze oder dem Pen. Daneben gibt es langwirksame Insulinanaloga (z.B. Insulin glargin, Insulin detemir, Insulin degludec), die noch deutlich länger, z.B. 16 bis 18 Stunden oder sogar über 24 Stunden lang wirken und ebenso zur Deckung des Grundbedarfs an Insulin eingesetzt werden.
Biosimilare: sehr ähnlich, aber nicht komplett identisch
Biosimilare sind Nachfolgepräparate eines biotechnologisch hergestellten Original-Arzneimittels. Manche Medikamente und auch Insulin werden biotechnologisch, d.h. mit Hilfe von gentechnisch veränderten lebenden Organismen (z.B. Hefen, Bakterien), hergestellt. Biosimilare haben zwar dieselbe Molekülgrundstruktur wie die Original-Insuline, sind jedoch durch die unterschiedliche Herstellungsweise nicht komplett identisch. Daher müssen Biosimilare in Studien auf ihre Gleichwertigkeit getestet werden. Nur wenn in Studien gezeigt wurde, dass das Biosimilar vergleichbar und dem Original-Arzneimittel gleichwertig ist, wird es zugelassen. Der Name “Biosimilar” zeigt, dass das Arzneimittel, in diesem Fall das Insulin, durch einen anderen Herstellungsprozess “similar”, also sehr ähnlich, aber nicht komplett identisch mit der Originalsubstanz ist.
Zusammenfassung
Jedes Insulin, sowohl die verschiedenen Mahlzeiteninsuline (Normalinsulin und Insulinanaloga) als auch die Basalinsuline (NPH-Insulin und Insulinanaloga) besitzen unterschiedliche Eigenschaften bei Wirkbeginn, Wirkmaximum und Wirkdauer und sollen daher je nach Bedarf eingesetzt werden. Die Tabellen geben hier einen Überblick. Sinnvoll ist es, wenn die Diabetologin oder der Diabetologe und das Diabetesteam, die die Familie betreuen, gemeinsam mit der Familie entscheiden, welche Insuline bzw. Insulinanaloga am besten zum Alltag des Kindes passen. Zu beachten ist auch, dass nicht alle Insulinanaloga für jedes Alter eine Zulassung haben (d.h. es gibt z.B. keine aussagekräftigen Studien, die das Insulinanalogon bei Kindern und Jugendlichen mit Diabetes Typ 1 untersucht haben). Außerdem darf nicht jedes (ultra-)schnellwirksame Insulin in jedem Insulinpumpenmodell verwendet werden.|
- Es gibt inzwischen eine Vielzahl von Insulinen und Insulinanaloga, sowohl Mahlzeiteninsuline als auch Basalinsuline, die bei der Behandlung des Diabetes mellitus Typ 1 verwendet werden.
- Grundsätzlich gibt es zwei Arten der Behandlung mit Insulin: Bei der Therapie mit Spritze oder Pen werden Mahlzeiteninsulin und Basalinsulin verwendet, bei der Insulinpumpentherapie hingegen wird ein schnell wirksames Insulin verwendet.
- Die Behandlung mit Insulin soll individuell erfolgen und auf den Alltag des Kindes oder der Jugendlichen bzw. des Jugendlichen mit Diabetes mellitus Typ 1 abgestimmt sein.
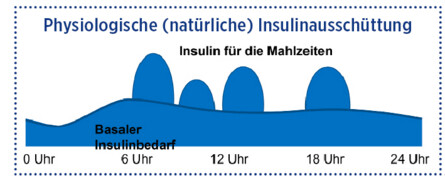
Physiologische (natürliche) Insulinausschüttung

Mahlzeiteninsuline
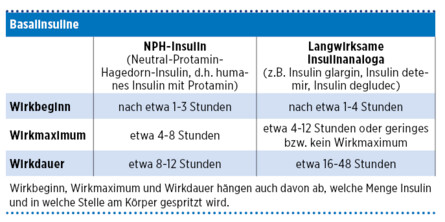
Basalinsuline

PD Dr. med. Angela Galler
Erschienen in: Diabetes-Eltern-Journal, 2023; 14 (1) Seite 12-14
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Technik
Intelligente Einlegesohle: Sensortechnik soll Füße bei Diabetes schützen

2 Minuten
- Aus der Community
Die Kunst des Krieges: Kenne den Diabetes und dich selbst!

9 Minuten
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
moira postete ein Update vor 2 Wochen, 4 Tagen
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 3 Wochen, 4 Tagen
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 3 Wochen, 2 Tagen
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-
-
thomas55 postete ein Update vor 1 Monat
Hallo,
ich habe zur Zeit die Medtronic Minimed 670G mit Libre als Sensor. Ich überlege, auf die 780G als AID mit dem Simplera umzusteigen. Hat jemand Erfahrung mit diesem Sensor? Wie sieht es mit der Verfügbarkeit aus? In der Vergangenheit wurden Neukunden der 780G nicht mit dem Simplera beliefert sondern nur Kunden, die die 780G schon länger nutzen. Das hat sich nach Aussagen von Medtronic-Mitarbeitern beim T1day heute genau umgekehrt. Mein Doc hat das vestätigt. Für mich als neuer Bezieher der 780G gut, für die Bestandskunden schlecht.
Danke vorab und bleibt gesund (von unserem Typ 1 lassen wir uns das Leben dank Technik nicht vermiesen!)
Thomas55-
crismo antwortete vor 6 Tagen, 6 Stunden
Hi Thomas 🙂
Ja genau für Bestandskunden bekommt man den Simplera leider nicht. Ich habe / hatte jetzt 8 Jahre lang die Pumpen von Medtronic. Aktuell hab ich die 780g noch bis Ende März, dann Wechsel ich zur Ypsopumpe.
Ich war eigentlich immer zufrieden mit der Pumpe und den Sensoren. Doch seit gefühlt einem Jahr sind die Guardian 4 Sensoren so schlecht geworden. Ich war dauerhaft damit beschäftigt, einen Sensor nach dem anderen zu reklamieren. Die Sensoren hielten bei mir nur max. 4-5 Tage. Danach war Schluss. Verschiedene Setzstellen wurden getestet, auch der Transmitter wurde getauscht. Aber es half alles nichts.Jetzt werde ich wechseln. Den Simplera wollte ich dann einfach nicht noch länger abwarten. Denn Bestandskunden hatten da leider das nachsehen. Schade Medtronic!!!
-
thomas55 antwortete vor 6 Tagen, 5 Stunden
@crismo: Ich habe mich nun auch für die Ypsopump entschieden. Ich wollte von medtronic Angebote für die 780 und den Simplera haben für die Krankenkasse zur Übernahme der Kosten. Ausserdem wollte ich eine Zusicherung haben, dass ich den Simplera überhaupt bekomme. Nach einer Woche kam das Angebot für die 780 per Post, von einem Angebot für den Simplera kein Wort. Ich bin privat versichert und muss an medtronic zahlen und dann eine Erstattung von der Krankenkasse beantragen. Weil der Simplera mehr als das Doppelte vom Libre kostet, wollte ich das der Krankenkasse vorher offenlegen. Dann habe ich eine Mail an medtronic geschrieben, nach 2 Wochen keine Reaktion. Dann habe ich mich für die Ypsopump entschieden. Das Angebot kam am nächsten Tag per Mail. Das ist für mich Service! Jetzt warte ich auf Zustimmung der Krankenkasse und dann Tschüss medtronic. Schade, ich finde die Pumpen (seit 12 Jahren genutzt) gut.
-









