- Eltern und Kind
Kinderknochen stark machen
4 Minuten
Der menschliche Körper besteht aus über 200 Knochen, die unterschiedlich groß und lang sind. Die Knochen haben zwei sehr wichtige Aufgaben: Das Skelett stützt den Körper und zudem schützen die Knochen die Organe. Was Insulin und dauerhaft zu hohe Werte mit dem Knochenauf- und -abbau zu tun haben, erklärt Dr. Louisa van den Boom.
Knochen ist nicht etwa tot und starr, nein, Knochen ist ein sehr lebendiges Gewebe. Im Knochen finden ständig Auf – und Abbauprozesse statt. Etwa, wenn der Knochen bricht oder auch während der Wachstumsphase von Kindern und Jugendlichen. Eigentlich baut sich der Knochen dauernd um: auf und wieder ab und an anderer Stelle wieder auf und wieder ab. Dies wird auch Remodeling genannt. Nur so kann er den täglichen Anforderungen an Stabilität und Festigkeit gerecht werden.
Remodeling durch Osteoblasten und Osteoklasten
Dafür sind zwei Zelltypen im Knochen hauptverantwortlich: die Osteoblasten für den Knochenaufbau und die Osteoklasten für den Knochenabbau (Osteo: griechisch für Knochen). Gesteuert werden diese Auf- und Abbauprozesse durch ganz viele Faktoren: Hormone, Ernährung, Vitamine/Mineralien und Bewegung.
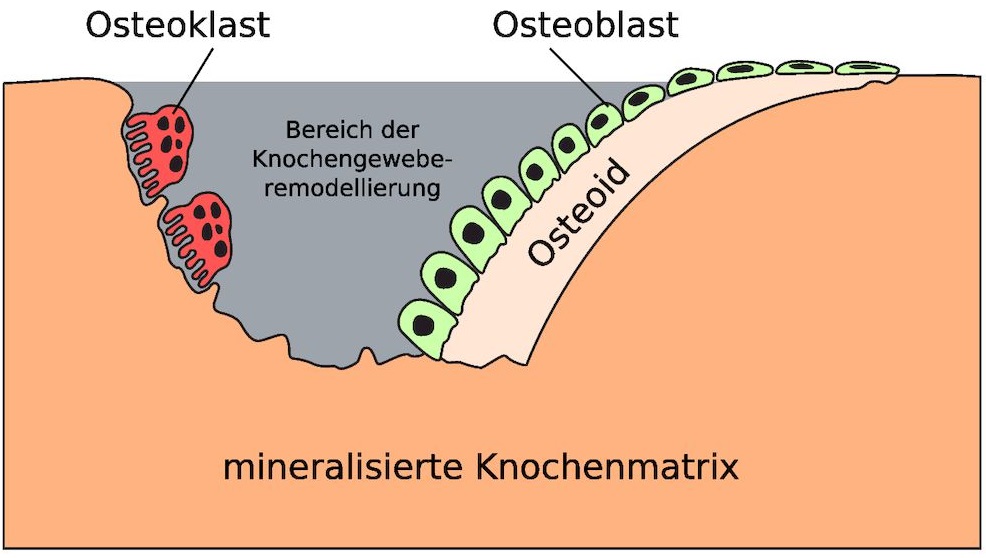 Im Knochen erfolgt ein reger Umbau. Die Osteoklasten bauen alte Knochensubstanz ab, die Osteoblasten (Aufbau-Zellen) sorgen für den Neuaufbau von Knochensubstanz.
Im Knochen erfolgt ein reger Umbau. Die Osteoklasten bauen alte Knochensubstanz ab, die Osteoblasten (Aufbau-Zellen) sorgen für den Neuaufbau von Knochensubstanz.
Vitamin D zum Beispiel fördert die Kalziumaufnahme aus dem Darm und die Kalziumeinlagerung in den Knochen. Kalzium und Phosphat sorgen für die Festigkeit des Knochens und machen ihn hart und stabil. Bis zu einem gewissen Grad ist Knochen übrigens biegsam; für die Elastizität sorgt das Eiweiß Kollagen.
Im Kindesalter und in der Jugendzeit überwiegt der Knochenaufbau. Bis zum Alter von 25 Jahren ist die höchste Knochenmasse (Peak Bone Mass) erreicht. Danach halten sich Knochenaufbau und -abbau die Waage. Gerät dieses fein aufeinander abgestimmte System durcheinander, kann es zu einem vermehrten Knochenabbau kommen (Osteoporose oder Knochenschwund), und die Knochenmasse nimmt ab – damit steigt das Risiko für Knochenbrüche.
Was hat das mit Diabetes zu tun?
Ganz viel! Wie oben beschrieben sind viele Hormone für den Knochenaufbau mit verantwortlich. Zum Beispiel hat körpereigenes Insulin einen stimulierenden Einfluss auf die Osteoblasten. Auch über weitere Botenstoffe, die vermehrt gebildet werden, wenn die Bauchspeicheldrüse (Pankreas) Insulin ins Blut abgibt, werden die Osteoblasten angeregt, Knochensubstanz aufzubauen. Dieser Stimulus erfolgt nur durch körpereigenes Insulin. Das gespritzte Insulin hat nicht diese positive Wirkung auf die Osteoblasten und damit auf den Knochenaufbau.
Weniger Vitamin D im Blut
Zudem weiß man, dass Kinder und Jugendliche mit Typ-1-Diabetes einen niedrigeren Vitamin D-Spiegel im Blut haben als stoffwechselgesunde Kinder. Ein niedriger Vitamin D-Spiegel kann dazu führen, dass weniger Kalzium in den Knochen eingelagert wird und der Knochen nicht so fest wird. Hohe Blutzuckerspiegel (Hyperglykämie) schaden den Osteoblasten und verhindern einen guten Knochenaufbau, d. h. je häufiger und länger der Blutzucker schlecht eingestellt ist, umso schlechter funktioniert die Knochenbildung.
Langfristig hohe Blutzuckerwerte (hohe HbA1c-Werte) führen zur vermehrten Bildung von Advanced Glycated Endproducts (AGEs), d. h. zu Proteinen, die durch Zuckermoleküle verändert sind. Diese stören die geordnete Kollagenvernetzung im Knochen und führen zu einer schwachen Knochenstruktur. Darüber hinaus kommt es durch dauerhaft zu hohe Werte zu einem vermehrten Abbau von Knochensubtanz, was zu einem Knochenmasseverlust führt und damit zu einer erhöhten Knochenbrüchigkeit.
Die Knochen stark machen
Der Knochenstoffwechsel ist also ein fein aufeinander abgestimmtes System, an dem viele Faktoren beteiligt sind und das leicht aus den Fugen geraten kann, wenn wir ihm keine Beachtung schenken. Wie können wir dem entgegenwirken? Der Fokus liegt auf der Vorbeugung (Prophylaxe). Ist der Knochen einmal brüchig oder die Struktur nicht fest und stabil, fangen die Probleme an und der Knochen bricht ganz leicht. Dann dauert es sehr lange, bis neue Substanz aufgebaut worden ist. Wehret den Anfängen und macht die Knochen stark!
Eine gesunde Ernährung mit Vitaminen und Mineralien ist ein wichtiger Grundpfeiler. Eine kalziumreiche Ernährung mit Käse, Joghurt und anderen Milchprodukten ist sehr knochenfreundlich. Essentielle Aminosäuren (kann der Körper nicht selbst herstellen, enthalten z. B. in Fleisch, Eiern und Milchprodukten) sind für einen gesunden Knochen sehr wichtig und werden zum Knochenaufbau unbedingt benötigt. Ein niedriger Vitamin D-Spiegel sollte mit Tabletten ausgeglichen werden. Gerade im Winter, wenn es draußen so gut wie gar nicht hell wird, kann der menschliche Körper selbst nur wenig Vitamin D bilden.
Die Knochendichte messen?
Eine generelle Empfehlung, die Knochendichte bei Kindern mit Typ-1-Diabetes messen zu lassen, gibt es nicht, da die Untersuchung mit einer Strahlenbelastung (durch Röntgenstrahlung) verbunden ist und das Ergebnis nichts an der grundsätzlichen Empfehlung zu einer knochengesunden Lebensweise ändern würde. Wichtig zu wissen ist, dass die Knochendichte noch nichts über die Knochenqualität und den Knochenstoffwechsel aussagt und in diesem Fall noch weitere Untersuchungen erforderlich sind.
An erster Stelle steht daher die Vorbeugung und damit die Stoffwechseleinstellung. Ein möglichst normnahes HbA1c ohne viele Hypoglykämien und mit relativ stabilen Glukoseverläufen ist eine Grundvoraussetzung für eine gesunde Knochenentwicklung. Auch der positive Einfluss von Bewegung/Sport sollte nicht unterschätzt werden. Kinder/Jugendliche müssen dafür keinen Leistungssport betreiben. Auch moderate Bewegung im Rahmen des alltäglichen Spielens ist förderlich für den Knochenaufbau und wirkt sich positiv auf die Knochengesundheit von Kindern/Jugendlichen mit Typ-1-Diabetes aus.
Die gute Nachricht ist also: Wir können etwas tun, um die Knochen von Kindern und Jugendlichen mit Typ-1-Diabetes gesund zu halten und einer vermehrten Knochenbrüchigkeit vorzubeugen.
von Dr. med. Louisa van den Boom
Oberärztin der Allgemeinen Kinderheilkunde, Diabetologie,
Clementine Kinderhospital Frankfurt,
E-Mail: l.vandenboom@ckhf.de
Erschienen in: Diabetes-Eltern-Journal, 2018; 10 (3) Seite 12-13
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Bewegung

2 Minuten
- Aus der Community

2 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
stephanie-bagehorn postete ein Update vor 1 Tag
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 1 Tag, 16 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇
-
moira postete ein Update vor 4 Tagen, 19 Stunden
Meine Tochter ist ein großer Fan der Buchreihe Woodwalkers. In einem Band kommt wohl ein Woodwalker mit Diabetes typ 1 vor. Fand ich cool. Es wird Blutzucker gemessen und ein Unterzucker behandelt.
(Wen es interessiert Band 2.3)










