- Soziales und Recht
Jugendlicher Diabetiker klagt erfolgreich: CGM wird bezahlt
3 Minuten
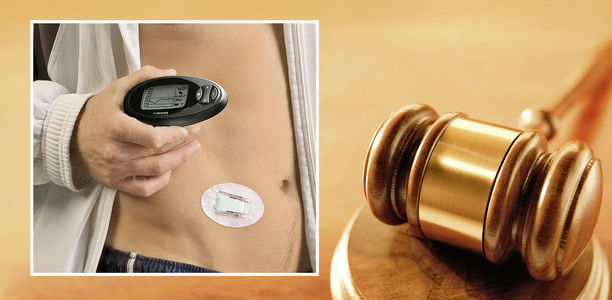
Das Sozialgericht Stuttgart hat mit einem bemerkenswerten Urteil (SG Stuttgart, Urteil vom 13.11.2013, S 23 KR 6965/11) eine Krankenkasse verpflichtet, die Kosten für die kontinuierliche Glukosemessung (CGM) mittels Glukosesensor nebst sämtlichen Zubehörteilen zu übernehmen.
Klage von Jugendlichem mit starken Schwankungen
Geklagt hatte ein Jugendlicher, bei dem es immer wieder zu erheblichen Blutzuckerschwankungen kam; der HbA1c-Wert der vergangenen zwei Jahre lag zwischen 7,5 und 10,2 Prozent. Eine ausreichende Unterzuckerungswahrnehmung war noch immer vorhanden, auch wenn diese aufgrund der starken Schwankungen immer mehr nachließ.
Zu einer schweren Hypoglykämie (Fremdhilfe erforderlich) war es bislang nicht gekommen. Der Augenarzt hatte eine diabetische Augenerkrankung diagnostiziert (beginnende, milde, nichtproliferative diabetische Retinopathie), die aber noch nicht behandlungsbedürftig ist. Weitere Folge- oder Begleiterkrankungen lagen nicht vor.
Was notwendig ist
Gesetzlich Versicherte haben Anspruch auf medizinisch notwendige Behandlungsleistungen sowie auf Versorgung mit den dafür erforderlichen Hilfsmitteln. Jedoch kann grundsätzlich nur eine in diesem Sinne “ausreichende” Versorgung verlangt werden. Leistungen, die über das Maß des Erforderlichen hinausgehen, dürfen gemäß § 12 SGB V nicht von den Krankenkassen übernommen werden.
Blutzuckermessgeräte und die benötigten Teststreifen sind bei insulinpflichtigen Patienten in medizinisch notwendigem Umfang und ohne Mengenobergrenze zu Lasten der gesetzlichen Krankenkassen verordnungsfähig. Bei CGM-Systemen ist es schwieriger: Diese sind nach Auffassung des Gemeinsamen Bundesausschusses (G-BA, er regelt den Leistungsumfang der gesetzlichen Krankenkassen) als “neue Untersuchungs- und Behandlungsmethode” anzusehen.
Gemäß § 135 SGB V dürfen solche Leistungen nur erbracht werden, wenn der diagnostische und therapeutische Nutzen anerkannt ist, eine medizinische Notwendigkeit hierfür besteht und auch die Kriterien der Wirtschaftlichkeit erfüllt sind. Der G-BA hat daher ein gesetzlich vorgesehenes Methodenbewertungsverfahren eingeleitet, dessen Ergebnis aber erst in einiger Zeit feststehen wird. Aus diesem Grund wird eine Kostenübernahme von CGM-Systemen in den meisten Fällen bislang verweigert.
CGM: keine neue Methode
Das SG Stuttgart hat mit diesem Urteil nun klargestellt, dass es die CGM nicht als solche neue Untersuchungs- und Behandlungsmethode ansieht. Eine kontinuierliche Glukosemessung sei “nicht als neue Behandlungsmethode zu qualifizieren”.
Hierdurch erfolge nämlich “weder eine Änderung der Behandlungsmethode, noch des Therapiekonzepts”. Denn es werde neben der Selbstmessung im Blut “lediglich eine andere bzw. zusätzliche Messmethode in Form der Messung der Glukosekonzentration in der interstitiellen Flüssigkeit zur Verfügung gestellt”.
Therapie bleibt unbehelligt
Das Gericht sah auch keine Auswirkung der kontinuierlichen Glukosemessung auf das übergeordnete Therapiekonzept des behandelnden Arztes. Zwar könne sich der Arzt bei seinen Therapieentscheidungen auch an den durch die kontinuierliche Messung erhobenen Zuckerdaten orientieren – nach Auffassung des Gerichts sei aber ein Unterschied zur herkömmlichen Blutzuckermessung im Blut nicht erkennbar.
Denn der Kläger führte auch bis dahin stets ein Blutzucker-Tagebuch, so dass die dort festgehaltenen Messwerte und Daten auch bislang schon in identischer Weise bei der Therapieentscheidung durch den Arzt berücksichtigt werden konnten.
CGM: “erforderlich”
Aufgrund der Stoffwechselschwankungen, der diabetischen Retinopathie und der nachlassenden Unterzuckerungswahrnehmung sei der Einsatz der CGM auch erforderlich (im Sinne der §§ 12, 33 SGB V). Denn eine ebenso wirksame, aber wirtschaftlichere Alternative stehe nicht zur Verfügung. Schließlich setzte sich das Gericht noch mit dem Kostenargument auseinander, denn eine Verordnung ist nur gesetzlich zulässig, wenn sie dem Wirtschaftlichkeitsgebot aus § 12 Abs. 1 SGB V entspricht.
Das Gericht ließ dazu aber die als glaubhaft eingestuften Angaben der Eltern ausreichen, dass im Rahmen wiederholter Probephasen eine Verringerung der Blutzuckermessungen erreicht werden konnte. Dem stünde nach Meinung des Gerichts auch nicht entgegen, dass nach Angaben des Herstellers des CGM-Systems die herkömmliche Anzahl von Blutzuckermessungen weiterhin durchgeführt werden solle.
Schließlich hat das Gericht darauf hingewiesen, dass die fehlende Listung der CGM im Hilfsmittelverzeichnis keine Rolle spielt. Denn die Krankenkassen hätten keine gesetzliche Ermächtigung, den Leistungsanspruch des Versicherten zu begrenzen.
Der Kommentar
Dieses Urteil ist mutig und zu begrüßen; aus juristischer Sicht wäre es aber wünschenswert gewesen, wenn es sich in der Urteilsbegründung etwas ausführlicher und intensiver mit den aufgeworfenen Rechtsproblemen befasst hätte. Kleiner Wermutstropfen: Die Entscheidung hat keine Bindungswirkung.
Es lässt sich daher nicht voraussehen, ob andere Sozialgerichte oder gar Obergerichte diese patientenfreundliche Auffassung des SG Stuttgart bestätigen werden.

RA Oliver Ebert
Kontakt:
REK Rechtsanwälte
Nägelestraße 6A, 70597 Stuttgart oder
Friedrichstraße 49, 72336 Balingen
E-Mail: Sekretariat@rek.de
Internet: www.diabetes-und-recht.de
Erschienen in: Diabetes-Journal, 2014; 63 (4) Seite 50-51
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Leben mit Diabetes

8 Minuten
- Soziales und Recht

4 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
moira postete ein Update vor 1 Tag, 11 Stunden
Meine Tochter ist ein großer Fan der Buchreihe Woodwalkers. In einem Band kommt wohl ein Woodwalker mit Diabetes typ 1 vor. Fand ich cool. Es wird Blutzucker gemessen und ein Unterzucker behandelt.
(Wen es interessiert Band 2.3) -
moira postete ein Update vor 3 Wochen
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 4 Wochen
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 3 Wochen, 5 Tagen
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-









