- Behandlung
Die richtige Spritztechnik
3 Minuten
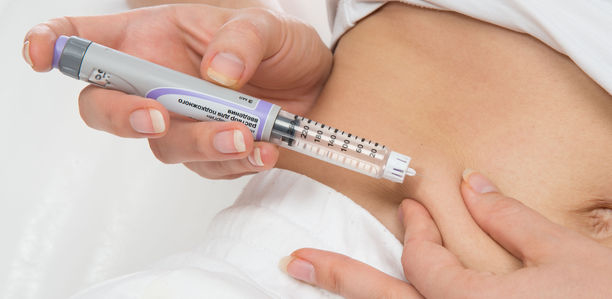
Wenn es beim Blutzucker zu unerklärlichen Schwankungen kommt, kann das auch an der Spritztechnik für das Insulin liegen. Wie Sie richtig Insulin spritzen, lesen Sie hier.
Beim Spritzen von Insulin sollten einige wesentliche Punkte beachtet werden. Welche das sind, hat eine Arbeitsgruppe des Verbandes der Diabetes-Beratungs- und Schulungsberufe in Deutschland e. V. (VDBD) in einem Leitfaden zusammengestellt.
Der VDBD-Leitfaden enthält die aktuellsten Empfehlungen zur Injektion bei Menschen mit Diabetes; berücksichtigt wurden neueste Studien. In der Vergangenheit wurde viel Augenmerk gelegt auf die Wirkweise der verschiedenen Insuline – und verhältnismäßig wenig auf die Art und Weise, wie die Substanzen verabreicht werden sollten. Heute weiß man, dass vor allem die richtige Injektionstechnik entscheidend ist für eine optimale Einstellung des Blutzuckers.
Der Ablauf der Injektion
Der routinemäßige Ablauf der Injektion mit einem Insulinpen soll folgendermaßen aussehen:
- Überprüfen der Injektionsstelle (Sauberkeit, Abstand zu vorheriger Stelle, keine Hautveränderungen erkennbar)
- Überprüfen, ob das Medikament der Verordnung entspricht (kurz- oder langwirksames Insulin)
- Durchmischen des Insulins (falls nötig)
- Funktionskontrolle des Insulinpens
- Einstellen der Dosis
- Hautfalte anheben (nur, wenn nötig)
- Kanüle im 90°-Winkel zur Oberfläche der Hautfalte einstechen
- Insulin langsam und gleichmäßig injizieren
- Kanüle weitere 10 Sekunden in der Haut lassen, nachdem der Injektionsknopf des Insulinpens vollständig heruntergedrückt ist
- Kanüle aus der Haut ziehen
- eventuell gebildete Hautfalte loslassen
- gebrauchte Kanüle sicher entsorgen
Die Injektionsbereiche
- Langwirksame Insulinanaloga und GLP-1-Wirkstoffe können an jeder beliebigen Injektionsstelle verabreicht werden.
- Normalinsulin und kurzwirksame Insulinanaloga sollen wegen der dort erhöhten Stoffaufnahmerate in den Bauch injiziert werden.
- NPH-Insulin soll in den Oberschenkel oder das Gesäß injiziert werden, um eine langsame Stoffaufnahme zu erzielen und das Risiko von Unterzuckerungen zu reduzieren.
- Intramuskuläre Injektionen von NPH-Insulin und langwirkenden Insulinanaloga müssen aufgrund des Risikos schwerer Unterzuckerungen vermieden werden.
- Sonderfall Oberarm: Sich selbst in den Oberarm injizieren? Machen Sie dies erst nach einer Schulung, denn eine sichere, subkutane Injektion ist hier nicht einfach – wegen der geringeren Stärke des Unterhautfettgewebes und der schwer zugänglichen Injektionszone. Bei Erwachsenen ist eine sichere Insulininjektion in den Oberarm bei Verwendung einer kurzen Penkanüle (4 mm) auch ohne die Bildung einer Hautfalte möglich (Abb. aus: VDBD-Injektions-Leitfaden).
Krankhafte Veränderung des Unterhautfettgewebes
Lipodystrophien sind krankhafte Veränderungen des Unterhautfettgewebes, die durch wiederholtes Injizieren in dieselbe Hautstelle entstehen können:
- Menschen mit Diabetes sollen lernen, ihre eigenen Injektionsbereiche zu inspizieren, und sie sollen darin geschult werden, wie man Lipodystrophien erkennt.
- Menschen mit Diabetes sollen nicht in Bereiche mit Lipodystrophie injizieren.
- Die besten gegenwärtigen Strategien, um Lipodystrophien zu vermeiden und zu behandeln, sind: Einsatz gereinigter Insuline, Wechsel der Injektionsstelle bei jeder Injektion (Rotation), Verteilen der Injektionen auf größere Injektionszonen, Einmalverwendung der Kanülen.
- Die Injektionsbereiche und Spritzstellen sollten bei jedem Besuch von der medizinischen Fachkraft inspiziert werden – besonders dann, wenn schon eine Lipodystrophie vorhanden ist.
- Jeder Injektionsbereich soll mindestens einmal jährlich inspiziert werden (beim Kinderarzt vorzugsweise bei jedem Besuch).
Die Kanülenlänge
- Kinder und Jugendliche sollten 4-, 5- oder 6-mm-Kanülen verwenden.
- Es gibt keinen medizinischen Grund, Kanülen mit einer Länge von mehr als 6 mm für Kinder und Jugendliche zu empfehlen.
- Kanülen der Länge 4, 5, 6 oder 8 mm können von erwachsenen Menschen mit Diabetes einschließlich solchen mit Übergewicht verwendet werden.
- Es gibt keinen medizinischen Grund, Kanülen mit einer Länge von mehr als 8 mm für Erwachsene zu empfehlen.
- Alle Kinder und Jugendlichen sowie die meisten Erwachsenen mit Diabetes kommen gut klar mit Kanülen der Länge 4, 5 oder 6 mm.
Quelle: Diabetes Journal
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Begleit-Erkrankungen
4 Minuten
- Technik

3 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
-
hexle postete ein Update in der Gruppe In der Gruppe:Diabetes-Technik vor 1 Woche, 2 Tagen
Hallo,
das neueste update für iOS ist inzwischen das 26.4.2. ich nutze den Dexcom g7 und die Freigabe von Dexcom ist derzeit bei 26.3.1.
Wer sein Smartohone für online banking nutzt, muss bestätigen, dass updates regelmäßig gemacht werden. Ich finde es eine Zumutung, dass die Technik von Dexcom uns da immer so hinhält. Gibt es eine offizielle Stelle, die da mal intervenieren kann?-
ole-t1 antwortete vor 1 Woche
Hallo hexle,
ich finde die Update-Empfehlungen von Dexcom auch etwas unbefriedigend.
Allerdings steht auf der Kompatibilitäts-Seite auch:
Zitat: “Sie können diese App auf jedem Betriebssystem verwenden, das die Mindestanforderungen erfüllt. Dexcom empfiehlt jedoch …”Eine “offizielle Stelle” bei Dexcom ist mir nicht bekannt, vom generellen Kundenservice mal abgesehen.
Bei ernsthaften, tatsächlichen Funktionsstörungen gäbe es noch die Möglichkeit, eine Meldung beim BfArM zu eröffnen.
Beste Grüße
-
ole-t1 antwortete vor 1 Woche
PS Ich wollte noch ergänzen: Eine aktuelle ernsthafte Funktionsstörung sehe ich hier nicht gegeben.
-
schorschlinger antwortete vor 1 Woche
Sicherheits-Updates der Betriebssysteme haben immer absolute Priorität. Dexcom und Abbott sind definitv sehr langsam mit den Tests und Freigaben. Beim G7 hat Dexcom etwas an Geschwindigkeit gewonnen, aber für G6 ist noch nicht einmal Android 16 getestet, das seit einem Jahr verfügbar ist. An Medizinprodukt-Freigaben liegt das nicht und besonders seriös und professionell ist es auch nicht. Neue Smartphones kann man nur mit aktueller OS-Version kaufen und wenn die nicht freigegeben ist, kann man theoretisch gar kein Smartphone sicher für Sensor oder AID-System verwenden. So war z. B. iOS 26 lange Zeit nicht auf den Listen, aber iPhones nur mit iOS 26 erhältlich. Die Listen verlieren damit zeitweise ihren eigentlichen Nutzen. Intervenieren können Anwender/Kunden mit Beschwerden bei den Hotlines.
-
hexle antwortete vor 6 Tagen, 8 Stunden
@ole-t1: Danke Ole für deine Rückmeldung.
-
hexle antwortete vor 6 Tagen, 8 Stunden
@schorschlinger: Danke für deine Rückmeldung. Beschwerden bringen einen da leider auch nicht weiter….
-
-
uho1 postete ein Update vor 2 Wochen, 1 Tag
Hat jemand bereits Erfahrungen mit der Medtrum Pumpe und dem dazugehörigen Sensor?








