- Behandlung
Langzeit-Insuline können die Therapie verändern
5 Minuten
Langzeit- oder Basal-Insuline spielen eine wichtige Rolle in der Therapie des Diabetes. Das gilt für Menschen mit Typ-1- und für Menschen mit Typ-2-Diabetes. Aber aktuell verfügbare Langzeit-Insuline haben noch Schwächen. Können weiterentwickelte Insuline, die aktuell noch nicht zugelassen sind, mehr?
Bei Typ-1-Diabetes decken Langzeit-Insuline den täglichen Grundbedarf an Insulin, ergänzt durch kurzwirksame, Mahlzeiten-bezogene Insuline, um die Anstiege der Glukosewerte nach dem Essen auszugleichen. Aber auch bei Typ-2-Diabetes spielen Basal-Insuline weiterhin eine wichtige Rolle in der Therapie.
Medikamente aus den Gruppen der SGLT-2-Hemmer und GLP-1-Rezeptor-Agonisten, die nach dem Wirkstoff Metformin eingesetzt werden, haben den Einsatz von Insulin bei Typ-2-Diabetes zwar zeitlich nach hinten verschoben. Dadurch wird das Basal-Insulin aber keineswegs überflüssig. Immer, wenn erhöhte Nüchtern-Glukosewerte auftreten, kommt abendlich gegebenes Basal-Insulin zum Einsatz, um das nächtliche Ausschütten von Glukose aus der Leber zu unterdrücken und normnahe Nüchtern-Blutzuckerwerte zu ermöglichen.
Was leisten aktuell verfügbare Langzeit-Insuline?
Heute vor allem eingesetzte Langzeit-Insuline sind Insulinanaloga, die ein- oder zweimal am Tag mit einem Einmal- oder einem wiederverwendbaren Insulinpen injiziert werden. Es sind im Wesentlichen drei große Insulin-Hersteller, die eine breite Produktpalette anbieten: Lilly, Novo Nordisk und Sanofi.
Moderne Langzeit-Insuline sind flach in der Wirkkurve, haben keinen klinisch merkbaren Wirkgipfel, eine ausreichend lange Wirkdauer von 18 bis 24 Stunden und zeichnen sich durch eine geringe Rate an Unterzuckerungen (Hypoglykämien), besonders in der Nacht, aus. Neben den bisher üblichen Konzentrationen von 100 Einheiten Insulin pro Milliliter gibt es höhergradig konzentrierte Insuline mit 200 und mit 300 Einheiten pro Milliliter. Diese eignen sich besonders für Menschen mit hohem Insulinbedarf, weil das zu spritzende Volumen geringer wird.
Warum wird nach anderen Langzeit-Insulinen geforscht?
Obwohl Insulin seit 100 Jahren in der Therapie des Diabetes zu Verfügung steht, wird ständig nach Optimierungen gesucht und geforscht, um die bestmögliche Wirkweise bei möglichst geringen negativen Effekten wie Hypoglykämien, Gewichtszunahme, allergischen Reaktionen usw. zu erzielen.
Trotz Verbesserung der Insuline und deren Möglichkeiten der Injektion – man denke an Insulinpens und Penkanülen – und neuer Therapie-Regime ist der Anteil der mit Insulin behandelten Menschen seit Jahrzehnten gleich und die Einstellungsqualität, gemessen am Langzeit-Zuckerwert HbA1c, wird nicht besser: Nur etwas weniger als 30 Prozent erreichen ein HbA1c von weniger als 7 % bzw. 53 mmol/mol, knapp 15 Prozent haben ein HbA1c über 10 % bzw. 86 mmol/mol.
Mehr als 90 Prozent der Betroffenen (und auch der Behandelnden) wünschen sich eine normnahe Stoffwechsel-Situation, auch mit weniger als täglicher Insulingabe, und fast ein Drittel aller Betroffenen lässt Insulininjektionen weg.
Einmal wöchentliches Langzeit-Insulin könnte die Therapie vereinfachen
Eine Strategie, die Therapietreue zu erhöhen, kann die Reduktion der Häufigkeit der Insulingaben sein. Die Hypothese lautet: Wer seltener Insulin injiziert und dabei eine gleich gute Stoffwechsel-Situation erreicht, setzt die Therapie regelmäßiger um und erzielt damit normnähere HbA1c-Werte, mehr Zeit im Zielbereich (Time in Range, TIR), weniger Schwankungen der Glukosewerte und akute Unter- und Überzuckerungen, weniger Folgeerkrankungen und damit auch weniger Kosten.
Warum nimmt man das an? Aus der Forschung mit Wirkstoffen aus der Gruppe der GLP-1-Rezeptor-Agonisten wissen wir, dass die Therapietreue von wöchentlichen GLP-1-RA-Injektionen im Vergleich mit täglichen Injektionen nach einem Jahr um 35 Prozent zunimmt.
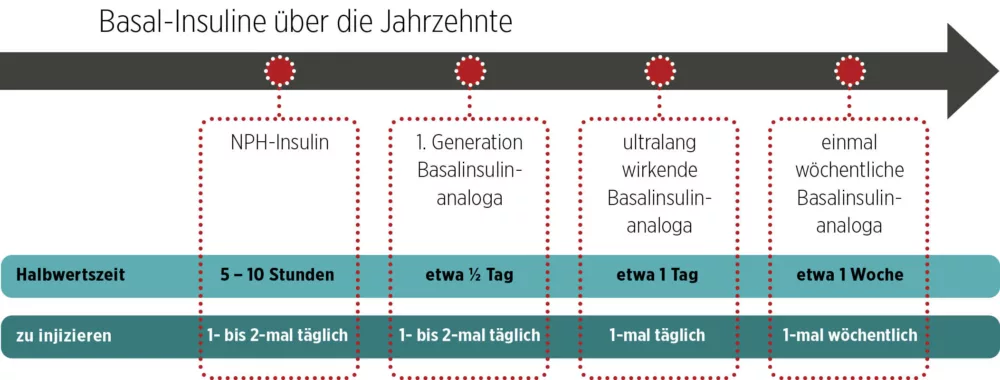
Abb. 1: Entwicklungsstufen und Eigenschaften verschiedener Basal-Insuline.
Die größte Realitätsnähe haben derzeit Insuline, die einmal wöchentlich gegeben werden. Warum glaubt man, dass eine wöchentliche Insulingabe eine breitere Akzeptanz und Zustimmung finden wird als herkömmliche tägliche Insuline? Sie zu spritzen, ist bequemer, die Therapietreue ist höher, die Lebensqualität besser und die Behandlung wird als weniger belastend empfunden.
Andere Ansätze wie nasales Insulin, direkt in der Leber wirkendes Insulin und “smarte” Insuline werden in der Entwicklung weltweit verfolgt. Problem ist, dass Nebenwirkungen und auch die notwendigen hohen Insulindosierungen erst noch gelöst werden müssen.
Voraussetzungen für ein einmal wöchentliches Langzeit-Insulin sind:
- Es muss ein voraussehbares sicheres Wirkprofil haben, ohne das Risiko für Hypoglykämien zu erhöhen.
- Besonders bei Typ-1-Diabetes muss sichergestellt sein, dass der Umstieg von „täglich“ auf „wöchentlich“ weiter eine sichere Therapie ermöglicht, also
- die Stabilität der Stoffwechsel-Situation nicht gefährdet und
- den Verbrauch von kurzwirksamem Insulin nicht unnötig erhöht.
Welche neuen „ultralang“ wirkenden Insuline werden derzeit entwickelt?
Basal Insulin Fc (BIF; insulin efsitora alfa) vom Unternehmen Lilly:
- Basal Insulin Fc ist ein neuer Insulinrezeptor-Agonist, bei dem ein neues einkettiges Insulin-Molekül (ein Insulin-Abkömmling) mit einem menschlichen Immunglobulin-Fragment kombiniert wird.
- Das Produkt ist noch nicht auf dem Markt. Derzeit laufen Phase-2-Studien (Studien mit Menschen mit Diabetes) zu Sicherheit, Vergleichbarkeit mit derzeit erhältlichen Insulinen und Verträglichkeit.
- Die Daten zu Basal Insulin Fc wurden und werden derzeit auf allen wichtigen internationalen Diabetes-Kongressen präsentiert.
- Ergebnisse aus Studien zu Basal Insulin Fc:
- Basal Insulin Fc ist Insulin degludec bezüglich HbA1c, Zeit im, unter und über Zielbereich, Verträglichkeit sowie Sicherheit vergleichbar.
- Die Studien wurden durchgeführt mit Menschen mit Typ-1- und mit Menschen mit Typ-2-Diabetes, die entweder bereits eine Insulintherapie hatten oder die nur den Blutzucker senkende Tabletten einnahmen.
- Die dokumentierte und nächtliche Rate an Hypoglykämien ist deutlich niedriger als bei Insulin degludec.
- Zulassungsstudien (Phase-3-Studien) werden derzeit vorbereitet, in denen auch z. B. die Verträglichkeit am Injektionsort und die allgemeine Verträglichkeit untersucht werden sowie das beste Titrationsschema gesucht wird.
Insulin icodec (Awiqli) vom Unternehmen Novo Nordisk:
- Bei Insulin icodec werden die beiden Ketten des Insulin-Moleküls an vier Aminosäure-Positionen umgebaut und durch einen komplexen “Anbau” erweitert. Dieser bindet stark an Albumin, ein Eiweiß, welches in unserem Körper viele Transport-Funktionen übernimmt. Das Molekül kann sich aber wieder von Albumin lösen. Durch diese Bindung an Albumin wird die Halbwertszeit entscheidend verlängert, sodass ein Injektions-Intervall von einer Woche möglich wird.
- Die gespritzten Insulin-Moleküle, die in Sechser-Struktur (Hexameren) vorliegen, zerfallen schnell in Einfach-Moleküle (Monomere) und binden an Albumin.
- Das Albumin-gebundene Insulin icodec liegt zunächst als inaktives Depot vor, bevor mit den nächsten Injektionen mehr und mehr Insulin in die aktive Form übergeht, an den Insulin-Rezeptor andockt und Blutzucker-senkend wirkt. Nach drei bis vier Injektionen ist ein stabiles Plateau (Steady State) erreicht, in dem die volle Insulin-Wirkung verfügbar ist. Jede weitere Injektion hält den Steady State aufrecht, indem Insulin entsprechend in die aktive Form übergeht.
Ergebnisse aus Studien zu Insulin icodec:
- Die Anzahl an Hypoglykämien (gesamt, schwere, nächtliche) war gleich oder weniger als unter Insulin glargin 100 Einheiten pro Milliliter.
- Es macht keinen Unterschied, ob Insulin icodec in den Oberschenkel, den Bauch oder den Oberarm injiziert wird: Die Wirkspiegel im Blut sind vergleichbar, genauso der Blutzucker-senkende Effekt bis zu 60 Stunden nach einer Einmal-Dosis.
- Phase-2-Studien wurden mit Menschen mit Typ-2-Diabetes, die noch kein Insulin gespritzt hatten, Menschen mit Typ-2-Diabetes, die die Insulin-Sorte wechselten, und Menschen mit Typ-1-Diabetes durchgeführt. HbA1c-Reduktion, die Rate an Hypoglykämien und potenzielle Nebenwirkungen waren vergleichbar.
- Im ONWARDS-Studienprogramm wurden im Jahr 2023 sechs Phase-3-Studien abgeschlossen, in denen die Wirksamkeit bestätigt, der Effekt mit der bisher bestmöglichen Therapie verglichen und die möglichen Nebenwirkungen beobachtet und bewertet wurden mit folgenden Resultaten:
- Die Rate an Hypoglykämien ist vergleichbar.
- Mehr Patienten mit Insulin icodec erreichen den individuellen HbA1c-Zielwert.
- Zustimmung zur und Zufriedenheit mit der Therapie mit Insulin icodec nimmt signifikant zu.
Fazit
Derzeit sind zwei neue Langzeit-Insuline in Entwicklung, die einmal wöchentlich zu spritzen sind. Diese besitzen das große Potenzial, die Akzeptanz der Insulintherapie und damit die Therapietreue bei Menschen mit Diabetes, sei es Typ 1 oder Typ 2, entscheidend zu erhöhen. „Ultralang“ wirkende Insuline erlauben eine größere Flexibilität im Zeitpunkt der Insulingabe, verzeihen eher Dosierungsfehler oder gar vergessene Insulingaben.
Aus den bisherigen Daten muss bei der Anwendung von ultralang wirkenden Insulinen bei Menschen mit Typ-1-Diabetes noch ein wenig Vorsicht gelten. Inwieweit die Stoffwechsel-Situation entscheidend verbessert wird, bleibt abzuwarten. Eine Einführung in den Markt ist in den nächsten Jahren zu erwarten.
Schwerpunkt: „Wie Insulin entsteht und funktioniert“
- So entsteht und wirkt Insulin im Körper
- Insulin spritzen mit Insulinpens und -pumpen
- Langzeit-Insuline können die Therapie verändern
von Dr. Manfred Ganz
Erschienen in: Diabetes-Anker, 2024; 72 (5) Seite 24-27
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aktuelles
Diabetes-Anker-Podcast – Höhen & Tiefen: Stephan Seiler – vom stillen Kämpfer zum Podcast-Host

2 Minuten
- Eltern und Kind
Kohlenhydrat-Apps im Überblick: Unterstützung für Diabetes-Management im Alltag

3 Minuten
Keine Kommentare
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
moira postete ein Update vor 2 Wochen, 3 Tagen
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 3 Wochen, 3 Tagen
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 3 Wochen, 1 Tag
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-
-
thomas55 postete ein Update vor 4 Wochen
Hallo,
ich habe zur Zeit die Medtronic Minimed 670G mit Libre als Sensor. Ich überlege, auf die 780G als AID mit dem Simplera umzusteigen. Hat jemand Erfahrung mit diesem Sensor? Wie sieht es mit der Verfügbarkeit aus? In der Vergangenheit wurden Neukunden der 780G nicht mit dem Simplera beliefert sondern nur Kunden, die die 780G schon länger nutzen. Das hat sich nach Aussagen von Medtronic-Mitarbeitern beim T1day heute genau umgekehrt. Mein Doc hat das vestätigt. Für mich als neuer Bezieher der 780G gut, für die Bestandskunden schlecht.
Danke vorab und bleibt gesund (von unserem Typ 1 lassen wir uns das Leben dank Technik nicht vermiesen!)
Thomas55-
crismo antwortete vor 4 Tagen, 21 Stunden
Hi Thomas 🙂
Ja genau für Bestandskunden bekommt man den Simplera leider nicht. Ich habe / hatte jetzt 8 Jahre lang die Pumpen von Medtronic. Aktuell hab ich die 780g noch bis Ende März, dann Wechsel ich zur Ypsopumpe.
Ich war eigentlich immer zufrieden mit der Pumpe und den Sensoren. Doch seit gefühlt einem Jahr sind die Guardian 4 Sensoren so schlecht geworden. Ich war dauerhaft damit beschäftigt, einen Sensor nach dem anderen zu reklamieren. Die Sensoren hielten bei mir nur max. 4-5 Tage. Danach war Schluss. Verschiedene Setzstellen wurden getestet, auch der Transmitter wurde getauscht. Aber es half alles nichts.Jetzt werde ich wechseln. Den Simplera wollte ich dann einfach nicht noch länger abwarten. Denn Bestandskunden hatten da leider das nachsehen. Schade Medtronic!!!
-
thomas55 antwortete vor 4 Tagen, 20 Stunden
@crismo: Ich habe mich nun auch für die Ypsopump entschieden. Ich wollte von medtronic Angebote für die 780 und den Simplera haben für die Krankenkasse zur Übernahme der Kosten. Ausserdem wollte ich eine Zusicherung haben, dass ich den Simplera überhaupt bekomme. Nach einer Woche kam das Angebot für die 780 per Post, von einem Angebot für den Simplera kein Wort. Ich bin privat versichert und muss an medtronic zahlen und dann eine Erstattung von der Krankenkasse beantragen. Weil der Simplera mehr als das Doppelte vom Libre kostet, wollte ich das der Krankenkasse vorher offenlegen. Dann habe ich eine Mail an medtronic geschrieben, nach 2 Wochen keine Reaktion. Dann habe ich mich für die Ypsopump entschieden. Das Angebot kam am nächsten Tag per Mail. Das ist für mich Service! Jetzt warte ich auf Zustimmung der Krankenkasse und dann Tschüss medtronic. Schade, ich finde die Pumpen (seit 12 Jahren genutzt) gut.
-









