- Eltern und Kind
CGM bei Kindern und Jugendlichen
3 Minuten
Die kontinuierliche Glukosemessung (CGM) kann für Kinder und Jugendliche entscheidende Vorteile haben. Deshalb hat sich die Arbeitsgemeinschaft für Pädiatrische Diabetologie an höchster Stelle für die Methode eingesetzt.
Die kontinuierliche Glukosemessung (CGM)
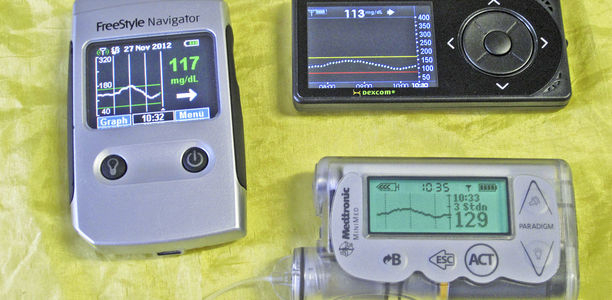
In regelmäßigen Abständen kommen neue Blutzuckermessgeräte auf den Markt. Größe, Design, Form und Auslesbarkeit variieren, das Grundprinzip bleibt jedoch unverändert: Für jede Messung muss ein Blutstropfen gewonnen werden.
Glukosesensoren dagegen, die für eine kontinuierliche Messung eingesetzt werden (CGM), arbeiten mit einem mehrere Tage verwendbaren Katheter. Und diese Sensoren haben – neben der Möglichkeit, kontinuierlich zu messen – einen weiteren entscheidenden Vorteil: Es lassen sich Trends darstellen.
Die kontinuierliche Glukosemessung ist bereits seit etlichen Jahren verfügbar und wird von vielen Diabetologen als Hilfsmittel in der Diagnostik oder Therapiesteuerung eingesetzt.
Stellungnahme: CGM ist zukunftsweisend
Im vergangenen Jahr hat der Gemeinsame Bundesausschuss (G-BA) – das höchste Gremium der gemeinsamen Selbstverwaltung im deutschen Gesundheitswesen – die kontinuierliche Glukosemessung als „neue Untersuchungs- und Behandlungsmethode“ (NUB) eingestuft. Um ihre Zweckmäßigkeit und Wirtschaftlichkeit zu prüfen, wurde im Oktober 2012 ein Verfahren eingeleitet, das Nutzen, Notwendigkeit und Wirtschaftlichkeit der CGM bewerten soll.
Die Arbeitsgemeinschaft für Pädiatrische Diabetologie (AGPD) hat dazu gemeinsam mit der Deutschen Diabetes Gesellschaft und diabetesDE im Dezember eine ausführliche Stellungnahme abgegeben. Die AGPD vertritt die Auffassung, dass die kontinuierliche Glukosemessung für zahlreiche Patienten im Kindes- und Jugendalter sowie deren Familien zukunftsweisend sein kann.
Derzeit verfügbare CGM-Systeme
Derzeit werden in Deutschland Messsysteme von drei Herstellern (Medtronic, Abbott und Nintamed) angeboten. Die Geräte werden teilweise alleine oder in Kombination mit einer Insulinpumpe eingesetzt. Bei der Kombination von CGM und Pumpentherapie spricht man von einer sensorunterstützten Pumpentherapie (SUP).
Die Kosten für ein Starterset bewegen sich zwischen 1.200 und 2.000 Euro. Die Kosten für einen Sensor liegen zwischen 60 und 70 Euro. Ein Sensor kann 5 bis 7 Tage verwendet werden. Die Kosten werden bisher nur in Einzelfällen von der Krankenkasse übernommen.
Das Messprinzip: So funktioniert CGM
Die kontinuierliche Glukosemessung erfolgt im subkutanen Gewebe. Dort wird die Glukose in der interstitiellen Flüssigkeit (Flüssigkeit zwischen den Zellen, Gewebeflüssigkeit) im Abstand von 1 bis 5 Minuten gemessen. Die Werte werden an einen tragbaren Monitor oder an die Insulinpumpe übertragen, wo sie als Kurve graphisch ablesbar sind.
Pfeile zeigen einen Blutzuckertrend an, Alarme können bei Über- oder Unterschreiten eines Grenzwertes (Hyper- und Hypoglykämiealarm) programmiert werden. Teilweise schaltet sich die Insulinpumpe ab, wenn nicht auf den Hypoglykämiealarm reagiert wird.
Vorteil bei nächtlichen Hypoglykämien
Nächtliche Hypoglykämien treten nicht selten unbemerkt auf und verlaufen oft prolongiert, d. h. über mehrere Stunden. Die berechtigte Angst der Eltern vor solchen (nächtlichen) Hypoglykämien führt nicht selten dazu, dass höhere Blutzuckerwerte akzeptiert oder sogar angestrebt werden, um der Gefahr einer Unterzuckerung zu entgehen. Dies führt letztendlich zu einer schlechteren Blutzuckerstoffwechsellage und höheren HbA1c-Werten.
Praktischer Einsatz: Erfahrung ist wichtig
Weil die Glukose bei der CGM in der interstitiellen Flüssigkeit und nicht im Blut gemessen wird, kann es bei raschen Änderungen des Blutzuckerspiegels zu einer gewissen Zeitverzögerung kommen, mit der entsprechende Änderungen in der Gewebeflüssigkeit wahrgenommen werden.
Patienten, die eine CGM einsetzen, müssen diesen Unterschied zwischen Blutglukose und Gewebeglukose kennen und in der Bewertung dieser Messungen gut geschult werden. Um mit der großen Menge neuer, bisher nicht sichtbarer Daten, umgehen zu können, bedarf es einer gewissen Erfahrung, wenn man diese Informationen für die Therapiesteuerung verwenden möchte.
Einsatz bei bestimmten Altersgruppen
Bei Kleinkindern, Vorschulkindern oder jungen Schulkindern liegt ein entscheidender Vorteil der kontinuierlichen Glukosemessung in der Erkennung von Hypoglykämien. Insbesondere Kleinkinder, die Hypoglykämiesymptome nicht ausreichend benennen können, können von dieser Technologie profitieren.
Bei älteren Schulkindern und Jugendlichen kann die CGM dazu dienen, starke Blutzuckerschwankungen sichtbar zu machen, um entsprechend darauf reagieren zu können und eine schlechte oder unbefriedigende Stoffwechsellage zu verbessern.
Perspektiven
Das vom G-BA angestoßene Bewertungsverfahren ist derzeit noch offen. Es bleibt zu hoffen, dass die Erstattungsfähigkeit zumindest für bestimmte Altersgruppen oder für bestimmte Situationen anerkannt wird. Kurzfristig wäre damit für viele Betroffene und ihre Familien eine Erleichterung geschaffen und eine Perspektive im Umgang mit ihrem Diabetes aufgezeigt.
Mittel- und langfristig ist CGM ein wichtiger Baustein für die Fortentwicklung eines geschlossenen Systems (closed loop), das in seiner Funktion einer künstlichen Bauchspeicheldrüse entspricht und Blutzuckermessung sowie Insulinabgabe eigenständig steuert.
Die kontinuierliche Glukosemessung (CGM) kann Kindern und Jugendlichen helfen, Hypoglykämien zu erkennen und eine bessere Stoffwechseleinstellung zu erreichen. Der Gemeinsame Bundesausschuss (G-BA) prüft derzeit Nutzen, Notwendigkeit und Wirtschaftlichkeit. Die AGPD hat sich beim G-BA mit einer Stellungnahme für die CGM eingesetzt und hofft, dass die Erstattungsfähigkeit der CGM zumindest für bestimmte Altersgruppen und Situationen anerkannt wird.
von Prof. Dr. Andreas Neu
Universitätsklinikum Tübingen, für den Vorstand der AGPD
Kontakt:
E-Mail: andreas.neu@med.uni-tuebingen.de
Erschienen in: Diabetes-Eltern-Journal, 2013; 6 (2) Seite 18-19
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aus der Community

2 Minuten
- Soziales und Recht

12 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
stephanie-haack postete ein Update vor 1 Woche
Jetzt schon vormerken: Das nächste virtuelle Community-MeetUp findet am 10. Juni statt. Wir freuen uns drauf! 🙂
Alle Infos hier: https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-juni2026/
-
tako111 postete ein Update vor 1 Woche
Ich habe Ihr Heft 1-2/2026 leider erst jetzt in die Hände bekommen und war über den Bericht auf Seite 14 „Spritzen, aber kein Insulin“ schon verwundert. Zwar nennen Sie einige mögliche Nebenwirkungen der einzelnen Substanzen, jedoch fehlt ein Hinweis auf eine besonders schwerwiegende Komplikation: die Gefahr einer Schädigung des Sehnervs beziehungsweise anderer Augenstrukturen. Nach meinem Kenntnisstand kann diese Nebenwirkung unter Umständen nicht mehr reversibel sein.
Ich würde mir wünschen, dass Sie bei künftigen Berichten auch auf solche Risiken eingehen und diese entsprechend berücksichtigen. Auffällig ist zudem, dass in Ihrem Heft häufig über Menschen mit Diabetes Typ 1 berichtet wird, während der Diabetes Typ 2 deutlich weniger Beachtung findet. Darüber hinaus entsteht der Eindruck, dass die entsprechenden Spritzenmedikamente bei Typ-2-Diabetes oftmals in einem überwiegend positiven Licht dargestellt werden, ja geradezu für den Typ 2 gegenüber beispielsweise Metformin, präferiert werden.
-
katrin-kraatz antwortete vor 1 Woche
Für die Augenproblematik konnte bisher keine Kausalität gezeigt werden. Hier sind weitere Studien zu erwarten, deren Ergebnisse abzuwarten sind. Außerdem ist es ein sehr seltenes Ereignis. Details sind zum Beispiel zu finden im Deutschen Ärzteblatt unter https://www.aerzteblatt.de/themen/augenheilkunde/therapie-mit-glp-1-rezeptor-agonisten-okulaere-komplikationen-sind-selten-aber-visusbedrohend-e345aa92-a4f7-4f40-8146-b2967b577504.
Wir bemühen uns, mit unseren Beiträgen ausgewogen über die Ausgaben des Diabetes-Ankers hinweg alle Menschen mit Diabetes zu informieren – mal mehr über den einen, mal mehr über den anderen Typ und auch weitere Diabetestypen. Medikamente finden ebenfalls über die Ausgaben hinweg ausgewogen ihren Raum im Heft.
-
-
moira postete ein Update vor 2 Wochen, 3 Tagen
Hallo! Ich fahre in den Ferien nach Paris und möchte gerne auf den Eiffelturm steigen. Mein Mann macht sich deshalb große Sorgen, weil die Treppe schon sehr lang ist.
War jemand schon mal dort und hat den einen oder anderen Tipp?









