- Behandlung
Herzrhythmusstörungen: Wenn das Herz stolpert
4 Minuten

Viele Menschen haben Herzrhythmusstörungen – aber unter welchen Umständen werden diese gefährlich? Was sind die Ursachen, was ist dann zu tun? Auch um den Zusammenhang mit Diabetes geht es in dieser Folge des Diabetes-Kurses.
Der Fall
Marianne M. (42 Jahre), Typ-1-Diabetikerin, bemerkt seit einiger Zeit ein Herzstolpern, das besonders dann auftritt, wenn sie nach einem stressigen Tag zur Ruhe kommt. Es fühlt sich an, als ob das Herz Aussetzer habe.
Aus diesem Grund sucht sie ihren Hausarzt auf, der sie zu einem Kardiologen überweist. Der Kardiologe untersucht das Herz mit einem Ultraschallgerät, um mögliche Veränderungen an den Herzklappen zu erkennen und die Pumpleistung des Herzens zu beurteilen. Es schließt sich noch ein Belastungs-EKG mit zeitgleicher Ultraschalluntersuchung an.
Beide Untersuchungen zeigen keinen krankhaften Befund. Zum Schluss wird ein 24-Stunden-EKG durchgeführt. Hier erkennt der Kardiologe Extraschläge des Herzens, die zu bestimmten Tageszeiten gehäuft auftreten und dann wieder verschwinden. Er kann Marianne M. aber beruhigen und erklärt ihr, dass das Herz gesund ist und die Extraschläge harmloser Natur sind.
Da Marianne M. ihre „Herzhupfer“ aber stören, erhält sie als Medikament einen Betablocker, der die Rhythmusstörungen weitgehend beseitigt.
Warum kann das Herz „schlagen“?
Der Herzmuskel kann sich rhythmisch (60 bis 80 Schläge/Minute) zusammenziehen (kontrahieren) und dadurch venöses, also sauerstoffarmes, Blut in die Lunge und arterielles, also sauerstoffreiches, Blut in den großen Kreislauf (Gehirn, Herz, Organe, Arme, Beine etc.) pumpen.
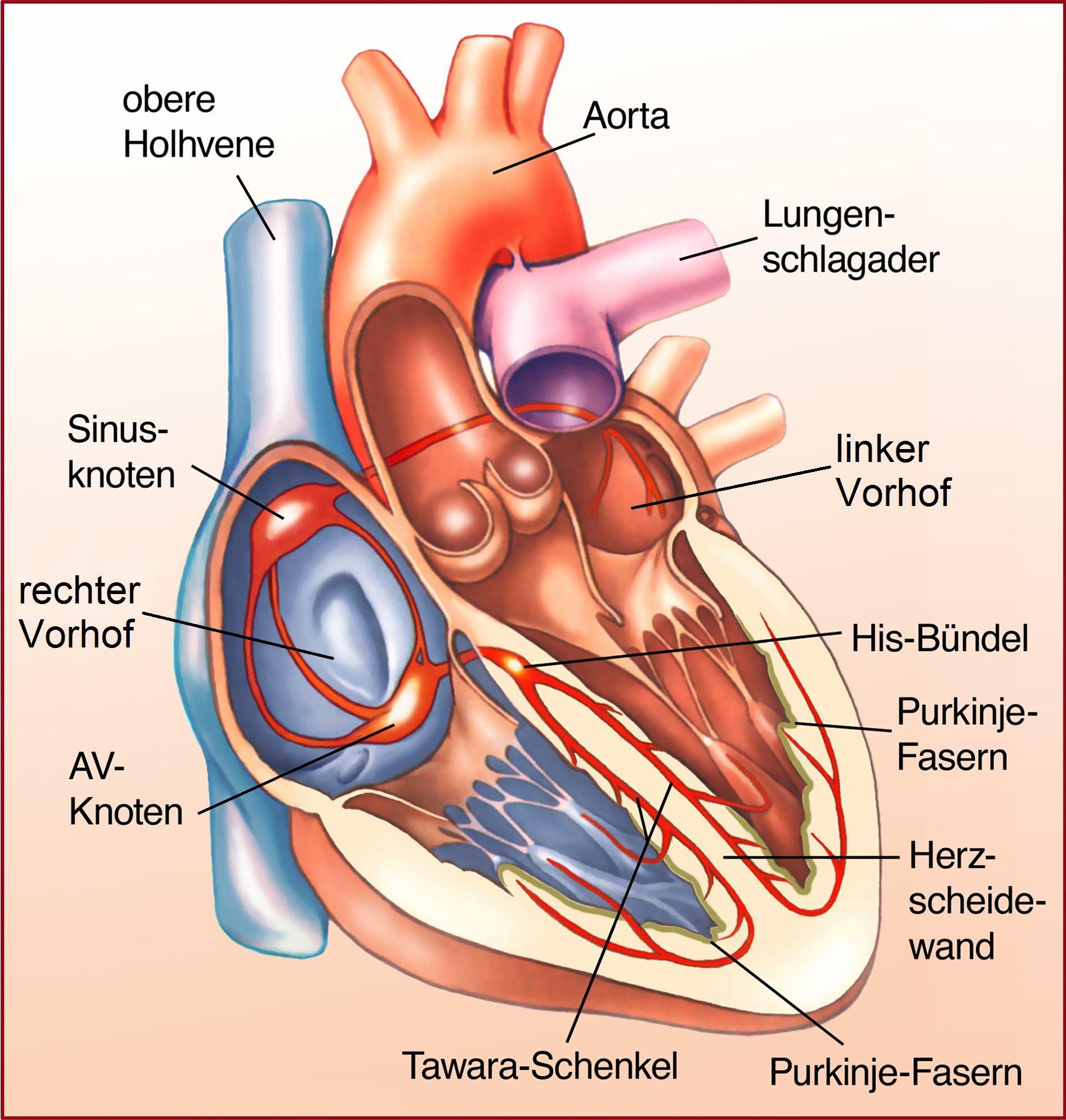 © AdobeStock – Henrie | Reizbildungs- und Reizleitungssystem des Herzens
© AdobeStock – Henrie | Reizbildungs- und Reizleitungssystem des Herzens
Damit sich das Herz zusammenziehen kann, müssen einige spezielle Herzmuskelzellen quasi Strom abgeben, damit wieder andere Herzmuskelzellen sich zusammenziehen können. Der Strom läuft von diesen speziellen Muskelzellen (Sinusknoten) Richtung Herzkammer (zunächst über den AV-Knoten, dann das His-Bündel) und verteilt sich dann auf verschiedene Bahnen (Tawara-Schenkel) über die Purkinje-Fasern in die beiden Herzkammern. Nach jeder Herzmuskel-Kontraktion erschlaffen die Herzkammern wieder und kontrahieren sich danach erneut.
Messung von Herzrhythmusstörungen
Die dabei auftretenden elektrischen Ströme kann man mit einem EKG (Elektrokardiogramm) sichtbar machen, sie lassen sich mit außen auf die Haut geklebten Elektroden ableiten. So können zum Teil „gefährliche“ von „ungefährlichen“ Herzrhythmusstörungen unterschieden werden.
Manchmal ist auch eine 24-Stunden-Aufzeichnung (24-Stunden-EKG) oder auch eine mehrmonatige Aufzeichnung z. B. mit einem kleinen Gerät unter der Haut (Event-Recorder) oder einer Life-West (Weste mit Elektroden und Recorder, die im Ernstfall auch einen Stromstoß abgeben kann) notwendig.
Leichte Herzrhythmusstörungen
Viele Menschen haben Herzrhythmusstörungen in Form von „Herzstolpern“ (Extrasystolen) oder auch einen ungleichmäßigen Pulsschlag, der z. B. beim Einatmen zunimmt und beim Ausatmen abnimmt (respiratorische Arrhythmie) – manchmal auch ganz extrem. Der Puls schwankt dann zwischen 50 und 100 Schlägen pro Minute.
Manche Menschen haben einen sehr langsamen Pulsschlag (Sinusbradykardie, Puls unter 60 Schläge/Minute), z. B. alte Menschen und Sportler. Andere Menschen haben hingegen einen sehr schnellen Pulsschlag (Tachykardie), z. B. Säuglinge, Kleinkinder oder auch Menschen unter körperlicher oder seelischer Belastung. Auch Schmerzen oder Krankheiten (z. B. eine Schilddrüsenüberfunktion) können einen schnellen Pulsschlag verursachen.
Grobe Einteilung von Herzrhythmusstörungen (Auswahl)
Reizbildungsstörungen
- im Sinusknoten (primäre Erregungsbildung); Puls unregelmäßig (Arrhythmie), Puls langsam (Bradykardie), Puls schnell (Tachykardie).
- im AV-Knoten (leitet die Erregung von den Vorhöfen zu den Kammern)
- Zwischenschläge (Extrasystolen)
Reizleitungsstörungen
- zwischen Sinusknoten und Vorhof (SA-Block)
- zwischen Vorhof und Kammer (AV-Block)
- in der Kammer (z. B. Schenkelblock)
gefährliche Tachykardien (schneller Pulsschlag)
- z. B. Kammertachykardie (gefährlich)
- Kammerflattern-/flimmern (lebensgefährlich)
plötzlicher Herztod
- meist Kammerflimmern
Lebensgefährliche Herzrhythmusstörungen
Es gibt aber auch potenziell lebensgefährliche Herzrhythmusstörungen, die bei schätzungsweise 60.000 bis 100.000 Menschen jährlich den „plötzlichen Herztod“ verursachen. Meist geschieht dies aufgrund von Kammerflimmern. Ein völlig unregelmäßiges Schlagen der Herzkammern mit Herzfrequenzen von mehr als 350 Schlägen/Minute führt zum Herz- und Kreislaufversagen.
Wenn jetzt kein „rettender Stromschlag“ durch einen Defibrillator und/oder eine Herzdruckmassage erfolgt, wird der Betroffene nach wenigen Sekunden bewusstlos und stirbt nach etwa 2 bis 3 Minuten!
Das Risiko nimmt mit steigendem Lebensalter zu, Männer sind stärker gefährdet als Frauen. Die Mehrzahl der Betroffenen hat eine bis dahin nicht bekannte Herzerkrankung.
- Kardiomyopathie (Herzmuskelerkrankung),
- Erkrankungen, die das Auslösen und Weiterleiten der elektrischen Reize zum Schlagen des Herzens stören,
- Herzmuskelentzündung (Myokarditis),
- Drogenmissbrauch,
- angeborene Herzfehler.
Ursachen des plötzlichen Herztods
Die häufigste Ursache eines plötzlichen Herztods ist die koronare Herzkrankheit (KHK), bei der die Herzkranzarterien verkalkt sind. Besonders gefährdet sind Menschen, die gerade einen Herzinfarkt erlitten haben oder bei denen ein fortgeschrittenes Stadium einer Herzschwäche vorliegt.
Weitere mögliche Ursachen sind angeborene oder erworbene Erkrankungen des Herzmuskels (Kardiomyopathien), aber auch Herzfehler, die die Strom-Reizbildung und/oder -Leitung am Herzen betreffen. Wird dies rechtzeitig entdeckt, können implantierte Defibrillatoren oder bestimmte Medikamente helfen.
Zum lebensgefährlichen Kammerflimmern kann es kommen, wenn zu einer bisher nicht bekannten Herzerkrankung Blutsalzverschiebungen (besonders das Kalium betreffend) kommen.
Besonderheiten bei Diabetes
Das Risiko für einen plötzlichen Herztod scheint für Menschen mit Diabetes im Vergleich zu Menschen ohne Diabetes etwa um das Doppelte erhöht. Schwere Unterzuckerungen und/oder auch Störungen der Blutsalze (z. B. Mangel an Kalium, Magnesium) können zu einem plötzlichen Herztod führen. Tritt er bei einem Menschen mit Typ-1-Diabetes in der Nacht auf und findet man ihn morgens tot im Bett, wird das als Dead-in-Bed-Syndrom (Tot-im-Bett-Syndrom) bezeichnet.
Deshalb ist nach wie vor eines der wichtigsten Ziele in der Diabetes-Therapie, schwere Hypoglykämien zu verhindern (z. B. durch den Einsatz von kontinuierlicher Glukosemessung, CGM). Aber auch Blutsalzveränderungen durch bestimmte Entwässerungsmedikamente (Diuretika), besonders bei Niereninsuffizienz und Diabetes, müssen berücksichtigt werden!
Wichtig zu wissen
Herzrhythmusstörungen bei Menschen mit Diabetes können im Einzelfall gefährliche Folgen haben. Um sie von meist harmlosen Störungen (z. B. Extrasystolen) zu unterscheiden, muss oft mehrfach ein EKG bzw. Langzeit-EKG angefertigt werden.
Modernere Methoden (Event-Recorder) können im Einzelfall helfen. Da Menschen mit Diabetes häufig eine koronare Herzkrankheit entwickeln, sollten sie über die Möglichkeiten einer rechtzeitigen adäquaten Therapie und damit des Verhinderns eines Herzinfarkts Bescheid wissen. Schwere Unterzuckerungen sollten unbedingt verhindert werden.
Das Wichtigste aber ist: Risiken sollten rechtzeitig entdeckt werden, insbesondere bei Menschen mit einer koronaren Herzkrankheit, und deshalb sollte unbedingt auf Beschwerden und Risikofaktoren geachtet werden. Riskant sein kann auch Extrem-/Leistungssport ohne vorherige ausführliche körperliche Untersuchung.
Autor:
|
|
Erschienen in: Diabetes-Journal, 2020; 69 (2) Seite 32-34
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Soziales und Recht

3 Minuten
- Behandlung

4 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
hexle postete ein Update in der Gruppe In der Gruppe:Diabetes-Technik vor 4 Tagen, 15 Stunden
Hallo,
das neueste update für iOS ist inzwischen das 26.4.2. ich nutze den Dexcom g7 und die Freigabe von Dexcom ist derzeit bei 26.3.1.
Wer sein Smartohone für online banking nutzt, muss bestätigen, dass updates regelmäßig gemacht werden. Ich finde es eine Zumutung, dass die Technik von Dexcom uns da immer so hinhält. Gibt es eine offizielle Stelle, die da mal intervenieren kann? -
uho1 postete ein Update vor 1 Woche, 3 Tagen
Hat jemand bereits Erfahrungen mit der Medtrum Pumpe und dem dazugehörigen Sensor?
-
diahexe postete ein Update vor 2 Wochen, 4 Tagen
Hallo, ich habe mal eine Frage. Was macht ihr mit euren “Altgeräten”? Bei mir haben sich diverse Pumpen, BZ Messgerät, Transmitter usw angesammelt. Die Krankenkasse möchte sie nicht zurück, wegwerfen wäre zu schade. Kennt jemand eine Organisation, die diese Geräte annimmt?
-
gregor-hess antwortete vor 1 Woche, 6 Tagen
Liebe diahexe,
Du könntest dazu mal bei „Insulin zum Leben“ nachfragen. Das ist ein gemeinnütziger Verein, der vornehmlich Insulin, das hierzulande nicht mehr benötigt oder verwendet wird, in Weltregionen schickt, in denen großer Bedarf dafür herrscht. Soweit mir bekannt ist, nehmen die auch viele Diabetes-Hilfsmittel an. Hier findest Du die Website: https://www.insulin-zum-leben.de/
Viele Grüße
Gregor aus der Diabetes-Anker-Redaktion -
diahexe antwortete vor 1 Woche, 6 Tagen
@gregor-hess: Vielen lieben Dank. Ich hatte schon beim Roten Kreuz nachgefragt, die wollten allerdings die BZ Messgeräte nicht, angeblich wären sie zu alt (5 Jahre), obwohl es die Geräte genauso noch gibt und sie einwandfrei funktionieren.
-
crismo antwortete vor 5 Tagen, 7 Stunden
@gregor-hess: das ist ein sehr guter Hinweis. Ich war schon persönlich bei der Gründerin des Vereins und habe Insulin abgegeben. Diese Frau macht wirklich einen tollen Job und bringt das Insulin regelmäßig nach Afrika. Sie nimmt Insulin, Pens, Pennadeln, Lanzetten, Blutzuckerteststreifen usw…
Kann es nur empfehlen!!!
-










Hallo hexle,
ich finde die Update-Empfehlungen von Dexcom auch etwas unbefriedigend.
Allerdings steht auf der Kompatibilitäts-Seite auch:
Zitat: “Sie können diese App auf jedem Betriebssystem verwenden, das die Mindestanforderungen erfüllt. Dexcom empfiehlt jedoch …”
Eine “offizielle Stelle” bei Dexcom ist mir nicht bekannt, vom generellen Kundenservice mal abgesehen.
Bei ernsthaften, tatsächlichen Funktionsstörungen gäbe es noch die Möglichkeit, eine Meldung beim BfArM zu eröffnen.
Beste Grüße
PS Ich wollte noch ergänzen: Eine aktuelle ernsthafte Funktionsstörung sehe ich hier nicht gegeben.
Sicherheits-Updates der Betriebssysteme haben immer absolute Priorität. Dexcom und Abbott sind definitv sehr langsam mit den Tests und Freigaben. Beim G7 hat Dexcom etwas an Geschwindigkeit gewonnen, aber für G6 ist noch nicht einmal Android 16 getestet, das seit einem Jahr verfügbar ist. An Medizinprodukt-Freigaben liegt das nicht und besonders seriös und professionell ist es auch nicht. Neue Smartphones kann man nur mit aktueller OS-Version kaufen und wenn die nicht freigegeben ist, kann man theoretisch gar kein Smartphone sicher für Sensor oder AID-System verwenden. So war z. B. iOS 26 lange Zeit nicht auf den Listen, aber iPhones nur mit iOS 26 erhältlich. Die Listen verlieren damit zeitweise ihren eigentlichen Nutzen. Intervenieren können Anwender/Kunden mit Beschwerden bei den Hotlines.
@ole-t1: Danke Ole für deine Rückmeldung.
@schorschlinger: Danke für deine Rückmeldung. Beschwerden bringen einen da leider auch nicht weiter….