- Behandlung
Insulin? Glukagon-Test!
3 Minuten

Spritzen oder nicht spritzen? Ein Glukagon-Test kann die Entscheidung für den Einsatz von Insulin erleichtern, weiß unser Kolumnist Hans Lauber zu berichten.
Bei Typ-1-Diabetes ist die Sache klar: Weil die Bauchspeicheldrüse praktisch kein Insulin mehr produziert, muss das Hormon regelmäßig gespritzt werden, um zu überleben. Die Entwicklung des künstlichen Insulins durch die Mediziner Grant Banting und Charles Best im Jahr 1921 war somit eine der größten pharmakologischen Leistungen – und hat seitdem Millionen Menschen gerettet.
Beim Typ-2-Diabetes ist die Sache differenzierter: Denn da verringert sich oft langsam die Leistung der Bauchspeicheldrüse. Das habe ich neulich bei mir erlebt, wo Ende November 2021 meine Blutzuckerwerte plötzlich explodierten, weil wohl eine Entzündung im Körper wütete, welche die Hormonproduktion beeinträchtigte. Da musste ich Insulin spritzen, worüber ich auch ausführlich geschrieben habe: Plötzlich braucht´s Insulin.
Das war offensichtlich aber nur temporär, denn in den folgenden Wochen besserten sich meine Werte, weshalb ich immer weniger spritzen musste. Um aber nun herauszufinden, wie stark denn meine eigene Hormonproduktion noch ist, machte ich Mitte Februar in der Diabetes-Schwerpunktpraxis von Dr. Meinolf Behrens in Minden einen Glukagon-Test, für den ich nüchtern sein musste, und es wird zuerst der Blutzucker bestimmt.
Dann wird eine „Venenverweilkanüle“ im Unterarm angelegt, über die eine erste Blutprobe entnommen wird. Anschließend wird über den venösen Zugang das Glukagon (1 mg in 10 ml physiologischer NaCl-Lösung) langsam appliziert. Das Hormon ist der Gegenspieler zum blutzuckersenkenden Insulin, und es bewirkt ein Ansteigen des Blutzuckers. Nach sechs Minuten wird über den Zugang die zweite Blutprobe entnommen – und die Verweilkanüle kann wieder entfernt werden, sodass der ganze Test rund 15 Minuten dauert.
In einem Labor werden dann die beiden Proben ausgewertet – und es wird das C-Peptid bestimmt, ein Nebenprodukt der Insulinbildung. Dieses Peptid erlaubt Rückschlüsse über die eigentliche Insulinproduktion. Wichtig ist nun der Anstieg des C-Peptids nach der Stimulation – und der fiel bei mir erfreulich aus: Der Wert kletterte von 1,25 µg/l nach sechs Minuten um 1,5 µg/l auf 2,75 µg/l, was etwas weniger als die Norm ist, aber signalisiert, dass ich immer noch über einige funktionsfähige Betazellen verfüge.
Was bedeutet das nun für mein Handeln? Ich habe noch eigenes Insulin, aber es ist so rar, dass ich sorgfältig damit umgehen muss. Das heißt, ich vermeide weitgehend schnelle Kohlenhydrate, die den Blutzuckerspiegel in die Höhe treiben, also Weißbrot, durchgekochte Nudeln, Reis und vor allem gesüßte Getränke. Regelmäßig verzehre auch den eingeweichten Samen der blutzuckerbalancierenden Heilpflanze Bockshornklee, die auch in meinem Diabetes Garten im Frankfurter Krankenhaus Sachsenhausen wächst. Auch bewege ich mich regelmäßig, denn straffes Gehen von mindestens einer Stunde wirkt fast so gut wie Insulin, auf das ich aber nicht ganz verzichten will.
Insulin-Impulse nenne ich das gezielte Spritzen von schnell wirkendem Insulin, bei mir Lispro von Sanofi. Es sind in der Regel zwei, drei oder vier Einheiten, je nachdem wie hoch mein Blutzucker ist – und wie sich der Trend gestaltet. Den „Trend“ zeigt ziemlich zuverlässig ein Pfeil auf dem Messgerät „FreestyleLibre3“ an, mit dem ich seit Wochen meinen Blutzucker kontrolliere (etwa „gleichbleibend“ auf dem Foto). In der Regel spritze ich einmal am Tag das Hormon, vor allem morgens und am späten Nachmittag vor dem Abendessen, wenn steile Anstiege drohen.
Verschwindend geringe Mengen sind das im Vergleich zu einer herkömmlichen Insulin-Therapie, aber auch so schone ich offensichtlich meine Bauchspeicheldrüse, was Dr. Behrens als „Betazell-Protektion“ bezeichnet. Erfreulich: Durch das regelmäßige taffe Gehen vor dem Schlafengehen gelingt es mir, die nächtliche Blutzuckerkurve in schickliche Bahnen zu lenken, so dass ich derzeit auf das Spritzen von basalem Insulin verzichten kann. Lohn der Kombinationstherapie aus klugem Essen, flottem Laufen und gezieltem Spritzen: Der Langzeitwert HbA1c lag am 6. Februar 2022 bei beruhigenden 6,5 Prozent – so tief wie seit Jahren nicht mehr.
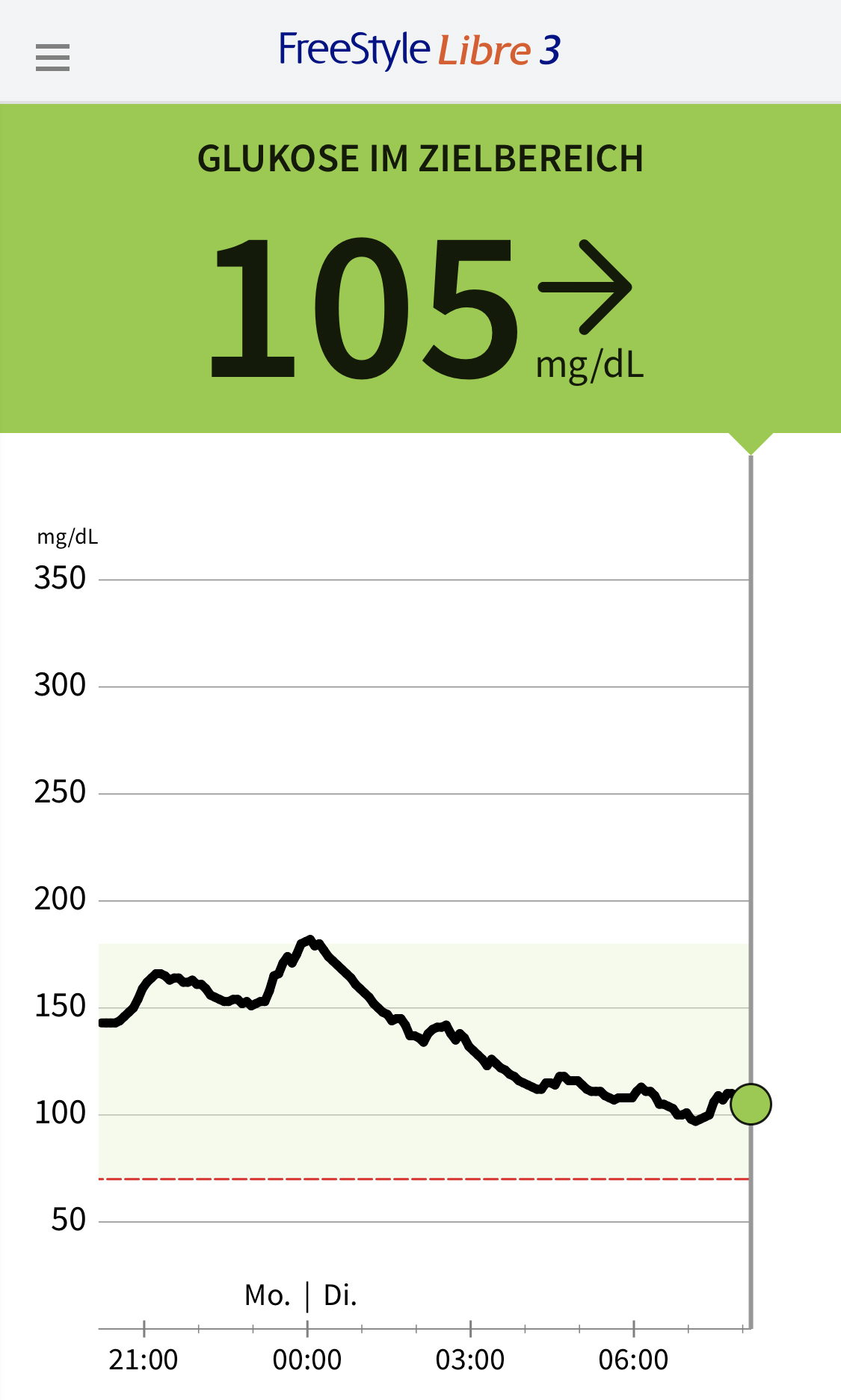 So muss sie sein: Perfekte nächtliche Blutzuckerkurve.
So muss sie sein: Perfekte nächtliche Blutzuckerkurve.
Überschaubare Kosten fallen für den Glukagon-Test an, was bei entsprechender Indikation von den Kassen übernommen wird. Zur Verwunderung von Dr. Behrens ist dieser Test aber ein wenig aus der Mode gekommen, wird kaum mehr angewandt, weshalb das Procedere auch nicht hundertprozentig genormt ist.
Dr. med. Meinolf Behrens ist jedenfalls überzeugt, dass der Glukagon-Test ein wichtiger Baustein ist, um die bei Diabetes so essentielle Frage zu entscheiden: Insulin spritzen oder nicht. Seine Forderung: „Der Test sollte häufiger eingesetzt werden“.
von Hans Lauber
E-Mail: aktiv@lauber-methode.de
Internet: www.lauber-methode.de
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Eltern und Kind
Wintersport für Kinder mit Diabetes: Schnee, Sport und Insulintherapie – das geht!

3 Minuten
- Aktuelles
Rückblick auf das Jahr 2025: Das Hilfsprojekt „Insulin zum Leben“ braucht weiter Unterstützung!

4 Minuten
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
bloodychaos postete ein Update vor 2 Tagen, 9 Stunden
Hey, brauche Eure Hilfe. Habe den G7 genutzt. Als der über mehrere Monate (Frühjahr/Sommer 2025) massive Probleme (teils Abweichungen von 150 mg/dL, Messfaden schaute oben heraus) machte bin ich zum G6 zurückgegangen. Dessen Produktion wird nun eingestellt. Ich habe solche Panik, wieder den G7 zu nutzen. Habe absolut kein Vertrauen mehr in diesen Sensor. Aber mit meiner TSlim ist nur Dexcom kompatibel. Ich weiß nicht was ich machen soll, ich habe solche Angst.
-
loredana postete ein Update vor 4 Tagen, 6 Stunden
Die Registrierung mit dem Geburtsjahr war echt sportlich. Wollte es schon fast wieder abbrechen.
-









Mit “meinem” Omnipod 5 wird der Dexcom G7 Ende 2026 voraussichtlich der einzige verfügbare Sensor sein.
So richtig begeistert über die Einstellung des G6 bin ich auch nicht, auch wenn es absehbar war.
Ich habe einfach die Hoffnung, dass die Qualitätsprobleme beim G7 bis dahin ausgestanden sind.
Ich warte das Thema noch einige Monate ab.
Wenn ich Ende 2026 feststelle, dass die Kombination aus meiner Pumpe und dem CGM für mich nicht funktioniert, bin mir sicher, dass meine Diabetes-Ärztin und ich eine gute Lösung für mich finden.
Hier habe ich aufgeschnappt, dass für die t:slim wohl eine Anbindung des Libre 3 in der Mache ist:
https://insulinclub.de/index.php?thread/36852-t-slim-mit-libre-3-wann/
Leider steht keine überprüfbare Quelle dabei. 🤷♂️
Ein weiterer mir wichtiger Gedanke:
Angst und Panik sind in diesem Zusammenhang vermutlich keine hilfreichen Ratgeber. Hoffentlich schaffst Du es, dem Thema etwas gelassener zu begegnen.
(Das sagt der Richtige: Ich habe in meinem letzten DiaDoc-Termin auch die Hausaufgabe bekommen, mal zu schauen, was mir gut tut.)
@ole-t1: Hey Ole, ganz lieben Dank für Deine Nachricht. Die Produktion des G6 endet laut einem Artikel auf dieser Seite ja zum 1. Juli 2026. Wann der Libre3 mit der TSlim kompatibel sein wird weiß man ja noch nicht. An sich gefällt mir Dexcom auch besser als Libre und die erste Zeit lief der G7 ja auch super bei mir. Ich kann mir schwer vorstellen, dass der G7 von heute auf Morgen nicht mehr bei mir funktioniert? Es gab ja auch das Gerücht das Dexcom eine zeitlang Produktionsprobleme hatte, dass wäre ja eine Erklärung, aber da geht Dexcom natürlich auch nicht mit hausieren.
@bloodychaos: Moin, ich benutze den G 7 seit Dezember 2022 (vorher G 6). Seit Dezember 2024 in Kombination mit der t:slim X 2 Ja, es hat immer mal wieder einen Sensor gegeben, der nicht richtig funktioniert hat . Dann wurde ein neuer gesetzt, der Vorfall an Dexcom gemeldet und es gab dann wenige Tage später einen neuen Sensor.
Wie ole-t1 schon geschrieben hat, erst einmal die Ruhe bewahren und nicht in Panik verfallen. Alle auf dem Markt erhältlichen Sensoren haben Schwankungen in der Genauigkeit ihrer Angaben. Wichtig ist daher zu beurteilen, ob das, was der Sensor anzeigt, überhaupt sein kann.
Zum Beispiel durch blutiges Nachmessen (dabei bitte dran denken, dass der Gewebezucker, den die Sensoren messen, rd. 20-30 Minuten hinter dem Blutzucker hinterher hinkt).