- Aus der Community
Mit Typ-1-Diabetes ins Krankenhaus
5 Minuten
Den nachhaltigsten Eindruck hat ein Aufenthalt Anfang 1982 bei mir hinterlassen.
Ich lerne fleißig und bereite mich auf die Abschlussprüfung meiner Ausbildung vor. In 4 Tagen muss ich dafür für 4 Monate meinen Wohnort in Richtung einer kleinen Stadt in der Eifel verlassen. Aber es kommt anders…
Entzündeter Blinddarm zur Unizeit
Mit starken Bauchschmerzen und Übelkeit beginnt der Tag. Da ich mich auch häufiger übergeben muss, fahren mich meine Eltern in die Notaufnahme des Krankenhauses, in dem ich seit Jahren in der Stoffwechselambulanz betreut werde. In der Notaufnahme gebe ich als Allererstes zu Protokoll: „Ich bin Typ-1-Diabetikerin.“
Nach einigen Untersuchungen ist klar, es ist der Blinddarm, und ich werde Patientin in der Chirurgie. Auch dort weise ich mehrfach darauf hin, dass ich Typ-1-Diabetes habe. Merkwürdig ist allerdings, dass das keine Reaktionen bei den Ärzten und den Krankenschwestern hervorruft. Eigenständiges Diabetes-Management einschließlich selbständiger Insulingabe während eines Krankenhausaufenthaltes ist noch nicht üblich.
Die Blinddarm-OP wird für den folgenden Morgen geplant, aber auch das kommt anders. Wegen zunehmender Schmerzen werde ich noch in der Nacht als absoluter Notfall in den OP geschoben. Nach der OP erklärt mir der Chirurg, der Blinddarm sei gerade noch rechtzeitig entfernt worden. So weit, so gut.

Zwei Tage nach der OP bekomme ich Fieber und muss mich ständig übergeben. Es hört auch nicht auf, als ich nichts mehr im Magen habe. Heute weiß ich: Das war eine Ketoazidose. Denn in der Chirurgie hielt man es nicht für notwendig, meinen Blutzucker zu überwachen, geschweige denn, mir Insulin zu geben. Und Selbstmanagement war noch nicht üblich und auch nicht erwünscht.
Glücklicherweise alarmiert meine Mutter den mich behandelnden Diabetologen der Stoffwechselambulanz, der dann offensichtlich ein kollegiales Gespräch mit seinem chirurgischen Kollegen führt. Trotzdem folgt auf eine Woche Chirurgie noch eine Woche in der Inneren, um die Diabetestherapie wieder in ruhige Bahnen zu bringen.
Das bedeutet für mich, erst 14 Tage später zum Abschlusslehrgang, in den folgenden 14 Tagen den Lehrstoff von 4 Wochen in den Kopf reinkriegen, damit ich die Abschlussprüfung bestehe. Ich bestehe sie, aber die angestrebte Note verpasse ich knapp.
Einige Zeit später bekomme ich zufällig den Arztbrief der Chirurgie an die Innere zu lesen. Dort steht tatsächlich, die Probleme nach der OP seien von mir verschuldet, weil ich Schokolade gegessen hätte. Das hat mich wirklich schockiert.
Diesmal geplant ins Krankhaus
Der nächste stationäre Krankenhausaufenthalt ist glücklicherweise erst 20 Jahre später erforderlich. Diesmal ist es kein Notfall, nur eine geplante gynäkologische Operation. Der einweisende niedergelassene Gynäkologe empfiehlt mir ein anderes Krankenhaus.
2002 und in diesem Krankenhaus ist das Zusammenspiel zwischen Ärzten und Patienten deutlich anders. Eine halbwegs stabile Stoffwechsellage während der OP und des anschließenden Aufenthaltes wird als wichtig erachtet. Ich werde in die OP-Planung insbesondere wegen der Medikation mit einbezogen. Außerdem bin ich selbstbewusster und gehe auch entsprechend mit meinem Diabetes um. Technisches Gerät, wie beispielsweise eine Insulinpumpe, spielt keine Rolle, noch therapiere ich mit ICT.
Im Vorfeld der OP arbeite ich mit meinem Diabetologen einen Therapieplan aus. Diesen erläutere ich mit dem Operateur und dem Anästhesisten in den Vorgesprächen und händige ihn beiden aus. Wir vereinbaren, dass ich am OP-Tag als Erste in den OP „darf“. Dadurch soll der Zeitraum mit der reduzierten Insulindosis nicht zu lange sein. Für die Zeit der OP-Vorbereitung und der Narkose gebe ich die Verantwortung an das OP-Team ab. Dieses wird darüber wachen, dass der Blutzucker in einem bestimmten Rahmen bleibt und notfalls mit Glukose oder Insulin gegensteuern. Sobald ich wieder wach sein werde, darf ich entscheiden, was auf der Grundlage der Blutzuckerwerte geschehen soll, und, wenn mir das möglich ist, selbst Insulin injizieren.
Diesmal funktioniert es prima. Alle halten sich an die Absprachen. Als ich aus der Narkose aufwache, reicht mir eine Krankenschwester mein Blutzuckermessgerät und die Teststreifen. Und die notwendige Insulinkorrektur gebe ich mir bereits selbst. Für den restlichen Aufenthalt manage ich meinen Diabetes selbstständig, nur die von mir getesteten Blutzuckerwerte werden täglich für die Patientenakte erfragt.
Jetzt auch noch das Knie
Die nächste OP steht leider schon ein Jahr später an. Anhaltende Knieprobleme enden in der Diagnose, dass die Kniescheibe wohl ein Problem hat. Ich erhalte wieder die Empfehlung für dasselbe Krankenhaus wie im vergangenen Jahr. Und auch den Therapieplan erarbeite ich vorher wieder mit meinem Diabetologen.
Glücklicherweise ist für die geplante Arthroskopie keine Vollnarkose erforderlich, sondern nur eine Spinalanästhesie. Da ich also während des Eingriffs wach bleibe, verabreden Operateur und ich, dass die beim Eingriff anwesende Krankenschwester in kurzen Abständen meinen Blutzucker kontrollieren wird und ich dann entscheide, ob ich Insulin benötige oder ggf. Glukose.
Wieder darf ich morgens als Erste in den OP. Operation selbst und Diabetesmanagement laufen wirklich prima.
Kleine Bemerkung am Rande: Das eigene Knie von innen zu sehen, ist total spannend.
15 Jahre später Diabetesfachklinik
Diese guten Erfahrungen lassen mich den nächsten Krankenhausaufenthalt entspannter angehen.
Anhaltender Stress im privaten und beruflichen Bereich haben Auswirkungen auf meinen Diabetes. Außerdem habe ich grundsätzlichen Schulungsbedarf.
Im Februar 2018 bekomme ich von meinem Diabetologen eine Einweisung für einen stationären Aufenthalt in einer Diabetesfachklink.
Das Diabetesmanagement liegt, nach Absprache mit den mich dort behandelnden Ärzten, in meiner Hand. Ich „muss“ nur zu bestimmten Zeitpunkten einen blutigen Blutzuckerwert bestimmen lassen, ansonsten reichen die Daten meines rtCGM-Systems. Seit 2014 nutze ich eine Insulinpumpe und ein rtCGM.
Natürlich stehen die klassischen Basalratentests und das Testen von Korrektur- und KE-Faktor auf dem „Stundenplan“. Daneben etliche Schulungen, unter anderem zu Ernährung, Sport und Ablegen der Pumpe, die sogar mir alter Häsin etliche neue Erkenntnisse bringen. Aber dafür bin ich auch hier.
Was mich positiv überrascht: Die Basalratentests darf ich mit dem rtCGM machen. Das ist besonders für den nächtlichen Zeitraum nervensparend. Die Daten des CGM landen seit September 2017 in einer Datenbank (mLab), die Visualisierung erfolgt über Nightscout.
Für die Basalratentests nutze ich die Darstellung der alle 5 Minuten gemessenen Gewebszuckerwerte als gepunktete Linie.
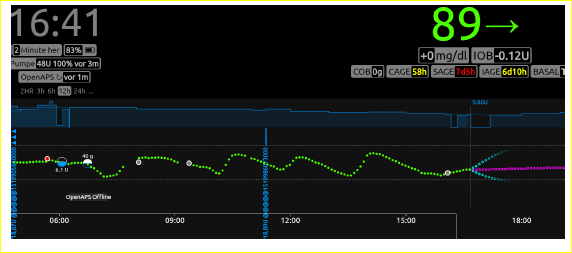
Die Basalrate wird optimiert. In der Summe wird sie um 0,57E erhöht und in den Zeitsegmenten leicht verschoben. Es ist wirklich Feintuning.
Ansonsten erhalte ich deutliche Worte, meine eigenen Ansprüche runterzuschrauben. Hinsichtlich der Therapieziele, insbesondere HbA1c-Wert, Definition des Zielbereichs und Zeit im Zielbereich, soll ich mir ernsthaft Gedanken machen, ob ich mich 24 Stunden intensiv mit dem Diabetes beschäftigen will, um optimale Ergebnisse zu haben, nämlich HbA1c deutlich unter 6,0%, Zielbereich zwischen 70 und 160 mg/dl (3,9 und 8,9 mmol/l) und Zielblutzucker von 100 mg/dl (5,6 mmol/l). Oder ob ich mit weniger Aufwand gute Ergebnisse erzielen möchte.
Denn konstant HbA1c-Werte unter 6,5% zu haben, sei völlig in Ordnung und ausreichend, um Spätschäden zu verhindern.
Auch soll ich mir mal selber auf die Schulter klopfen. Nach 47 Jahren Diabetes sind keine Spätschäden festzustellen.
Mit diesen mahnenden Worten verlasse ich nach 10 Tagen die Fachklinik wieder Richtung Heimat.
Fazit:
Diese Erfahrungen mit Krankenhausaufenthalten haben mich gelehrt, soweit wie möglich nichts dem Zufall zu überlassen und die Therapie meines Diabetes in der Hand zu behalten. Natürlich ist man nicht davor gefeit, unverhofft einer stationären Behandlung zu bedürfen. Und nicht in der Lage zu sein, das Diabetesmanagement alleine zu erledigen. Dafür habe ich mittlerweile schriftlich vorgesorgt. Und das Schreiben dieses Artikels hat mich angeregt, ein kleines Notfallpäckchen für alle Fälle griffbereit zu haben.
Mit Hilfe des DDG-Zertifikats „Klinik für Diabetespatienten geeignet“ ist es inzwischen leichter herauszufinden, welche Kliniken eine gute Diabetes-Versorgung gewährleisten.
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aus der Community
3 Minuten
- Aktuelles

2 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 1 Tag, 23 Stunden
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 4 Tagen, 22 Stunden
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 5 Tagen, 14 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇












