- Behandlung
Neue Waffe gegen Diabetes
2 Minuten
Forschende der ETH Zürich haben mit dem bislang einfachsten Ansatz aus menschlichen Nierenzellen künstliche Betazellen hergestellt. Diese sind wie das natürliche Vorbild sowohl Zuckersensoren als auch Insulinproduzenten.
Mit einem verhältnismäßig einfachen Ingenieuransatz haben Forscherinnen und Forscher um ETH-Professor Martin Fussenegger am Departement Biosysteme in Basel künstliche Betazellen hergestellt. Diese können alles, was natürliche Beta-Zellen auf der Bauchspeicheldrüse leisten: Sie messen die Glukosekonzentration im Blut und sie bilden genügend Insulin, um den Blutzuckerspiegel wirkungsvoll zu senken. Ihre Entwicklung präsentierten die ETH-Forscher in der neusten Ausgabe der Fachzeitschrift “Science”.
Bisherige Ansätze beruhten auf Stammzellen, die die Wissenschaftler zu Betazellen ausreifen liessen, entweder durch Zugabe von Wachstumsfaktoren oder durch den Einbau von komplexen genetischen Netzwerken.
Für ihren neuen Ansatz verwendeten die ETH-Forschenden eine Zelllinie, die auf menschlichen Nierenzellen beruht, sogenannte HEK-Zellen. Die Forscher nutzten die natürlichen Glukose-Transportproteine und Kalium-Kanäle in der Membran der HEK-Zellen. Diese erweiterten sie um einen spannungsabhängigen Kalziumkanal sowie um Gene zur Produktion von Insulin und GLP1, einem Hormon, das ebenfalls an der Regulierung des Blutzuckerspiegels beteiligt ist.
Spannungsumkehr bewirkt Insulinproduktion
In den künstlichen Beta-Zellen befördert das natürliche Glukose-Transportprotein der HEK-Zellen Glukose aus dem Blut ins Zellinnere. Sobald der Blutzuckerspiegel eine gewisse Schwelle überschreitet, schließen sich die Kalium-Kanäle. Dadurch kippt die Spannungsverteilung an der Membran, die Kalzium-Kanäle öffnen sich und das einströmende Kalzium löst eine in die HEK-Zellen eingebaute Signalkaskade aus an deren Ende die Produktion und Ausschüttung von Insulin beziehungsweise GLP1 stehen.
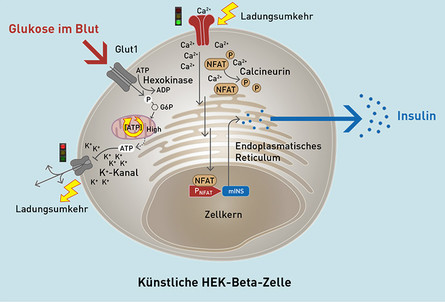
So funktioniert schematisch die von den Forschern der ETH Zürich entwickelte künstliche Betazelle.
Die Wissenschaftler testeten die künstlichen Betazellen vorerst in Mäusen. Dabei entpuppten sich die Zellen als äußerst leistungsfähig: “Sie funktionierten besser und länger als alle bisher weltweit erreichten Lösungen”, betont Fussenegger. In diabetischen Mäusen implantiert, produzierten die modifizierten HEK-Zellen während drei Wochen zuverlässig und in ausreichenden Mengen die Blutzuckerspiegel regulierenden Botenstoffe.
Hilfreiche Modellierung, passgenau für alle Diabetiker
Für die Entwicklung der künstlichen Zellen war den Forschern ein Computermodell hilfreich, das Forschende um Jörg Stelling, ein weiterer Professor des Departements Biosysteme der ETH Zürich, erstellten. Das Modell ermöglicht Prognosen des Zellverhaltens, die sich experimentell überprüfen lassen. “Die Daten aus den Experimenten und die mit den Modellen errechneten waren fast deckungsgleich”, sagt Fussenegger.
Er und seine Gruppe beschäftigen sich schon seit längerem mit biotechnologischen Lösungen zur Therapie von Diabetes. Vor mehreren Monaten präsentierten sie Betazellen, die sie aus Fettstammzellen einer Person heranzüchteten. Diese Technik ist allerdings teuer, da die Betazellen für jeden Patienten individuell hergestellt werden müssen. Die neue Lösung wäre günstiger, da dieses System für alle Diabetiker passt.
Langer Weg zur Marktreife
Wann die künstlichen Betazellen auf den Markt kommen, ist allerdings ungewiss. Sie müssen erst verschiedene klinische Tests durchIaufen, ehe sie im Menschen verwendet werden könnten. Solche Tests sind aufwendig und dauern oft mehrere Jahre. “Meistern unsere Zellen alle Hürden, könnte sie in 10 Jahren auf den Markt kommen”, schätzt der ETH-Professor.
Im Jahr 2040 werden gemäß Schätzungen der International Diabetes Federation über 640 Millionen Menschen weltweit an Diabetes erkrankt sein. In der Schweiz sind heute eine halbe Million Menschen betroffen. 40.000 davon leiden an Typ-1-Diabetes, der Form also, bei der das körpereigene Immunsystem die insulinproduzierenden Betazellen der Bauchspeicheldrüse restlos zerstört.
Quelle: Eidgenössische Technische Hochschule Zürich (ETH Zürich)
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aktuelles

4 Minuten
- Behandlung

17 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 12 Stunden, 41 Minuten
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 3 Tagen, 11 Stunden
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 4 Tagen, 3 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇












