- Behandlung
Wie steht es um die Haut? Was der CGM-Verlauf verrät
5 Minuten

Bei Kindern und Jugendlichen mit Typ-1-Diabetes gelangt das Insulin über die Haut in den Körper – und wirkt schon an der Hautstelle, in die es abgegeben wird. Was passiert, wenn für die Insulingabe immer wieder dieselben Hautstellen verwendet werden? Und wie können Probleme vermieden werden? Praktische Tipps von Dr. Torben Biester.
Die Haut ist unser größtes Organ.Beim Diabetes spielt sie nochmals mehr eine ganz besondere Rolle: Wenn eine Unterzuckerung droht, können Eltern einen niedrigen Wert ihres Kindes häufig an einer Blassfärbung oder an kaltem Schweiß erkennen.
Diabetes-Technologie geht unter die Haut
Aktuell haben mehr als 80 % aller Kinder und Jugendlichen mit Diabetes in Deutschland einen Glukosesensor, über 60 % haben eine Insulinpumpe. Beide Geräte haben einen Teil, der per Pflaster auf die Haut geklebt wird. Beide Geräte haben einen Teil, der die Haut durchdringt (Infusionsset oder Sensorelektrode). Die Belastung der Haut durch das Pflaster und die “Verletzung” der Haut durch den Sensor und das Infusionsset bedürfen einer verlässlichen Hautpflege – darüber wurde auch im Diabetes-Eltern-Journal schon oft berichtet (z.B. in DEJ 1/2020).
Auch für die Diabetesbehandlung ist die Haut das Organ: In die Haut geben sich alle Menschen mit Typ-1-Diabetes ihr Insulin, von dort aus wird das Insulin ins Blut aufgenommen.
Um zu verstehen, wie wichtig die Haut ist, mag ich den Vergleich mit Autoreifen sehr gerne: Man kann das größte, modernste und stärkste Auto haben, aber wenn die Reifen nicht mehr gut greifen, kann man die Leistung des Autos weder beim Beschleunigen noch beim Bremsen auf die Straße bringen. Genauso verhält es sich mit der Insulintherapie: Das beste und schnellste Insulin oder das modernste teilautomatische Pumpensystem kann seine Leistung nicht voll entfalten, wenn die Hautstelle keine guten Bedingungen bietet.
Wichtig: gute Bedingungen für die Insulin-Applikation
Hautstellen, an denen sich schon Verdichtungen oder Verdickungen des Unterhautfettgewebes gebildet haben, eignen sich nicht für weitere Insulingaben. Dass sich solche Stellen bilden, ist allerdings zu erwarten: Die Haut ist ursprünglich nicht für die Aufnahme von Insulin vorgesehen, und Insulin ist ein Hormon, das den Aufbau von Gewebe fördert. Und wenn Insulin immer wieder in dieselbe Stelle gespritzt wird, fördert dies den Aufbau von Gewebe eben an der Stelle des Insulineintritts.
Es kommt zu einer Vergrößerung und Vermehrung der Fettzellen; die Haut wird dadurch an dieser Stelle dicker und dichter – und somit muss das Insulin einen längeren Weg zurücklegen und hat es schwerer, ins Blut zu gelangen.
Das bedeutet auch: Je länger ein Pumpenkatheter an derselben Stelle liegt, desto größer wird dieser Effekt. Studien mit Kathetern, die länger als drei Tage in der Haut liegen, haben gezeigt, dass der Widerstand im Gewebe, also die Kraft, die eine Pumpe für die Insulinabgabe braucht, stetig größer wird. Ab dem dritten Tag steigen die Blutzuckerwerte an, auch wenn der Katheter von der Haut noch “vertragen” wird.
Aber auch für die Pen-Therapie gilt, dass unbedingt stetig die Stellen gewechselt werden müssen, da auch Injektionen immer wieder in dieselben Stellen zu diesen Verdickungen führen.
Verzögerte Insulinwirkung durch verdickte Stellen
Das Problem, dass durch diese verdickten Stellen (Lipom, Lipohypertrophien, Spritzstellen sind Begriffe, die hierfür oft verwendet werden) entsteht, ist, dass die Insulinwirkung zumeist deutlich verzögert, auf jeden Fall aber nicht gut planbar ist.
Eltern beschreiben es in der Sprechstunden oft so: “Wir korrigieren mehrmals und nichts passiert; erst mehrere Stunden später gehen die Werte dann aber plötzlich ganz schnell runter.” Solche Effekte haben nichts mit der Dauer der Insulinwirkung, sondern mit der Insulinaufnahme in der Haut zu tun.
Regelmäßig kontrollieren
Dass solche Stellen immer wieder einmal entstehen, ist im Laufe der Routine zu Hause nicht überraschend oder schlimm. Ebenso wenig, dass es im Alltag nicht auffällt. Daher ist die Kontrolle der Insulinstellen durch die Diabetesteams so wichtig. Bei diesen Kontrollen werden nicht nur ganz eindeutige Stellen, die sich als dicke Beulen zeigen, erkannt. Manche Stellen sind nur Verhärtungen oder kleine Knubbel unter der Haut; sie können durch Betasten und Bestreichen entdeckt werden.
Sind solche Stellen mit überschüssigem Hautgewebe erst entstanden, dürfen sie für die Insulinapplikation nicht mehr benutzt werden – nur so können sie sich zurückbilden. Weder Cremes noch Massagen noch andere Hilfsmittel oder Methoden helfen; die Rückbildung braucht einfach Zeit.
Gerade für kleine Kinder, die Lieblingsstellen haben, ist ein Wechsel zu anderen Stellen schwer. Am besten ist es daher, von Anfang an viele Bereiche zu nutzen. Aber wenn sich Lipome gebildet haben, dürfen diese nicht weiter verwendet werden. Hier müssen die Eltern die Entscheidung treffen, dass andere Stellen genommen werden, auch wenn ein Kind dies zunächst nicht möchte. Wichtig ist hier jedoch, durch den Wechsel eine stabile und sichere Insulinwirkung zu gewährleisten.
Welche Hautstellen kommen für die Insulingabe in Frage?
Neben den “klassischen Stellen” unterhalb des Bauchnabels, an den Oberschenkeln oder am Po gibt es viele weitere Stellen, die sich gut eignen. Auch oberhalb des Bauchnabels ist bei den meisten Kinder genügend Unterhautfettgewebe vorhanden, um einen Katheter zu legen. Dasselbe gilt für die Hüften oberhalb des Beckenkammes (die Stelle, die bei uns Erwachsenen später “Hüftspeck” heißt). Aber auch die Rückseite des Oberarmes kann man nicht nur für das Spritzen mit dem Pen, sondern auch für Pumpenkatheter mit langem Schlauch gut verwenden. Wenn Stahlkatheter, die nicht abknicken können und daher besonders sicher sind, schmerzen oder unbequem sind, kann alternativ aus verschiedenen Teflonkathetern gewählt werden.
Erkennen kann man solche Effekte sehr gut, nämlich am Glukoseverlauf. So wie schon beschrieben, kann eine deutlich verzögerte Insulinwirkung mit plötzlichem Absturz und nach mehreren Korrekturen ohne Wirkung darauf hindeuten, dass Lipome zur Insulingabe genutzt wurden.
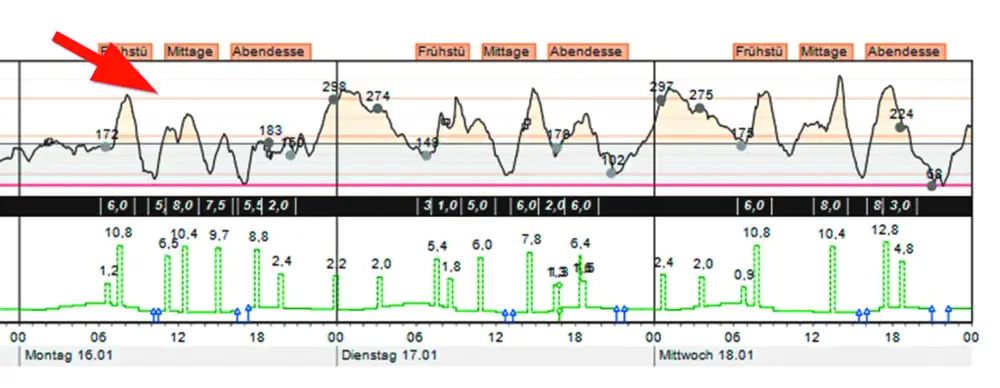
Dies gilt sowohl z. B. bei der “klassischen Pumpentherapie” (Abb. 1: die Korrekturgaben in den Nächten funktionieren einfach nicht). Aber auch bei einer automatischen Insulindosierung (Abb. 2) ist die stabilere Kurve und die bessere Korrekturwirkung zu sehen. Bei einer Spritzentherapie gilt das natürlich ganz genau so.
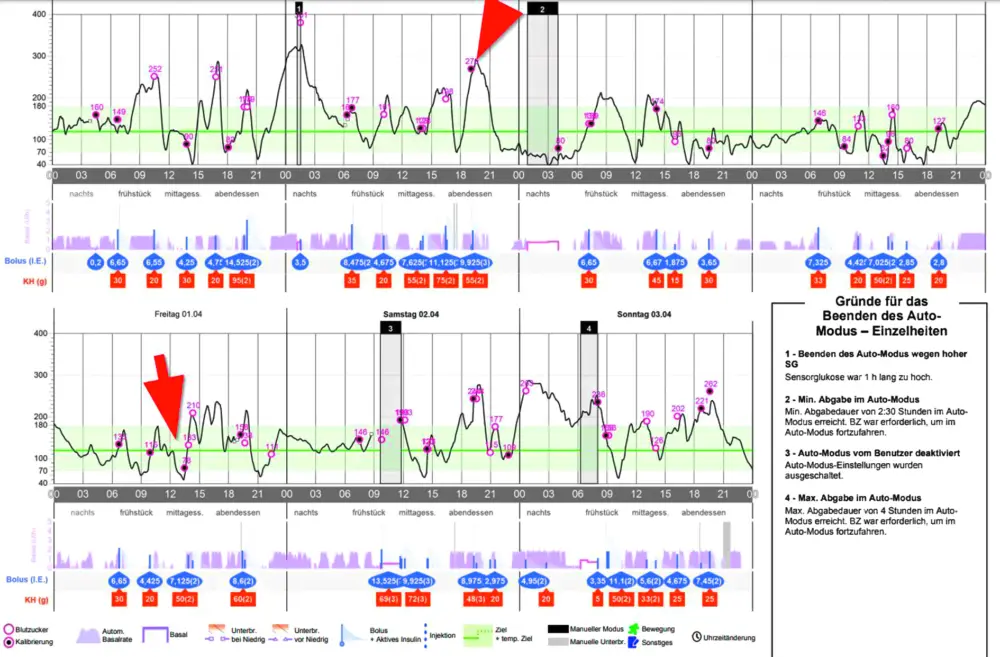
Einfluss der Katheter-Stelle auf die Insulinwirkung
Insbesondere bei Nutzung einer Pumpe kann der Wechsel zwischen Stellen mit guter oder weniger guter Insulinwirkung an mehreren Tagen an ganz unterschiedlichen Verläufen erkennbar sein. Wenn nach langer Nutzung solcher Hautstellen ein Wechsel ansteht, muss mit einer plötzlich viel stärkeren Insulinwirkung gerechnet werden. Wenn z. B. immer dieselbe Dosis eines Basalinsulin immer an dieselbe Stelle am Oberschenkel gespritzt wurde, muss beim Wechsel auf eine andere Stelle die Dosis reduziert werden, da sonst wegen der plötzlich sehr starken Insulinwirkung Unterzuckerungen drohen.
Besser vorsorgen
Lassen Sie Ihr Kind besser keine Lieblingsstellen entwickeln, sondern machen Sie es sich und Ihrem Kind zur Gewohnheit, die Hautstellen für die Insulingabe oft zu wechseln.
Neue Hautareale zu benutzen, löst bei Kindern manchmal Angst aus. Motivieren Sie Ihr Kind deshalb zum Wechsel und loben Sie es, wenn es den Schritt mitgegangen ist.
von PD Dr. med. Torben Biester
Erschienen in: Diabetes-Eltern-Journal, 2022; 13 (2) Seite 12-14
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Soziales und Recht

12 Minuten
- Aktuelles

2 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
stephanie-haack postete ein Update vor 1 Woche
Jetzt schon vormerken: Das nächste virtuelle Community-MeetUp findet am 10. Juni statt. Wir freuen uns drauf! 🙂
Alle Infos hier: https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-juni2026/
-
tako111 postete ein Update vor 1 Woche
Ich habe Ihr Heft 1-2/2026 leider erst jetzt in die Hände bekommen und war über den Bericht auf Seite 14 „Spritzen, aber kein Insulin“ schon verwundert. Zwar nennen Sie einige mögliche Nebenwirkungen der einzelnen Substanzen, jedoch fehlt ein Hinweis auf eine besonders schwerwiegende Komplikation: die Gefahr einer Schädigung des Sehnervs beziehungsweise anderer Augenstrukturen. Nach meinem Kenntnisstand kann diese Nebenwirkung unter Umständen nicht mehr reversibel sein.
Ich würde mir wünschen, dass Sie bei künftigen Berichten auch auf solche Risiken eingehen und diese entsprechend berücksichtigen. Auffällig ist zudem, dass in Ihrem Heft häufig über Menschen mit Diabetes Typ 1 berichtet wird, während der Diabetes Typ 2 deutlich weniger Beachtung findet. Darüber hinaus entsteht der Eindruck, dass die entsprechenden Spritzenmedikamente bei Typ-2-Diabetes oftmals in einem überwiegend positiven Licht dargestellt werden, ja geradezu für den Typ 2 gegenüber beispielsweise Metformin, präferiert werden.
-
katrin-kraatz antwortete vor 1 Woche
Für die Augenproblematik konnte bisher keine Kausalität gezeigt werden. Hier sind weitere Studien zu erwarten, deren Ergebnisse abzuwarten sind. Außerdem ist es ein sehr seltenes Ereignis. Details sind zum Beispiel zu finden im Deutschen Ärzteblatt unter https://www.aerzteblatt.de/themen/augenheilkunde/therapie-mit-glp-1-rezeptor-agonisten-okulaere-komplikationen-sind-selten-aber-visusbedrohend-e345aa92-a4f7-4f40-8146-b2967b577504.
Wir bemühen uns, mit unseren Beiträgen ausgewogen über die Ausgaben des Diabetes-Ankers hinweg alle Menschen mit Diabetes zu informieren – mal mehr über den einen, mal mehr über den anderen Typ und auch weitere Diabetestypen. Medikamente finden ebenfalls über die Ausgaben hinweg ausgewogen ihren Raum im Heft.
-
-
moira postete ein Update vor 2 Wochen, 3 Tagen
Hallo! Ich fahre in den Ferien nach Paris und möchte gerne auf den Eiffelturm steigen. Mein Mann macht sich deshalb große Sorgen, weil die Treppe schon sehr lang ist.
War jemand schon mal dort und hat den einen oder anderen Tipp?









