- Eltern und Kind
Anpassung der KE-/BE-Faktoren
4 Minuten

In der letzten Ausgabe des Diabetes-Eltern-Journals ging es um die Anpassung der Basalrate bei der Insulinpumpentherapie, in dieser Folge unserer Schulungsserie ist die Anpassung der KE-/BE-Faktoren das Thema von Dr. Nicolin Datz.
Der Tagesgesamtbedarf an Insulin ist bei Kindern und Jugendlichen abhängig vom Alter, der Diabetesdauer und vom Körpergewicht. Der Anteil der Basalrate sollte ca. 30 bis 40 Prozent betragen, somit bleibt für den Anteil des Bolusinsulins eine Menge von ca. 60 bis 70 Prozent.
In der Sprechstunde erhält der Arzt diese Informationen durch das Auslesen der Insulinpumpe und kann sich damit schnell einen Überblick über die aktuelle Verteilung machen. Diese Informationen können auch durch jeden Pumpennutzer selbstständig im Pumpenmenü nachgesehen werden.
Der Bedarf an Bolusinsulin kann sich ändern
Die Festlegung der KE-/BE-Faktoren erfolgt durch den Arzt. Durch körperliche Veränderungen (Wachstum, Gewichtszunahme, hormonelle Veränderungen in der Pubertät) kommt es bei Kindern und Jugendlichen mit zunehmendem Alter und Gewicht zu Veränderungen des Insulinbedarfs. Dies führt auch zu einer Veränderung des Bedarfs an Bolusinsulin. Jedes Kind mit Diabetes bzw. die Eltern sollten daher mit der Überprüfung und ggf. auch der Anpassung der KE-/BE-Faktoren vertraut sein, um Veränderungen rechtzeitig zu bemerken und Stoffwechselentgleisungen zu verhindern.
Zur Erinnerung vorweg sei hier noch einmal die tageszeitenabhängige Insulinwirkung erwähnt. Eine grafische Darstellung dazu finden Sie hier:
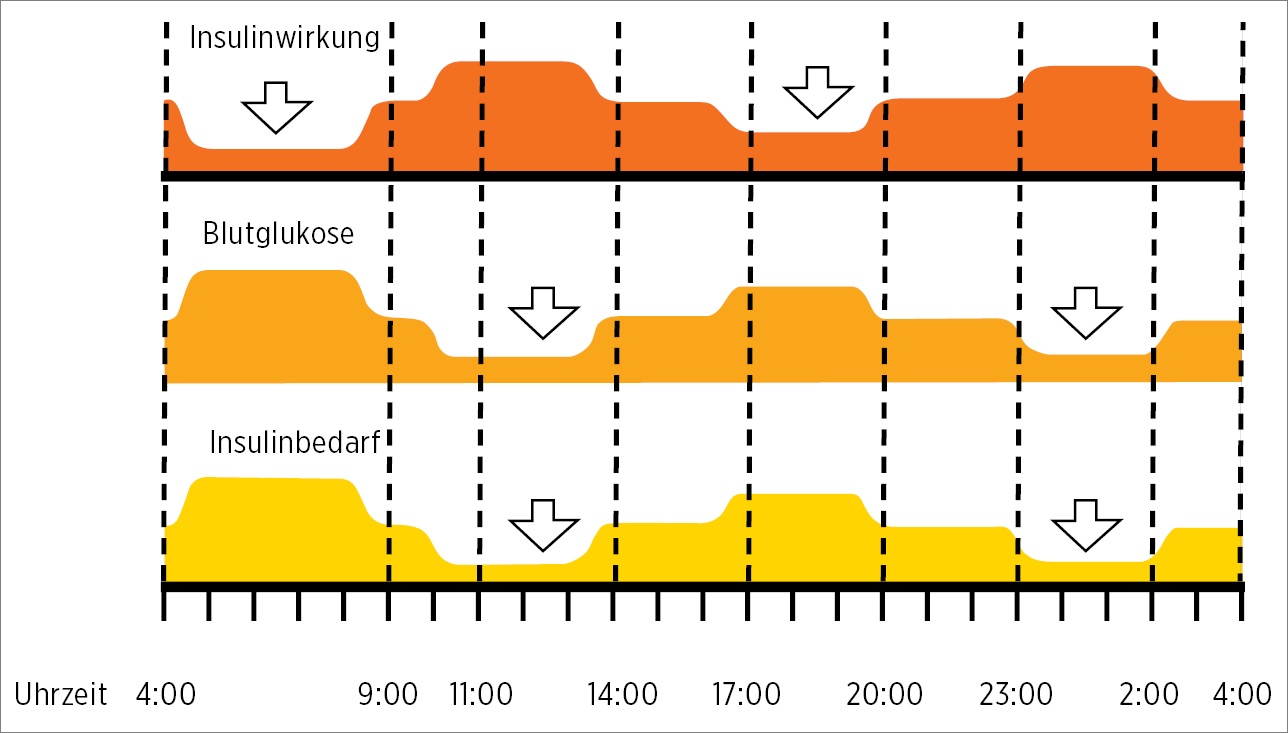 Insulinwirkung in Abhängigkeit von der Tageszeit (Quelle: Diabetes bei Jugendlichen: ein Behandlungs- und Schulungsprogramm, Lange et al. 2017)
Insulinwirkung in Abhängigkeit von der Tageszeit (Quelle: Diabetes bei Jugendlichen: ein Behandlungs- und Schulungsprogramm, Lange et al. 2017)
Die Insulinwirkung ist am Morgen schwach und um die Mittagszeit hoch, sie fällt dann zum Abend hin wieder ab und zeigt in der Nacht eine sehr starke Wirkung. Durch diese Wirkungskurve erklärt sich der sehr hohe Insulinbedarf zum Frühstück, ein niedriger Insulinbedarf mittags, ein etwas höherer Bedarf abends und ein sehr niedriger Bedarf in der Nacht.
Wann und wie sollten die KE-/BE-Faktoren überprüft werden?
Der KE-/BE-Faktor bezeichnet die Menge an Insulin, die pro Aufnahme von 10 g (= 1 KE) bzw. 12 g (= 1 BE) Kohlenhydraten notwendig ist, um den Blutzucker nach der Nahrungsaufnahme wieder in den Zielbereich zu bringen. Dieser Faktor ist in der Pumpe hinterlegt, so dass bei Eingabe der KE-/BE-Menge die Pumpe die abzugebende Insulinmenge berechnet.
Bei folgenden Konstellationen sollte eine Überprüfung der KE-/BE-Faktoren durchgeführt werden:
- regelmäßig zu hohe oder zu niedrige Werte VOR dem Essen
- regelmäßig zu hohe oder zu niedrige Blutzuckerwerte zwei bis drei Stunden NACH dem Essen
Bevor die KE-/BE-Faktoren überprüft werden, sollten folgende Ursachen, die den Blutzucker beeinflussen können, beurteilt werden:
- Erfolgt eine korrekte Einschätzung der KE-/BE-Menge der Mahlzeiten?
- Besteht eine ungewohnte intensive körperliche Betätigung?
- Liegt der Insulinpumpenkatheter richtig?
- Wird das Insulin möglicherweise in ein Lipom injiziert?
Zur Überprüfung sollte eine möglichst „neutrale“ Mahlzeit gewählt werden – also eine Mahlzeit ohne einen erhöhten Anteil an Fetten und Proteinen, da diese die Glukosefreisetzung verzögern.
- Es sollte eine präzise Berechnung der KE-/BE-Menge der Mahlzeit erfolgen, z. B. mit Hilfe einer Waage und einer KE-/BE-Tabelle.
- Es sollte nur das Bolusinsulin (ohne Korrekturinsulin) für die entsprechende Mahlzeit verabreicht werden.
- Die Basalrate läuft wie gewohnt weiter.
- Die Kontrolle des Blutzuckers erfolgt stündlich bis drei Stunden nach der Mahlzeit.
- Es erfolgt der Vergleich des Ausgangswertes mit dem Wert zwei bis drei Stunden nach der Mahlzeit.
Vor dem Test beachten:
- Angestrebter Blutzuckerwert vor dem Essen: 70 bis 130 mg/dl (4 bis 7 mmol/l).
- Keine außergewöhnliche körperliche Aktivität beim Test.
- Keine Hypoglykämie (Unterzuckerung) vor dem Test.
- Hypoglykämie während des Testes sofort entsprechend behandeln.
- Test nicht bei einer fieberhaften Erkrankung durchführen.
Auswertung des Tests:
Der KE-Faktor ist korrekt, wenn
- der Glukosewert zwei bis drei Stunden nach der Mahlzeit annähernd dem Ausgangswert entspricht.
- der Glukosewert nicht mehr als 20 bis 30 mg/dl (1,1 bis 1,7 mmol/l) von dem Wert vor dem Essen abweicht.
Der KE-/BE-Faktor ist zu hoch, wenn
- der Glukosewert zwei bis drei Stunden nach der Mahlzeit deutlich niedriger ist als der Ausgangswert .
- es zu einer Hypoglykämie kommt.
- Der KE-/BE-Faktor ist zu niedrig, wenn
- der Glukosewert zwei bis drei Stunden nach der Mahlzeit deutlich höher ist als der Ausgangswert.
Eine Anpassung der KE-Faktoren sollte in Schritten von 10 bis 20 Prozent erfolgen. Diese Veränderungen können selbstständig vorgenommen werden, bei Unsicherheiten sollte jedoch immer das Diabetesteam informiert und eine Therapieveränderung erst nach Absprache durchgeführt werden.
Wann und wie sollten die Korrekturfaktoren überprüft werden?
Zum Bolusinsulin gehört jedoch nicht nur das Mahlzeiteninsulin, auch das Korrekturinsulin spielt hier eine Rolle. Das Korrekturinsulin ist das Insulin, das benötigt wird, um erhöhte Glukosewerte wieder in den Zielbereich zu bringen. Auch dafür ist ein Faktor in der Insulinpumpe hinterlegt, so dass bei Eingabe des gemessenen Blutzuckers die zur Korrektur notwendige Insulinmenge berechnet wird. Die Korrekturfaktoren sind ebenso wie die KE-/BE-Faktoren tageszeitenabhängig und werden vom Arzt festgelegt.
Wenn erhöhte Blutzucker zwei bis drei Stunden nach der Abgabe von Korrekturinsulin nicht wieder in den Zielbereich gelangen, sollten die Korrekturfaktoren überprüft werden. Für die Überprüfung der Korrekturfaktoren wird bei einem erhöhten Blutzucker die von der Pumpe vorgeschlagene Menge an Korrekturinsulin verabreicht. In den nächsten drei Stunden sollte keine Aufnahme von Kohlenhydraten erfolgen. Der Blutzucker wird für drei Stunden stündlich gemessen.
Folgende Punkte sind zu beachten:
- Keine KE-/BE-Aufnahme während des Testes.
- Letzte Bolusinsulingabe sollte mindestens zwei Stunden zurückliegen.
- Keine außergewöhnliche Aktivität während des Testes.
- Vor Start des Testes sollte keine Hypoglykämie stattgefunden haben.
- Eine Hypoglykämie während des Testes muss behandelt werden.
- Test nicht bei Fieber durchführen.
- Bei ansteigendem Blutzucker trotz Korrektur muss der Test ggf. abgebrochen und eine weitere Korrekturdosis verabreicht werden.
Auswertung des Testes
- Der Korrekturfaktor stimmt, wenn der hohe Glukosewert durch die Korrektur nach zwei bis drei Stunden in den Zielbereich gelangt.
- Der Korrekturfaktor stimmt nicht, wenn der Glukosewert nach zwei Stunden weiterhin erhöht ist oder unterhalb des Zielbereiches liegt.
Anpassung der Korrekturfaktoren
Eine Anpassung sollte in Absprache mit dem Diabetologen erfolgen.
Fazit
- Das Bolusinsulin setzt sich aus den täglich abgegebenen Mahlzeiten- und Korrekturboli zusammen.
- Die Menge sollte bei Kindern und Jugendlichen ca. 60 bis 70 Prozent des Tagesgesamtinsulins betragen.
- Die KE-/BE-Faktoren und die Korrekturfaktoren werden vom Arzt festgelegt und müssen bei Kindern und Jugendlichen mit Diabetes regelmäßig überprüft und angepasst werden.
- Zur Überprüfung der KE-/BE-Faktoren sollten bei wiederholt auftretenden erhöhten oder erniedrigten Blutzuckerwerten entsprechende Test durchgeführt werden.
- Eine Anpassung kann in einem gewissen Maß selbstständig erfolgen, sollte aber bei Unsicherheiten unbedingt mit dem Diabetesteam abgesprochen werden.
von Dr. med. Nicolin Datz
Oberärztin Pädiatrie III und Diabeteszentrum für Kinder und Jugendliche “Auf der Bult”,
Janusz-Korczak-Allee 12, 30173 Hannover,
E-Mail: datz@hka.de
Erschienen in: Diabetes-Eltern-Journal, 2018; 10 (4) Seite 24-26
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Bewegung

2 Minuten
- Aus der Community

2 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
stephanie-bagehorn postete ein Update vor 1 Tag, 1 Stunde
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 1 Tag, 17 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇
-
moira postete ein Update vor 4 Tagen, 21 Stunden
Meine Tochter ist ein großer Fan der Buchreihe Woodwalkers. In einem Band kommt wohl ein Woodwalker mit Diabetes typ 1 vor. Fand ich cool. Es wird Blutzucker gemessen und ein Unterzucker behandelt.
(Wen es interessiert Band 2.3)










