- Eltern und Kind
Ketonmessung: Wie? Wann? Warum?
4 Minuten
Wer weiß, was bei hohen Blutzuckerwerten und gleichzeitig nachweisbaren Ketonkörpern zu tun ist, kann einer Stoffwechselentgleisung (Ketoazidose) in der Regel vorbeugen.
Hallo Schwester Kerstin, mein Blutzucker ist 450 mg/dl (25 mmol/l). Ich habe schon zweimal Insulin gebolt, aber er geht nicht runter. Was muss ich denn jetzt machen?”, so die Stimme der 12-jährigen Marie am Telefon. “Hast Du schon Azeton gemessen?” “Azeton messen? Was bedeutet das? Wie mache ich das?” “Du hast doch diese Teststreifen für den Urin. Davon nimmst Du einen und hältst ihn in Deinen Urin! Dann zeigt er an, ob Du Azeton im Urin hast.” – “Ach so, das meinst Du, ja das habe ich doch schon längst gemacht, färbt sich nur hellrosa an …”.
Wichtige Rolle bei hohen Blutzuckerwerten
So, oder so ähnlich laufen nicht wenige Gespräche ab, die wir in der Kinderdiabetologie telefonisch führen. Im Rahmen der 24-Stunden-Bereitschaft des Diabeteszentrums melden sich die Eltern von Kindern mit Typ-1-Diabetes oder die Patienten selbst regelmäßig, wenn sie Probleme mit ihren Blutzuckerwerten haben.
Das Wort Ketonmessung spielt insbesondere bei hohen Blutzuckerwerten eine wichtige Rolle. Obwohl die Ketonmessung und die Prävention der Ketoazidose eine Schulungseinheit im Rahmen der Manifestationsschulung bilden, wissen nicht immer alle Patienten etwas damit anzufangen.
Was sind Ketonkörper?
Ketonkörper entstehen beim Abbau von Fettzellen. Fettzellen werden zu den sogenannten Ketosäuren abgebaut. Diese Ketosäuren sammeln sich im Blut und können das Blut ansäuern. Da diese Säuren im Blut überflüssig sind, werden sie anschließend mit dem Urin in Form von Azeton ausgeschieden.
- Müdigkeit
- Appetitlosigkeit
- Erbrechen
Wann werden Ketonkörper gebildet?
Wenn der Körper nicht genügend Glukose aus dem Blut in die Fett- und Muskelzellen aufnehmen kann, wechseln die Zellen in den Hungerstoffwechsel, d. h., sie suchen sich andere Energielieferanten. Eine mögliche Energiequelle ist das Fettgewebe. Durch den Abbau von Fett entsteht einerseits Energie, andererseits entstehen die oben bereits erwähnten Ketosäuren.
Es gibt zwei Ursachen, warum der Körper in den Hungerzustand wechselt:
1. Insulinmangel
Der Mangel an Insulin führt dazu, dass die Glukose nicht mehr in die Zellen aufgenommen werden kann. Die Zellen “hungern”, es werden Ketosäuren gebildet und im Urin in Form von Azeton ausgeschieden. Der Nachweis von Azeton weist also auf eine schlechte Stoffwechseleinstellung hin. Der Blutzucker ist hoch.
2. Glukosemangel
Wird zu wenig Nahrung aufgenommen, gelangt zu wenig oder keine Glukose mehr aus dem Darm ins Blut und damit auch nicht in die Zellen. Auch jetzt “hungern” die Zellen. Bei Menschen ohne Diabetes wird im Hungerzustand also ebenfalls Azeton ausgeschieden. Deren Blutzucker ist niedrig.
Was passiert, wenn zu viel Keton im Blut ist?
Die Ketonkörper sind saure Substanzen, sie säuern das Blut an. Der Körper versucht, die entstehenden Säuren loszuwerden und scheidet sie in Form von Azeton aus. Bei anhaltendem Insulinmangel entstehen jedoch mehr Ketonkörper als ausgeschieden werden können. Dadurch wird das Blut zunehmend saurer, das wiederum führt zu Unwohlsein, Übelkeit und später zu Erbrechen und Bauchschmerzen.
In diesem Fall sind also Übelkeit, Erbrechen und Bauchschmerzen nicht Zeichen eines Magen-Darm-Infektes, sondern eines Insulinmangels, der schnellstmöglich eventuell sogar in einer Klinik behandelt werden muss. Man nennt diesen Zustand auch diabetische Ketoazidose.
Nächste Seite: Wie Ketoazidosen verhindert werden können sowie wie und wann Keton und Azeton gemessen werden sollten.
Was kann ich dagegen tun?
Wenn der Blutzucker zu hoch ist und gleichzeitig Azeton im Urin gemessen wird, sollte schnellstmöglich reagiert werden.
Es muss dringend versucht werden, durch zusätzliche Insulingaben den Blutzucker zu senken, und es sollte Kontakt mit dem Diabeteszentrum aufgenommen werden. Im Rahmen der Schulungen sollte mit den Eltern und Kindern ein konkretes Schema besprochen werden, um die Entwicklung einer Ketoazidose zu verhindern.
Wie werden Keton und Azeton gemessen?
Es gibt zwei Möglichkeiten, um Ketonkörper zu bestimmen:
1. Im Urin
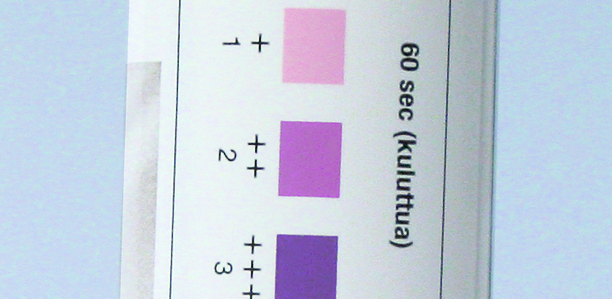
Diese Methode ist sehr einfach: Teststreifen, die zur Messung von Azeton im Urin geeignet sind, werden einfach in den Urin gehalten. Nach 30 Sekunden kann das Ergebnis abgelesen werden: Der Streifen färbt sich von hellrosa über dunkelrosa bis dunkelviolett. Anhand der Skala auf der Dose kann die Konzentration abgeschätzt werden.
2. Im Blut
Es gibt Teststreifen, die, wie bei der Blutzuckermessung, in einem Blutstropfen aus der Fingerkuppe die Ketonkonzentration bestimmen können.
Wann sollten Urin oder Blut auf Ketonkörper untersucht werden?
Eine regelmäßige Messung von Azeton im Urin oder Keton im Blut ist nicht notwendig. Es sollte jedoch immer eine nicht abgelaufene Packung Teststreifen zur Messung von Azeton im Urin zu Hause vorrätig sein, um in Situationen, in denen es dem Kind nicht gut geht oder der Stoffwechsel aus einem anderen Grund durcheinander geraten ist, messen zu können. Zu solchen Situationen gehören beispielsweise Übelkeit, Erbrechen, Fieber oder andere Krankheiten sowie hohe Blutzuckerwerte (z. B. > 250 mg/dl oder > 14 mmol/l).
Die Messung von Keton im Blut ist insbesondere bei kleinen Kindern, die noch Windeln tragen, hilfreich. Da bei einer Insulinpumpentherapie die Blutzuckerwerte sehr rasch ansteigen können, wenn diese einmal ausfällt, wird auch diesen Kindern die Ketonmessung im Blut empfohlen.
Azetonnachweis im Urin oder Ketonnachweis im Blut bei gleichzeitig erhöhten Blutzuckerwerten sind Warnzeichen für eine drohende Stoffwechselentgleisung!
Bei Blutzuckerwerten > 250 mg/dl (> 14 mmol/l) sollte Azeton im Urin oder Keton im Blut gemessen werden.
Allen Kindern mit einer Insulinpumpentherapie und Kindern, die Windeln tragen, wird die Ketonmessung im Blut empfohlen, da sie einfacher und sofort umzusetzen ist.
von Dr. med. Nicolin Datz
Oberärztin Pädiatrie III, Zentrum für Kinder- und Jugendmedizin, “Auf der Bult” Hannover, E-Mail: datz@hka.de
Kontakt:
Kirchheim-Verlag, Kaiserstra0e 41, 55116 Mainz, Tel.: (06131) 9 60 70 0,
Fax: (06131) 9 60 70 90, E-Mail: redaktion@diabetes-journal.de
Erschienen in: Diabetes-Eltern-Journal, 2013; 6 (4) Seite 18-19
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Soziales und Recht

3 Minuten
- Aktuelles

3 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
stephanie-haack postete ein Update vor 1 Woche, 4 Tagen
Jetzt schon vormerken: Das nächste virtuelle Community-MeetUp findet am 10. Juni statt. Wir freuen uns drauf! 🙂
Alle Infos hier: https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-juni2026/
-
tako111 postete ein Update vor 1 Woche, 4 Tagen
Ich habe Ihr Heft 1-2/2026 leider erst jetzt in die Hände bekommen und war über den Bericht auf Seite 14 „Spritzen, aber kein Insulin“ schon verwundert. Zwar nennen Sie einige mögliche Nebenwirkungen der einzelnen Substanzen, jedoch fehlt ein Hinweis auf eine besonders schwerwiegende Komplikation: die Gefahr einer Schädigung des Sehnervs beziehungsweise anderer Augenstrukturen. Nach meinem Kenntnisstand kann diese Nebenwirkung unter Umständen nicht mehr reversibel sein.
Ich würde mir wünschen, dass Sie bei künftigen Berichten auch auf solche Risiken eingehen und diese entsprechend berücksichtigen. Auffällig ist zudem, dass in Ihrem Heft häufig über Menschen mit Diabetes Typ 1 berichtet wird, während der Diabetes Typ 2 deutlich weniger Beachtung findet. Darüber hinaus entsteht der Eindruck, dass die entsprechenden Spritzenmedikamente bei Typ-2-Diabetes oftmals in einem überwiegend positiven Licht dargestellt werden, ja geradezu für den Typ 2 gegenüber beispielsweise Metformin, präferiert werden.
-
katrin-kraatz antwortete vor 1 Woche, 4 Tagen
Für die Augenproblematik konnte bisher keine Kausalität gezeigt werden. Hier sind weitere Studien zu erwarten, deren Ergebnisse abzuwarten sind. Außerdem ist es ein sehr seltenes Ereignis. Details sind zum Beispiel zu finden im Deutschen Ärzteblatt unter https://www.aerzteblatt.de/themen/augenheilkunde/therapie-mit-glp-1-rezeptor-agonisten-okulaere-komplikationen-sind-selten-aber-visusbedrohend-e345aa92-a4f7-4f40-8146-b2967b577504.
Wir bemühen uns, mit unseren Beiträgen ausgewogen über die Ausgaben des Diabetes-Ankers hinweg alle Menschen mit Diabetes zu informieren – mal mehr über den einen, mal mehr über den anderen Typ und auch weitere Diabetestypen. Medikamente finden ebenfalls über die Ausgaben hinweg ausgewogen ihren Raum im Heft.
-
-
moira postete ein Update vor 3 Wochen
Hallo! Ich fahre in den Ferien nach Paris und möchte gerne auf den Eiffelturm steigen. Mein Mann macht sich deshalb große Sorgen, weil die Treppe schon sehr lang ist.
War jemand schon mal dort und hat den einen oder anderen Tipp?








