- Technik
Durch Vakuum Bakterien reduzieren
3 Minuten
Ulzerationsrisiko bei Diabetes 20-fach erhöht
Diabetiker weisen gegenüber Nichtdiabetikern ein auf das 20-Fache erhöhtes Risiko für die Entwicklung von Fußulzerationen auf. Jährlich erkranken zwischen 2,2 und 5,7 % neu an einer Fußulzeration, was zu einer Zahl von schätzungsweise 250.000 Menschen mit diabetesbedingten Fußläsionen führt.
Die Prävalenz des Diabetischen Fußsyndroms nimmt mit steigendem Lebensalter zu: Bei den über 50-Jährigen liegt sie zwischen 5 und 10 %. Die sozioökonomischen Folgekosten dieser Komplikationen sind beträchtlich.
Nervenschäden und Durchblutungsstörungen
Die Behandlungsstrategie beim Diabetischen Fußsyndrom (DFS) wird nach der unterschiedlichen Ätiologie des Syndroms ausgerichtet. Beim DFS liegt in fast allen Fällen eine sensomotorische diabetische Polyneuropathie (PNP) vor; in schweren Fällen eines DFS besteht meist gleichzeitig eine periphere arterielle Verschlusskrankheit (pAVK). Bedingt durch die PNP können die Wundbehandlung und zum Teil auch kleinere operative Eingriffe an den Füßen ohne Anästhesie durchgeführt werden.
Therapie nach Konsens
Die Behandlung des DFS erfordert aufgrund der Komplexität der Erkrankung einen interdisziplinären Therapieansatz bei enger Zusammenarbeit zwischen behandelndem Diabetologen, Radiologen, Dermatologen, Gefäßchirurgen, Allgemeinchirurgen und Orthopäden.
Die Therapiegrundsätze orientieren sich an den Richtlinien des Internationalen Konsenses über den Diabetischen Fuß. Wichtige Eckpfeiler sind intensives Wundmanagement, Druckentlastung, Infektionskontrolle, gute Diabeteseinstellung sowie Abklärung und gegebenenfalls Therapie der Gefäßsituation.
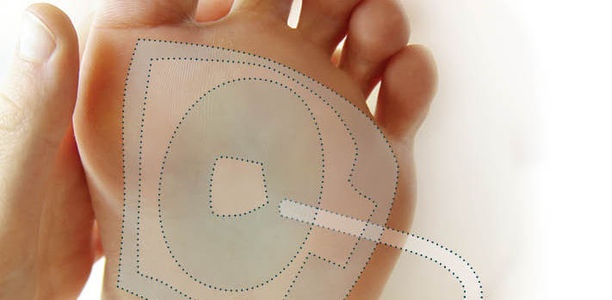
Saugen mit Vakuum
Die Vakuumtherapie, gern als V.A.C.-Therapie (vacuum-assisted closure therapy) abgekürzt, stellt hier eine besonders effektive Methode der Wundversorgung dar; ihre Wirksamkeit ist durch zahlreiche wissenschaftliche Untersuchungen belegt. Das Ziel der Wundbehandlung ist, durch den sofortigen Wundverschluss – entweder durch direkte Naht oder plastisch-chirurgische Techniken – eine primäre Wundheilung zu erreichen.
Bei kontaminierten Wunden und solchen mit grenzwertiger Durchblutung, deren Ränder nicht chirurgisch zusammengefügt werden können, muss die sekundäre Wundheilung abgewartet werden. Dieser Prozess dauert erheblich länger als eine primäre Wundheilung.
Schaumstoff verteilt Druck
Eine neue Unterdrucktechnik versucht, diesen Wundheilungsprozess zu beschleunigen. Das Verfahren wurde Anfang der 1990er Jahre in den USA von zwei plastischen Chirurgen, Louis Argenta und Michael Morykwas, entwickelt. Es besteht im Aufbringen eines offenporigen Schaumstoffs in die Wunde, welcher in Größe und Form an die individuelle Wunde angepasst werden kann. Die offenzellige Natur des Schaumstoffs gewährleistet eine gleichmäßige Verteilung des angewandten Unterdrucks auf jeder Oberfläche, die mit dem Schaumstoff in Kontakt ist.
Es stehen zwei verschiedene Schwammtypen zur Verfügung: ein Polyurethanschwamm mit einer retikulären, groben, offenporigen Struktur und einer Porengröße von 400 bis 600 μm sowie ein Schwamm aus Polyvinylalkohol mit einer nichtretikulären, festeren, weniger offenporigen Struktur und einer Porengröße von 0,2 bis 1 mm.
Für tiefe Wunden und solche mit unregelmäßiger Oberfläche eignet sich der schwarze Polyurethanschwamm besser, für großflächige Wunden (z. B. nach Resektion einer Zehe) der Schwamm aus Polyvinylalkoholschaum. Ein gefensterter Schlauch, der in den Schaumstoff eingebettet ist, ermöglicht die kontrollierte Zufuhr von Unterdruck.
Absaugen von Bakterien
Dieser Verband und der distale Absaugschlauch werden von einer transparenten, luftdurchlässigen und selbstklebenden Folie versiegelt, die 3 bis 5 cm über die Wundränder hinaus auch das intakte Gewebe bedeckt. Aus der offenen Wunde wird eine kontrollierte, geschlossene Wunde. Es erfolgt eine kontinuierliche, kontrollierte Applikation von Unterdruck (125 mmHg unter Atmosphärendruck). Das freie Ende des Schlauchs mündet in einen Sammelbehälter, in dem die von der Wunde abgesaugte Flüssigkeit gesammelt und desinfiziert wird.
Durch das Absaugen reduzieren sich Bakterien und Exsudat, welche die Wundheilung behindern. Der Sammelbehälter ist an eine regelbare Vakuumpumpe angeschlossen, mit der die Größe des Vakuums und die wahlweise kontinuierliche oder intermittierende Vakuumapplikation reguliert werden kann. Durch schrittweises Anpassen der Sogstärke in Schritten von 25 mmHg kann Schmerzen und der Beschaffenheit des Gewebes Rechnung getragen werden.
Durchblutung steigt 4-fach
In tierexperimentellen Untersuchungen an Schweinen wurden der Blutfluss, die Bildung von Granulationsgewebe und die bakterielle Clearance rund um eine experimentell gesetzte und mit V.A.C.® versorgte Wunde untersucht. Die höchste Steigerung der Durchblutung, gemessen mit Laser-Doppler im Subkutangewebe und in der Muskulatur, konnte bei einem Druck von bis -125 mmHg registriert werden.
Hierbei zeigte sich eine Steigerung der Durchblutung um das Vierfache des Ausgangswerts. Die Granulationsgewebsbildung war bei allen 10 mit Unterdruck behandelten Wunden signifikant stärker nachzuweisen als bei den Kontrollwunden. Ebenso konnte eine signifikante Abnahme der Zahl der Mikroorganismen pro Gramm Gewebe aufgezeigt werden.
Durch den ständigen Sog wird das Ödem aus den Wunden abgesaugt, was sich positiv auf den Blutfluss im Kapillarsystem auswirkt. Zudem kommt es zur Beseitigung wachstumshemmender Faktoren, Proteinasen und Enzymen, die den Gewebsuntergang aggressiv unterhalten.
Indikation ständig erweitert
Seit den ersten Anwendungen zunächst für die temporäre Behandlung von unfallbedingten Weichteildefekten ist es in den letzten Jahren zu einer ständigen Ausdehnung der Indikation gekommen. Insbesondere die Therapie chronischer Wunden bei Patienten mit grenzwertiger Mikrozirkulation und ungünstigen Wundverhältnissen stellt ein breites Behandlungsfeld dar.
Eine Kontraindikation besteht bei Patienten mit malignen Wunden, unbehandelter Osteomyelitis, freiliegenden Gefäßen, Gewebsnekrosen oder Fisteln zu Organen oder Körperhohlräumen.
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Aus der Community

2 Minuten
- Leben mit Diabetes

8 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
moira postete ein Update vor 3 Tagen, 3 Stunden
Meine Tochter ist ein großer Fan der Buchreihe Woodwalkers. In einem Band kommt wohl ein Woodwalker mit Diabetes typ 1 vor. Fand ich cool. Es wird Blutzucker gemessen und ein Unterzucker behandelt.
(Wen es interessiert Band 2.3) -
moira postete ein Update vor 3 Wochen, 2 Tagen
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 1 Monat
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 4 Wochen
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-








