- Aktuelles
Die Subtypen der Fettleber: Neue Erkenntnisse zu Ursachen und Therapie
3 Minuten
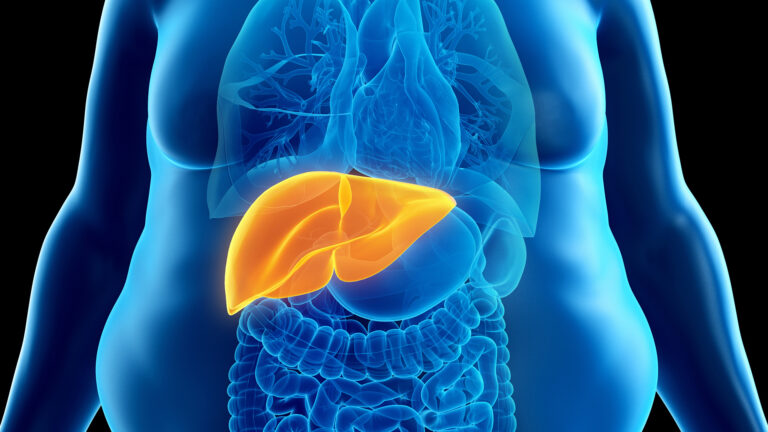
Weltweit steigt die Zahl der Menschen, die mit starkem Übergewicht (Adipositas) leben. Gleichzeitig nimmt die Zahl der Menschen mit Fettleber-Erkrankungen zu. Neuere Forschungen zeigen, dass es unterschiedliche Ursachen sowie verschiedene Subtypen für eine Fettleber gibt – mit möglichen Konsequenzen für die Therapie.
Der Begriff Fettleber-Erkrankung mit der Unterteilung in die alkoholische und die nicht alkoholische Fettleber-Erkrankung ist vielen geläufig. Die nicht alkoholische Fettleber-Erkrankung wurde vor Kurzem umbenannt in „Metabolic Dysfunction-associated Steatotic Liver Disease“ (MASLD), übersetzt: metabolische Dysfunktion-assoziierte steatotische Leber-Erkrankung. Die MASLD und der Typ-2-Diabetes stehen in wechselseitiger Beziehung, sie verstärken sich gegenseitig.
Wird der Fett-Überschuss in der Leber nicht abgebaut, kann sich daraus eine Leber-Entzündung entwickeln. Nach und nach entwickelt sich daraus eine Leber-Fibrose, bei der Bindegewebe das Lebergewebe ersetzt. Dadurch wiederum steigt das Risiko für eine Leber-Zirrhose, die Leber kann in diesem Stadium ihre Funktionen kaum noch wahrnehmen. Auch das Risiko für ein Leber-Karzinom steigt. Zudem erhöhen diese Erkrankungen der Leber das Risiko für Herz-Kreislauf-Erkrankungen, chronische Nieren-Erkrankungen und weitere bösartige Erkrankungen im Körper.
Drei Stoffwechsel-Subtypen gefunden
Ein Team internationaler Wissenschaftler hat vor Kurzem Belege gefunden, dass die Ursachen für das Entstehen einer MASLD unterschiedlich sein können. Dafür wurden 1.154 Personen untersucht, bei denen durch eine Gewebeprobe (Biopsie) eine MASLD nachgewiesen war. Gemessen wurden verschiedene Moleküle und Stoffwechsel-Produkte im Blut. Diese Ergebnisse haben die Forschenden mit einem speziellen Algorithmus analysiert.
Es konnten drei Stoffwechsel-Subtypen gefunden werden, bei denen das Risiko für Herz-Kreislauf-Erkrankungen variiert:
- Stoffwechsel-Subtyp A (47 Prozent): MASLD, bei der eine genetische Komponente im Zusammenhang mit der Leber dominiert,
- Stoffwechsel-Subtyp B (27 Prozent): MASLD, bei der eine Stoffwechsel-Komponente dominiert im Zusammenhang mit einer Neubildung von Fetten in der Leber,
- Stoffwechsel-Subtyp C (26 Prozent): MASLD, bei der eine Stoffwechsel-Komponente dominiert im Zusammenhang mit einer Fehlfunktion des Fettgewebes.
Unterschiedliches Risiko für Herz-Kreislauf-Erkrankungen
„Das Wissen zur Heterogenität in der Pathogenese von MASLD ist ein wichtiger Schritt in Richtung Präzisionsmedizin“, sagt Prof. Dr. Norbert Stefan aus Tübingen, Erstautor der Studie. Für die künftige Risiko-Vorhersage und Behandlung, insbesondere im Zusammenhang mit Ursachen im Herz-Kreislauf-System, im Stoffwechsel und Folgen der MASLD, können die Erkenntnisse von großem Nutzen sein, betont der Endokrinologe.
Bei Menschen mit Subtyp A sei das geschätzte 10-Jahres-Risiko für Herz-Kreislauf-Erkrankungen am geringsten. Auch Neutralfette (Triglyzeride), Cholesterin und weitere Parameter des Fettstoffwechsels waren bei Subtyp A niedriger als bei den Subtypen B und C.
„Keine Unterschiede hingegen gab es bei der Insulinresistenz und dem HbA1c-Wert“, ergänzt Prof. Dr. Norbert Stefan, der zum Team der Stiftung Diabetes | Herz | Gefäße (DHG) gehört. Nicht jeder Patient habe also die gleiche Anfälligkeit für Herz-Kreislauf-Erkrankungen. Es gebe unterschiedliche Risikofaktoren in den drei Patientengruppen.
Fakten zur Fettleber-Erkrankung
- Das Auftreten von Adipositas, Typ-2-Diabetes und Fettleber-Erkrankung hängen zusammen.
- Eine Fettleber-Erkrankung kann voranschreiten bis zu einer Leber-Zirrhose und Leber-Krebs.
- Neue Forschungen ermöglichen eventuell eine gezieltere Therapie, orientiert an der Ursache der Fettleber-Erkrankung.
Risiko besser vorhersagen
Inwiefern Patientinnen und Patienten mit einer MASLD auf neue Medikamente ansprechen, müsse noch weiter untersucht werden, so der Experte. Aktuell prüft man z.B. der Nutzen von GLP-1-Rezeptor-Agonisten (Glucagon-like-Peptide-1-Rezeptor-Agonisten) und weiteren, ebenfalls ursprünglich zur Behandlung des Typ-2-Diabetes entwickelten Medikamenten, bei Leber-Entzündung und höhergradiger Leber-Fibrose. Andere Medikamente wie die Wirkstoffe Resmetirom und Lanifibranor sind ebenfalls effektiv zur Therapie der Leber-Entzündung und der höhergradigen Leber-Fibrose.
Dies könnten Möglichkeiten sein, um das Voranschreiten von Leber-Erkrankungen aufzuhalten. „Die Charakterisierung von Patienten anhand der ihnen zugrundeliegenden Mechanismen bietet die Chance, dass Therapien erleichtert werden, die genau auf diese Mechanismen ausgerichtet sind.“
Adipositas allein steigert Risiko für Krebs
Eine aktuelle von der Universität Regensburg durchgeführte Studie zeigt, dass Adipositas das Risiko für bösartige Erkrankungen schon erhöht, bevor Störungen der Stoffwechsel- und Organfunktion wie Insulinresistenz oder Fettleber auftreten (präklinische Adipositas). Für die Auswertung wurden Daten von über 450 000 Erwachsenen aus der UK Biobank erfasst. Nach einer durchschnittlichen Nachbeobachtungszeit von etwa 12 Jahren wurden 47 060 Krebsfälle registriert.
Die Forschenden stellten fest, dass schon die präklinische Adipositas mit einem signifikant erhöhten Krebs-Risiko verbunden ist. Lagen zusätzlich Störungen der Organfunktion vor, bestand ein noch höheres Krebs-Risiko. Die präklinische Adipositas war für schätzungsweise 5,5 Prozent, die klinische Adipositas für 4,3 Prozent der mit Adipositas assoziierten Krebsfälle verantwortlich.
Fazit
Das Wissen über die unterschiedlichen Ursachen der MASLD könnte eine bessere Risiko-Vorhersage und individualisierte Behandlung ermöglichen. Nicht zeitnah, aber künftig werden Forschende zudem in der Lage sein, Programme zur Lebensstil-Änderung und Medikamente für die jeweiligen Subtypen auf der Grundlage der verschiedenen Aspekte dieser Krankheit zu entwickeln.
von Katrin Hertrampf
Erschienen in: Diabetes-Anker, 2025; 75 (1-2) Seite 40-41
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Behandlung

12 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
moira postete ein Update vor 1 Woche, 1 Tag
Hallo! Ich fahre in den Ferien nach Paris und möchte gerne auf den Eiffelturm steigen. Mein Mann macht sich deshalb große Sorgen, weil die Treppe schon sehr lang ist.
War jemand schon mal dort und hat den einen oder anderen Tipp? -
irenesutter postete ein Update vor 2 Wochen, 2 Tagen
hallo zusammen
ich bin neu und habe eine Frage an euch:
Wie muss ich vorgehen um defekte Sensoren (freestyle libre 2) bei der Firma Abbot zu reklamieren? Und werden diese zurückerstattet?-
moira antwortete vor 2 Wochen
Auf der Seite von freestyle libre gibt es eine Telefonnummer über die man Sendoren reklamieren kann – dauert ein wenig klappt aber gut.
Meistens bekommt man neuen neuen Sensor. -
ole-t1 antwortete vor 2 Wochen
Dann bewegen wir uns vermutlich außerhalb von Deutschland? In D ist der Freestyle Libre 2 ja gar nicht mehr erhältlich.
-
-
lena-schmidt hat eine Umfrage erstellt vor 2 Wochen, 2 Tagen
Am Montag findet unser nächstes Community-Meetup statt. Kommt gerne vorbei 🙂
https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-mai-2026/Wer ist dabei?
Virtuelles Diabetes-Anker Community-MeetUp im Mai – Diabetes-Anker
Wir freuen uns auf das nächste Community-MeetUp am 11. Mai! 1x im Monat treffen wir uns und tauschen uns rund um das Thema Diabetes aus. Die ganze Community ist herzlich eingeladen. […]











