- Behandlung
Hybrid Closed Loop: das Ende des Pumpenplans?
4 Minuten

Prima: Durch das Zusammenspiel zwischen kontinuierlicher Glukosemessung und Insulinpumpe werden Kinder mit Diabetes und ihre Eltern entlastet. Aber hat durch die teilautomatische Steuerung der Insulintherapie auch der Pumpenplan ausgedient?
Closed Loop, Automatische Insulintherapie, künstliche Bauchspeicheldrüse – es gibt viele Begriffe, die alle dasselbe meinen: die teilautomatische Steuerung der Insulintherapie durch die Insulinpumpe, die in der Lage ist, auf Sensorwerte mit einer veränderten Abgabemenge des Insulins zu reagieren. Eines dieser Systeme ist in Deutschland seit zwei Jahren erhältlich; insgesamt gibt es aktuell drei Systeme, die in Deutschland verfügbar sind. Jedoch sind nicht alle für jedes Alter zugelassen und werden nicht von jeder Versicherung bezahlt.
Die Erfahrungen haben gezeigt, dass die Insulingaben zu den Mahlzeiten aber weiterhin vor dem Essen erfolgen müssen, um hohe Werte danach zu verhindern. Keines der Systeme kann vollautomatisch arbeiten.
Insulinpumpenplan weiterhin sinnvoll und notwendig
Wenn aber die Pumpen die Insulintherapie jetzt weitgehend alleine steuern, kann dann nicht beim Wechsel auf so ein System auf das Erstellen eines Pumpenplanes verzichtet werden, sind dann Basalratentests (Auslassen einer Mahlzeit, um die Basalrate zu einer Zeit beurteilen zu können, in der sonst üblicherweise ein Bolus gegeben wird) überhaupt noch nötig? Warum muss man sich (gerade in Corona-Zeiten) in die Sprechstunde quälen und einen Insulinplan diskutieren?
Diese Fragen werden unserem Team nicht nur von Eltern gestellt, sondern auch innerhalb der medizinischen Arbeitsgruppen immer wieder diskutiert. Um eine Antwort den noch folgenden Ausführungen vorwegzunehmen: DOCH. Ein Insulinpumpenplan ist weiterhin sinnvoll und sogar unbedingt notwendig. Warum und wofür, möchte ich nun gerne erläutern.
Fall 1: kein Sensor
Eine Insulinpumpe, die die Insulinmenge selbst mitsteuern soll, ist auf das Vorhandensein von Sensorwerten angewiesen. Das bedeutet: kein Sensor – keine automatische Steuerung. Dass es immer wieder Situationen geben kann, in denen keine Sensordaten vorhanden sind, kennen alle Nutzer oder Familien. Es kann sich um eine Fehlfunktion handeln, um ein Sensorende mitten in der Nacht, bei dem man nicht einen neuen legen und dann auf die Kalibration warten möchte, oder ganz einfach um das versehentliche Herausreißen des Sensors bei einem Kletterabenteuer. Das sind nur einige Möglichkeiten, die im Alltag durchaus vorkommen können.
Um in so einer Situation die Insulintherapie trotzdem sicher auf der Basis von Blutzuckerwerten durchführen zu können, muss die „Backup“-Programmierung der Pumpe dem aktuellen Bedarf des Kindes entsprechen.
Kinder wachsen, werden größer und schwerer – und damit steigt der Insulinbedarf. Wird eine teilautomatische Therapie begonnen, die zwei Jahre lang problemlos läuft, ist die Basalrate dann sicher nicht mehr die richtige, dasselbe gilt für die Korrektur- und Mahlzeitenfaktoren. Daher sollte im Rahmen der Sprechstunden regelmäßig mit dem Diabetesteam die Anpassung des Planes besprochen werden, die dann als Rückfallebene in die Pumpe programmiert werden kann.
Fall 2: der Start – grundsätzlich
Der Beginn einer automatisierten Therapie ist immer etwas ganz Spannendes für alle Beteiligten. Für die Kinder ist es zumeist eine Erleichterung, weil die Pumpe einzelne Fehler oder Ungenauigkeiten ausgleichen kann – und das freut auch die Eltern. Zugleich aber müssen die Eltern, die unter Umständen schon viele Jahre die Therapie ihrer Kinder managen, einen Teil der Möglichkeiten des Eingreifens abgeben, denn nicht jedes System erlaubt alle Handlungen, die sie bisher gewohnt waren. Eltern, die damit ein Problem haben, sollten dies mit ihrem Diabetesteam besprechen.
Neben der emotionalen Umstellung bedeutet aber der Start in die automatisierte Therapie, dass ab sofort die Pumpe einen Teil der Therapie leitet. Damit das gut funktioniert, muss die Pumpe die Therapie aber auf Basis guter Informationen durchführen. Das ist das Gleiche wie wir es im Umgang mit Computern kennen: Die Ergebnisse sind immer nur so präzise wie die Eingaben.
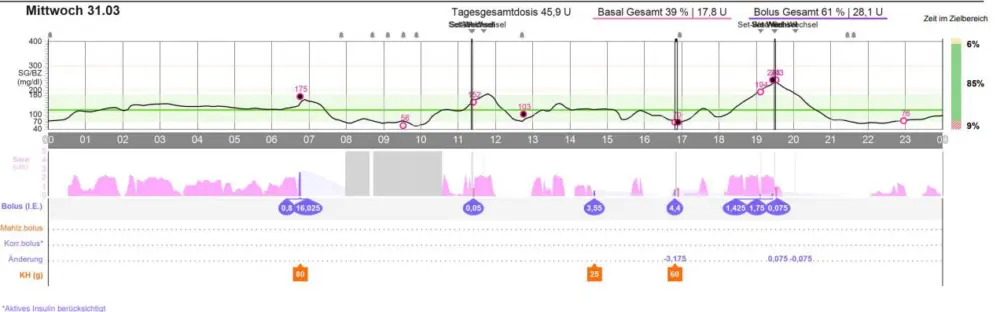
Stimmen die Kohlenhydratfaktoren ?
Wie bereits erwähnt, muss das Essen weiterhin mit einer Insulingabe VOR der Mahlzeit begleitet werden; also ist es wichtig zu wissen, ob die Kohlenhydratfaktoren auch wirklich stimmen. Vielleicht aber hat sich im Rahmen der bisherigen Therapie im Laufe der Zeit das eine oder andere „eingeschlichen“? Zum Beispiel kann die Basalrate aus verschiedenen Gründen am Vormittag zu hoch eingestellt sein oder der Mahlzeitenfaktor ist eher „schwach“, damit es nicht zu Unterzuckerungen kommt. Solche Schwachpunkte in einem Therapieschema zu erkennen, sollte Teil der Umstellung auf ein neues System sein.
Damit die Hinweise auf eine fehlerhafte Insulinabgabe erkannt werden können, sollte die Familien sich von Beginn an regelmäßig mit den Sensorkurven im Ausleseprogramm auseinandersetzen. Dazu können das genaue Betrachten der Verläufe nach der Mahlzeit und ebenso das kritische Überprüfen der Korrekturfaktoren und sequentielle Basalratentests (Auslassen einer Mahlzeit bzw. kohlenhydratfreie Mahlzeit (z. B. Gemüse)) gehören.
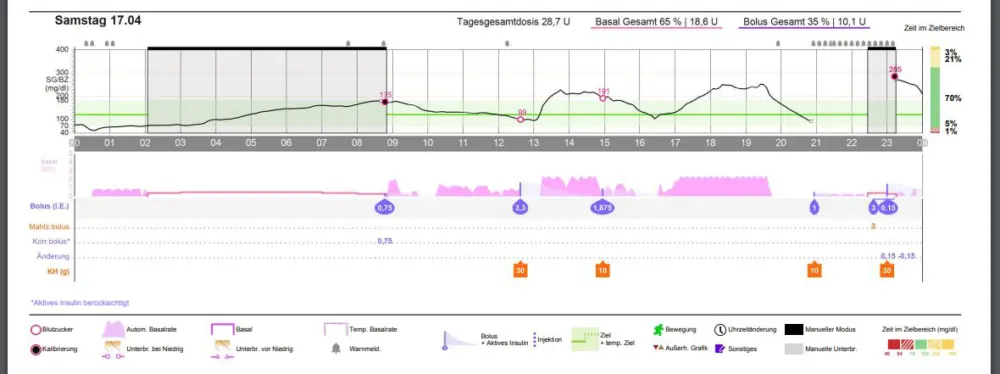
Denn je nach System haben all diese Einstellungen eine unterschiedliche Relevanz. Beim System 670 G/770 G von Medtronic werden aus den Voreinstellungen der Pumpe nur die Mahlzeitenfaktoren und die Insulinwirkzeit verwendet. Bei Control IQ der Pumpe T:slim oder CamAPS Fx werden außerdem auch die voreingestellten Werte der Basalrate sowie die Korrekturregeln bei der automatischen Steuerung verwendet.
Jedes System ist anders …
… im Laufe des Jahres wird es sicherlich noch weitere Geräte in Deutschland geben. Um gezielt Anpassungen der Therapie durchführen zu können, muss ein Benutzer bzw. die Familie sich mit der Funktionsweise des Systems auseinandersetzen und wissen, was man anpassen kann, denn das Ziel der Betreuung ist ja: „Die Eltern sind die Behandler ihrer Kinder.“
von PD Dr. med. Torben Biester
Erschienen in: Diabetes-Eltern-Journal, 2021; 13 (2) Seite 12-14
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Technik
Intelligente Einlegesohle: Sensortechnik soll Füße bei Diabetes schützen

2 Minuten
- Aus der Community
Die Kunst des Krieges: Kenne den Diabetes und dich selbst!

9 Minuten
Keine Kommentare
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
moira postete ein Update vor 2 Wochen, 4 Tagen
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 3 Wochen, 5 Tagen
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 3 Wochen, 2 Tagen
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-
-
thomas55 postete ein Update vor 1 Monat
Hallo,
ich habe zur Zeit die Medtronic Minimed 670G mit Libre als Sensor. Ich überlege, auf die 780G als AID mit dem Simplera umzusteigen. Hat jemand Erfahrung mit diesem Sensor? Wie sieht es mit der Verfügbarkeit aus? In der Vergangenheit wurden Neukunden der 780G nicht mit dem Simplera beliefert sondern nur Kunden, die die 780G schon länger nutzen. Das hat sich nach Aussagen von Medtronic-Mitarbeitern beim T1day heute genau umgekehrt. Mein Doc hat das vestätigt. Für mich als neuer Bezieher der 780G gut, für die Bestandskunden schlecht.
Danke vorab und bleibt gesund (von unserem Typ 1 lassen wir uns das Leben dank Technik nicht vermiesen!)
Thomas55-
crismo antwortete vor 6 Tagen, 15 Stunden
Hi Thomas 🙂
Ja genau für Bestandskunden bekommt man den Simplera leider nicht. Ich habe / hatte jetzt 8 Jahre lang die Pumpen von Medtronic. Aktuell hab ich die 780g noch bis Ende März, dann Wechsel ich zur Ypsopumpe.
Ich war eigentlich immer zufrieden mit der Pumpe und den Sensoren. Doch seit gefühlt einem Jahr sind die Guardian 4 Sensoren so schlecht geworden. Ich war dauerhaft damit beschäftigt, einen Sensor nach dem anderen zu reklamieren. Die Sensoren hielten bei mir nur max. 4-5 Tage. Danach war Schluss. Verschiedene Setzstellen wurden getestet, auch der Transmitter wurde getauscht. Aber es half alles nichts.Jetzt werde ich wechseln. Den Simplera wollte ich dann einfach nicht noch länger abwarten. Denn Bestandskunden hatten da leider das nachsehen. Schade Medtronic!!!
-
thomas55 antwortete vor 6 Tagen, 14 Stunden
@crismo: Ich habe mich nun auch für die Ypsopump entschieden. Ich wollte von medtronic Angebote für die 780 und den Simplera haben für die Krankenkasse zur Übernahme der Kosten. Ausserdem wollte ich eine Zusicherung haben, dass ich den Simplera überhaupt bekomme. Nach einer Woche kam das Angebot für die 780 per Post, von einem Angebot für den Simplera kein Wort. Ich bin privat versichert und muss an medtronic zahlen und dann eine Erstattung von der Krankenkasse beantragen. Weil der Simplera mehr als das Doppelte vom Libre kostet, wollte ich das der Krankenkasse vorher offenlegen. Dann habe ich eine Mail an medtronic geschrieben, nach 2 Wochen keine Reaktion. Dann habe ich mich für die Ypsopump entschieden. Das Angebot kam am nächsten Tag per Mail. Das ist für mich Service! Jetzt warte ich auf Zustimmung der Krankenkasse und dann Tschüss medtronic. Schade, ich finde die Pumpen (seit 12 Jahren genutzt) gut.
-









