- Technik
Wenn der CGM-Sensor heftig juckt
3 Minuten
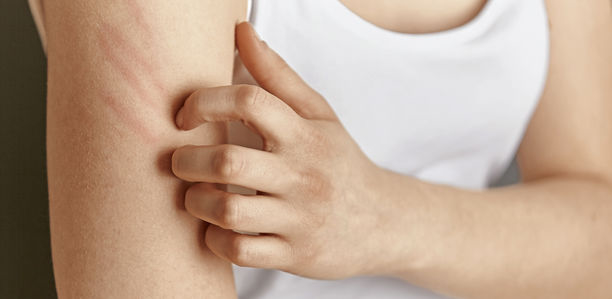
Jede Kanüle eines Insulinpumpenkatheters und jeder Sensor eines CGM-Systems ist ein Fremdkörper für den Körper. Auch jedes Pflaster, das zur Befestigung eingesetzt wird, erkennt der menschliche Körper als nicht zu ihm gehörig. Ob und wie er auf diese Fremdkörper, die sich jeweils mehrere Tage im Körper und auf der Haut befinden, reagiert, variiert. Oft treten Symptome erst nach einiger Zeit auf.
Reaktionen auf Kanülen und Sensoren fürs kontinuierliche Glukosemessen (CGM) können eine leichte Rötung sein, ein milder Juckreiz – oder eine heftige Entzündung, ein kaum zu ertragendes Jucken. Das Hauptproblem stellen offenbar die Pflaster bzw. deren Klebstoffe dar; Studien gibt es dazu kaum, aber viele Berichte von Anwendern der Systeme. Die Pflaster haben eine schwierige Aufgabe: Sie sollen lange genug und fest haften, aber sie sollen nicht die Haut reizen.
Leichte Hautreaktionen gehen weg
Nicht lange braucht es, bis die Haut Irritationsreaktionen zeigt. Das Abdecken eines Hautgebiets, das den normalen Hautstoffwechsel stört, zum Beispiel die Regulation der Feuchtigkeit, führt zu einer leichten Entzündungsreaktion. Diese ist erkennbar an der leichten Rötung, die aber nach Entfernen des Pflasters wieder weggeht. Ein Wechsel der Legestelle von Kanüle oder Sensor, der sowieso empfohlen wird, hilft hierbei. Dieser Wechsel verhindert außerdem, dass es zu Fettgewebswucherungen, also Lipohypertrophien, kommt.
Körper erkennt Pflaster als Gefahr
Eine Kontaktallergie hingegen entsteht meist nach wiederholtem Gebrauch nach Wochen bis Jahren – ist sie aber einmal entstanden, bleibt sie lebenslang, und nur ihre Symptome sind behandelbar.
Wie entsteht eine solche Allergie vom verzögerten Typ? Voraussetzung ist, dass der Körper etwas, das eigentlich harmlos ist, als gefährlich einstuft. Diesen gefährlichen Stoff versucht der Körper, mit bestimmten Abwehrzellen zu zerstören, was die Rötung, möglicherweise Bläschen und das Jucken an der Haut zeigen.Hat das Immunsystem diesen Stoff einmal als gefährlich gespeichert, reagieren die Zellen bei jedem erneuten Kontakt mit dem Versuch der Zerstörung.
Bei manchen Stoffen bleibt die “falsche” Immunreaktion nicht auf diesen beschränkt, sondern kann sich auf weitere Stoffe ausweiten – eine Kreuzallergie entsteht. Welche Substanzen in den Pflastern der Katheterkanülen und der CGM-Sensoren die Hautreaktionen auslösen, muss im Einzelfall geklärt werden; oft sind es laut Experten die Klebstoffe – jene, die das Pflaster auf der Haut befestigen, sowie jene, die das Pflaster mit dem Medizinprodukt verbinden.
Pflaster unter Pflaster kann helfen
Was können Patienten tun, die mit stärkeren Irritationen und Allergien auf die Pflaster reagieren? Akute Linderung bringen kortisonhaltige Salben, aber sie sind eigentlich keine Dauerlösung. Einen Versuch wert sind Hautschutzsprays, die man vor dem Aufkleben des Pflasters auf die Haut sprüht. Problem dabei: Auch diese Hautschutzsprays können genau die allergieauslösenden Substanzen enthalten – man muss also ausprobieren, ob es funktioniert.
Berichtet wird von Diabetikern selbst auch über Versuche, unter das Pflaster des Medizinprodukts ein anderes Pflaster zu kleben, zum Beispiel Kinesio-Tapes oder spezielle Sportler-Tapes, Fixomull, Transparentverbände, Blasenpflaster, Silikonpflaster und andere. Möglich sind auch Pflaster, die Menschen mit künstlichem Darmausgang verwenden, um den Beutel zum Auffangen des Stuhls zu befestigen (Stomapflaster). Wichtig dabei ist: Keine dieser Methoden wurde bisher in Studien ausführlich getestet, die meisten Empfehlungen kommen von Betroffenen oder Behandlern.
Weitere Informationen
von Betroffenen und Diabetes-Experten zu Hautreaktionen auf Sensor-Pflaster (Auswahl):
- www.mein-diabetes-blog.com/tipp-cgm-sensor-fixieren/
- www.sugartweaks.de/selbstversuche-freestyle-libre-trotz-pflaster-allergie-nutzen/
- www.extrasuess.de/2016/09/03/das-freestyle-libre-und-die-pflaster-allergie/
- www.blood-sugar-lounge.de/2017/03/kontaktallergien-und-hautreaktionen-sind-die-acrylate-im-kleber-schuld/
- www.shg-insulinpumpentraeger.de/wp-content/uploads/go-x/u/ea5baaa2-cf98-43b8-83e1-966b246015e4/160329_vortrag_rosilohr_haut-und-pumpe-.pdf
Creme unter Pflaster schmieren
Ein anderer Tipp ist, allerdings auch ohne Studienbeleg, eine Creme unter das Pflaster zu schmieren, mit der sonst Hautekzeme behandelt werden, z. B. doch eine Kortisoncreme oder eine Creme mit Pimecrolimus (Handelsname: Elidel). Beide Cremes sind aber nur in Rücksprache mit dem behandelnden Arzt einzusetzen.
Abfallende Pflaster
Ein ganz anderes Problem sind Kanülen- oder CGM-Pflaster, die nicht auf der Haut halten. Gerade im Sommer, wenn man stärker schwitzt, oder grundsätzlich beim Sport, kann das ein Problem sein. Auch hier gilt: Studien gibt es nicht, aber viele Experimente von Betroffenen. Zum Beispiel kann in diesem Fall helfen, zwischen Haut und Pflaster den Hautschutzfilm Skin-Prep einzusetzen. Die gleiche Funktion erfüllt Mastisol. Besonders schweißarm und damit besser zum Befestigen eines Pflasters bekommt man die Haut auch durch Einsatz eines Deodorants an der Klebestelle.
Fazit
Es ist schwierig, Studien durchzuführen, welches Verfahren bei Hautreaktionen bzw. Allergien und bei Klebeproblemen am besten hilft. Hier helfen Tipps von Betroffenen und Behandlern weiter, von denen viele in Internetforen und -blogs zu finden sind.
Schwerpunkt Pumpe, CGM, FGM: Experten-Tipps
- Lückenlos versorgt mit CGM-Sensoren und Insulinpumpen
- Mögen CGM-Sensoren Wasser und Hitze?
- Wenn der CGM-Sensor heftig juckt
Erschienen in: Diabetes-Journal, 2017; 66 (8) Seite 22-23
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Behandlung

4 Minuten
- Behandlung

3 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
stephanie-haack postete ein Update vor 1 Woche, 1 Tag
Jetzt schon vormerken: Das nächste virtuelle Community-MeetUp findet am 10. Juni statt. Wir freuen uns drauf! 🙂
Alle Infos hier: https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-juni2026/
-
tako111 postete ein Update vor 1 Woche, 1 Tag
Ich habe Ihr Heft 1-2/2026 leider erst jetzt in die Hände bekommen und war über den Bericht auf Seite 14 „Spritzen, aber kein Insulin“ schon verwundert. Zwar nennen Sie einige mögliche Nebenwirkungen der einzelnen Substanzen, jedoch fehlt ein Hinweis auf eine besonders schwerwiegende Komplikation: die Gefahr einer Schädigung des Sehnervs beziehungsweise anderer Augenstrukturen. Nach meinem Kenntnisstand kann diese Nebenwirkung unter Umständen nicht mehr reversibel sein.
Ich würde mir wünschen, dass Sie bei künftigen Berichten auch auf solche Risiken eingehen und diese entsprechend berücksichtigen. Auffällig ist zudem, dass in Ihrem Heft häufig über Menschen mit Diabetes Typ 1 berichtet wird, während der Diabetes Typ 2 deutlich weniger Beachtung findet. Darüber hinaus entsteht der Eindruck, dass die entsprechenden Spritzenmedikamente bei Typ-2-Diabetes oftmals in einem überwiegend positiven Licht dargestellt werden, ja geradezu für den Typ 2 gegenüber beispielsweise Metformin, präferiert werden.
-
katrin-kraatz antwortete vor 1 Woche, 1 Tag
Für die Augenproblematik konnte bisher keine Kausalität gezeigt werden. Hier sind weitere Studien zu erwarten, deren Ergebnisse abzuwarten sind. Außerdem ist es ein sehr seltenes Ereignis. Details sind zum Beispiel zu finden im Deutschen Ärzteblatt unter https://www.aerzteblatt.de/themen/augenheilkunde/therapie-mit-glp-1-rezeptor-agonisten-okulaere-komplikationen-sind-selten-aber-visusbedrohend-e345aa92-a4f7-4f40-8146-b2967b577504.
Wir bemühen uns, mit unseren Beiträgen ausgewogen über die Ausgaben des Diabetes-Ankers hinweg alle Menschen mit Diabetes zu informieren – mal mehr über den einen, mal mehr über den anderen Typ und auch weitere Diabetestypen. Medikamente finden ebenfalls über die Ausgaben hinweg ausgewogen ihren Raum im Heft.
-
-
moira postete ein Update vor 2 Wochen, 4 Tagen
Hallo! Ich fahre in den Ferien nach Paris und möchte gerne auf den Eiffelturm steigen. Mein Mann macht sich deshalb große Sorgen, weil die Treppe schon sehr lang ist.
War jemand schon mal dort und hat den einen oder anderen Tipp?








