- Behandlung
Welche Insuline man wie einsetzt
3 Minuten

Diabetes-Journal-Chefredakteur Prof. Thomas Haak gibt hier einen Überblick über Insulingeschichte, Insulinarten sowie Therapiestrategien. Die kurze Zusammenstellung bietet außerdem eine Tabelle mit den gängigen Insulinsorten – interessant sicher für erfahrene wie für ganz neue Leser!
Man unterscheidet zwischen humanen und tierischen Insulinen: Tierische Insuline werden nur noch sehr selten eingesetzt und sind daher schwer erhältlich; es gibt aber immer noch Menschen, die mit Humaninsulin nicht zurechtkommen, wenn sie früher einmal tierische Insuline benutzt hatten. Die meisten humanen Insuline werden heute gentechnisch hergestellt; so kann man Insulin sicher und in nahezu unbegrenzter Menge herstellen, die Produktqualität in Bezug auf Reinheit ist nahezu perfekt.
Humaninsuline werden als schnellwirksames Insulin oder als Verzögerungsinsulin in Form des NPH-Insulins angeboten. NPH steht für Neutral Protamin Hagedorn. Das von Dr. Hans Christian Hagedorn entwickelte Eiweißmolekül führt dazu, dass Insulin langsam in den Blutkreislauf aufgenommen wird. NPH-Insuline erkennt man an ihrer Trübung, diese Insuline müssen daher sorgfältig durch Schwenken der Ampulle oder des Insulinpens vermischt werden, um eine gleichmäßige Verteilung von Verzögerungsstoff und Insulin zu erhalten.
Noch schneller, noch langsamer
Vor über 20 Jahren begann die Industrie, die Wirkeigenschaften der Insuline zu verändern: Schnelle Insuline sollten schneller gemacht werden, und Verzögerungsinsuline sollten gleichmäßiger wirken. Daraus entstanden die Insulinanaloga: Sie wirken wie Insulin, jedoch ist der Wirkeintritt bei den schnellen Insulinanaloga ca. 15 Minuten früher als bei Humaninsulinen. Dies führt dazu, dass man oft keinen Spritz-Ess-Abstand mehr braucht bzw. Insulin oft sogar nach dem Essen spritzen kann, wenn der Ausgangsblutzuckerspiegel nicht hoch war.
Bei den Verzögerungsinsulinen wurde das Insulinmolekül so verändert, dass die Aufnahme in den Körper sehr langsam erfolgt. Dies führt zu einem gleichmäßigeren Anfluten und konstanteren Insulinspiegeln. Daher schwankt die Wirkung von Tag zu Tag bei den modernen Insulinanaloga deutlich weniger, und der Blutzucker lässt sich bei vielen Patienten stabiler einstellen als mit dem herkömmlichen NPH-Insulin.
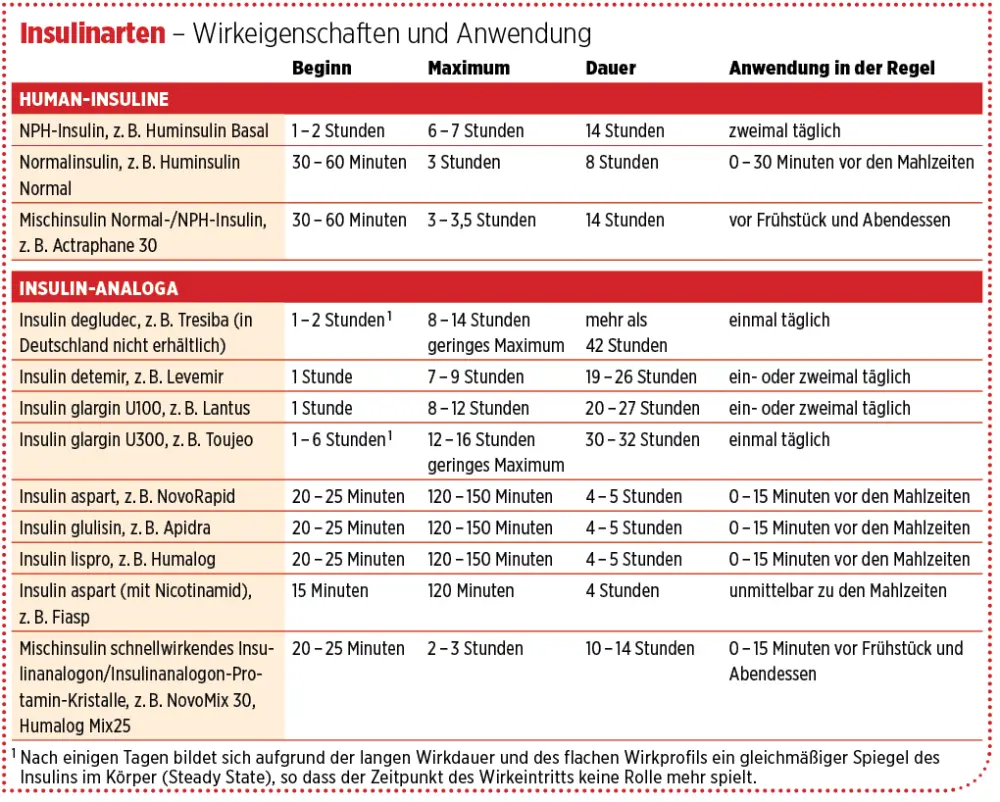
Durch das Verwenden von Verzögerungsinsulinanaloga kann es je nach Insulintyp sein, dass seltener injiziert werden muss als unter NPH-Insulin. In vielen Fällen reicht eine einzige Injektion pro Tag aus. Ein großer Vorteil ist auch, dass die Verzögerungsinsulinanaloga nicht mehr trüb sind und dadurch auch nicht mehr durchmischt werden müssen. Die Tabelle auf der folgenden Seite gibt eine Übersicht über die gängigen Insuline auf dem deutschen Markt.
Erfolg mit der richtigen Insulinstrategie
Es gibt verschiedene Insulinstrategien. Unter der konventionellen Therapie (CT) werden Mischungen aus schnellwirksamem und Verzögerungsinsulin verwendet. Injiziert werden die Mischinsuline normalerweise morgens und abends in einem Verhältnis von 2 : 1. Der schnellwirksame Insulinanteil der Mischungen wirkt zum Frühstück, der Verzögerungsanteil wirkt am stärksten zum Zeitpunkt der Mittagsmahlzeit. Am Abend wirkt der schnellwirksame Anteil des Mischinsulins zum Abendessen, der Verzögerungsanteil stabilisiert den Blutzucker während der Nacht.
Diese einfache Insulinstrategie erlaubt oft nur eine mäßig gute Einstellung. Blutzuckerschwankungen im Tagesverlauf können mit dieser Insulinstrategie nicht korrigiert werden. Man hat nur die Möglichkeit, mehr oder weniger zu essen bzw. sich mehr oder weniger zu bewegen. In diesem Fall ist man wirklich gezwungen, den Tagesverlauf an die Insulinwirkung anzupassen.
ICT: die neue Freiheit
In den 1980er-Jahren wurde die intensivierte Insulintherapie (ICT) die Therapie der Wahl. Sie wird oft auch als funktionelle Insulintherapie bezeichnet. Bei dieser Strategie wird für den Zucker, den der Körper unabhängig von Mahlzeiten selbst bildet, ein Basalinsulin gespritzt. Abhängig von dem Zeitpunkt der Mahlzeit und der Mahlzeitenmenge sowie dem Blutzucker wird zu den Hauptmahlzeiten, je nach Insulintyp auch zu den Zwischenmahlzeiten, schnellwirksames Insulin gegeben – für die Kohlenhydrate und zur Korrektur eines vom Zielwert abweichenden Blutzuckers.
In dieser Therapieform richtet sich das Insulin nach dem Leben. Mit einer intensivierten Insulintherapie ist eine viel präzisere und erfolgreichere Therapie möglich.
BOT, SIT … oder sonst noch was?
Die genannten Strategien werden benötigt, wenn am Tag noch körpereigenes Insulin vorhanden ist. Bei Typ-2-Diabetes ist daher oft nur eine nächtliche Insulingabe vor dem Zubettgehen notwendig, um sicherzustellen, dass der Blutzucker am Morgen normal ist; tagsüber werden weiterhin blutzuckersenkende Tabletten eingenommen. Diese Therapie, bezeichnet als basalunterstützte orale Therapie (BOT), ist eine gute Möglichkeit, um eine Insulintherapie zu beginnen. Unter SIT versteht man die supplementäre Insulintherapie.
Auch diese ist eine Therapieform für Typ-2-Diabetiker, die eine zusätzliche Insulingabe benötigen. Hier wird durch Zugabe von schnellwirksamem Insulin zu den Hauptmahlzeiten die noch vorhandene körpereigene Insulinproduktion ergänzt. Besonders geeignet ist diese Therapie, wenn es nach den Hauptmahlzeiten zu einem ungewollten Blutzuckeranstieg kommt. Für Kinder ist die Insulinpumpentherapie die Therapie der Wahl! Auch viele Erwachsene profitieren davon. Mehr dazu und auch über deren Grenzen finden Sie im folgenden Artikel.
Schwerpunkt XXX
- Welche Insuline man wie einsetzt
- Wenn Menschen mit Insulinpumpe altern
- Bessere Insulintherapie durch CGM: Zahlen, Daten, Fakten
Erschienen in: Diabetes-Journal, 2018; 67 (9) Seite 14-16
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Soziales und Recht
- Aktuelles

4 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
moira postete ein Update vor 11 Stunden, 55 Minuten
Hallo! Ich fahre in den Ferien nach Paris und möchte gerne auf den Eiffelturm steigen. Mein Mann macht sich deshalb große Sorgen, weil die Treppe schon sehr lang ist.
War jemand schon mal dort und hat den einen oder anderen Tipp? -
irenesutter postete ein Update vor 1 Woche, 1 Tag
hallo zusammen
ich bin neu und habe eine Frage an euch:
Wie muss ich vorgehen um defekte Sensoren (freestyle libre 2) bei der Firma Abbot zu reklamieren? Und werden diese zurückerstattet?-
moira antwortete vor 1 Woche
Auf der Seite von freestyle libre gibt es eine Telefonnummer über die man Sendoren reklamieren kann – dauert ein wenig klappt aber gut.
Meistens bekommt man neuen neuen Sensor. -
ole-t1 antwortete vor 6 Tagen, 8 Stunden
Dann bewegen wir uns vermutlich außerhalb von Deutschland? In D ist der Freestyle Libre 2 ja gar nicht mehr erhältlich.
-
-
lena-schmidt hat eine Umfrage erstellt vor 1 Woche, 2 Tagen
Am Montag findet unser nächstes Community-Meetup statt. Kommt gerne vorbei 🙂
https://diabetes-anker.de/veranstaltung/virtuelles-diabetes-anker-community-meetup-im-mai-2026/Wer ist dabei?
Virtuelles Diabetes-Anker Community-MeetUp im Mai – Diabetes-Anker
Wir freuen uns auf das nächste Community-MeetUp am 11. Mai! 1x im Monat treffen wir uns und tauschen uns rund um das Thema Diabetes aus. Die ganze Community ist herzlich eingeladen. […]










