- Begleit-Erkrankungen
Serie „HAUT-Sache Typ-1-Diabetes“ – Teil 1: Diabetes-Technologie kann die Haut verändern
4 Minuten
Bei der Anwendung von Diabetes-Technologie können verschiedene Hautveränderungen auftreten. Ziel ist, diese richtig zu erkennen, zu behandeln und zu verhindern. In der Serie „HAUT-Sache Typ-1-Diabetes“ informieren wir über die häufigsten Veränderungen der Haut, die im Rahmen der Diabetestherapie auftreten können, und den Umgang damit.
Die Diabetes-Technologie hat zu einem deutlich erleichterten Alltag und entscheidenden Therapie-Verbesserungen bei Menschen mit Typ-1-Diabetes beigetragen. Seit mehr als 30 Jahren werden bei Menschen mit Typ-1-Diabetes Insulinpumpen genutzt. Sensoren zum kontinuierlichen Glukose-Messen (CGM) sind seit über zehn Jahren im Einsatz.
In Deutschland nutzten 2023 über 90 Prozent aller Heranwachsenden mit Typ-1-Diabetes einen Sensor und etwa drei Viertel eine Insulinpumpe. Bei Erwachsenen sind die Zahlen (noch) etwas geringer.
Serie „HAUT-Sache Typ-1-Diabetes“
In dieser Beitragsreihe informieren wir über die häufigsten Veränderungen der Haut, die im Rahmen der Diabetestherapie auftreten können, und den Umgang damit. In den kommenden zwei Ausgaben wird zum einen das Vorbeugen der oben beschriebenen Hautveränderungen behandelt und zum anderen, was zu tun ist, wenn Hautveränderungen aufgetreten sind.
Studien zu Hautreaktionen auf Diabetes-Technologie
Im Verlauf der letzten zehn Jahre zeigten sich aber zunehmend Hautreaktionen an den Legestellen von Katheter, Pod (Insulinpumpe ohne Schlauch) oder Sensor. Verschiedene Arbeitsgruppen haben Studien veranlasst und durchgeführt, die Aufschluss darüber geben, wie häufig diese Veränderungen sind.
In diesen Studien wurde gezeigt, dass teilweise zwischen 30 und 90 Prozent der Nutzenden Hautauffälligkeiten aufwiesen. Diese bereiten den Betroffenen oft große Probleme im Alltag und können sogar dazu führen, dass die Pumpen- oder Sensor-Nutzung abgebrochen werden muss.
Umgang mit Hautveränderungen
- Hautveränderungen sind ein häufiges Problem bei Typ-1-Diabetes.
- Gute Hautpflege kann vor Problemen schützen.
- Bei ausgeprägten Problemen immer das Diabetes-Team verständigen.
Hautveränderungen beim Einsatz von Sensor, Katheter oder Pod
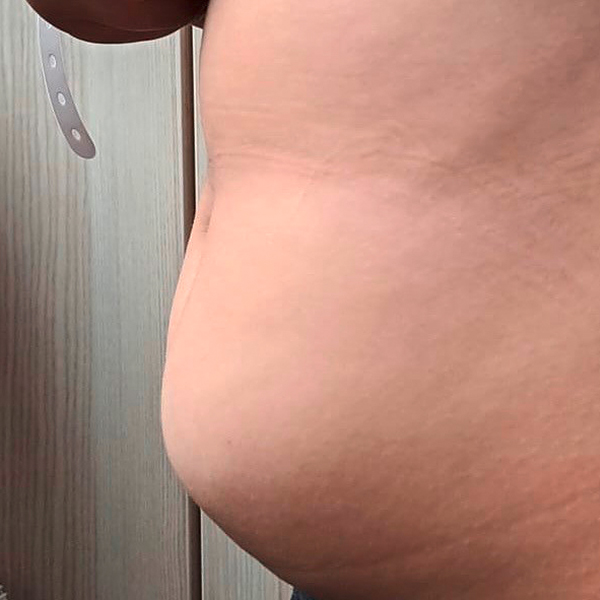
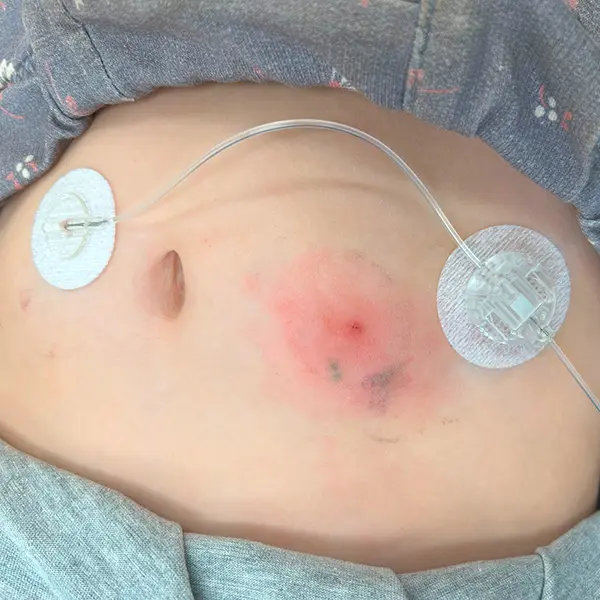
Durch die Insulintherapie kann es zu vielerlei Hautveränderungen kommen. Häufig kann man Lipohypertrophien beobachten (Abbildung 1). Dies sind Verhärtungen an der Haut durch zu häufige Insulin-Injektionen in die gleiche Hautstelle. Nutzt man diese verdickten und verhärteten Stellen, wirkt das Insulin nicht bzw. verzögert.
Injektions- und Katheter-Stellen sollten daher unbedingt regelmäßig gewechselt werden. Seltener ist das „Wegschmelzen“ des Unterhautfettgewebes, die Lipoatrophie (Abbildung 2), als Reaktion auf Zusatzstoffe des Insulins. Eine solche Veränderung muss dringend mit dem behandelnden Diabetes-Team besprochen werden.
Ekzeme – entzündliche Hautreaktionen
Deutlich störender für Kinder und Jugendliche als Lipohypertrophien sind Ekzeme. Hierbei handelt es sich um entzündliche Hautreaktionen, die verschiedene Auslöser haben können. Zwischen 10 und 20 Prozent der Menschen mit Diabetes zeigen solche Hautveränderungen. Oft sind diese Ekzeme eine Reaktion auf das Pflaster von Pumpe oder Sensor.
Man unterscheidet irritative Kontaktekzeme von allergischen Kontaktekzemen:
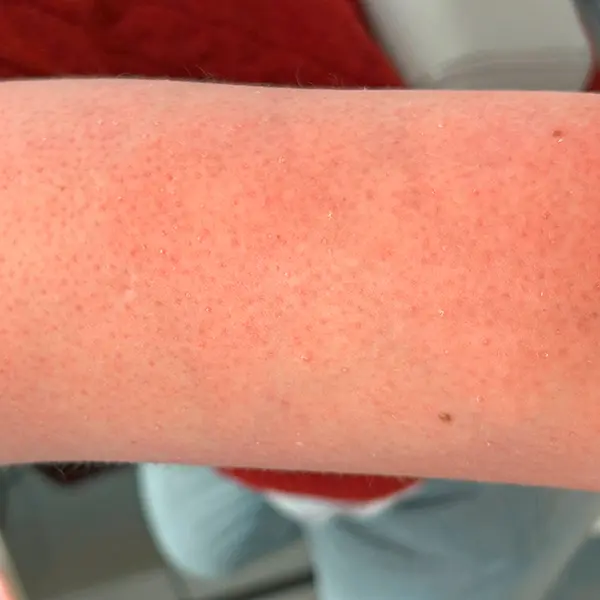
Irritative Kontaktekzeme (Abbildung 3) sind durch äußere Reize wie das Abdecken der Haut mit Pflastern bedingt. Das Ekzem kann bereits nach wenigen Stunden Tragedauer auftreten und zeichnet sich dadurch aus, dass es mal da ist, mal nicht. Neben Rötung und Schmerzen kann es auch trockene und schuppende Anteile geben.
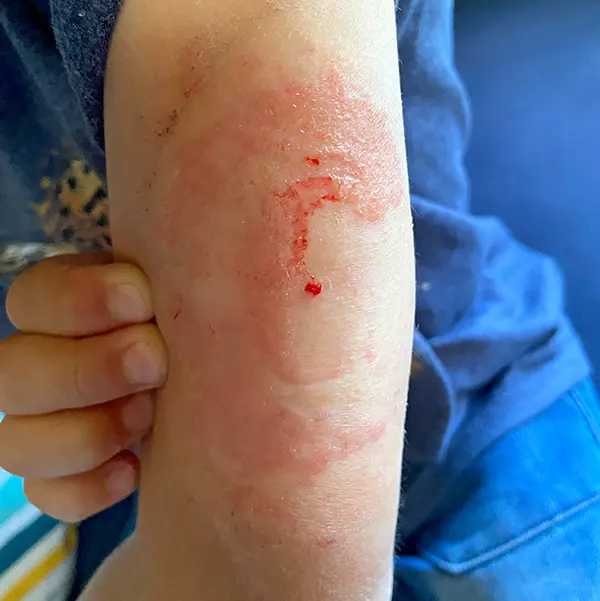
Das allergische Kontaktekzem (Abbildung 4) tritt viel seltener auf. Es muss erst eine Sensibilisierung stattfinden. Das heißt, dass das Ekzem erst nach wiederholtem Kontakt mit einem Allergen auftritt. Die Reaktionen sind häufig viel stärker ausgeprägt als beim irritativen Kontaktekzem. Neben starker Rötung, Schuppung und Nässen können auch Bläschen entstehen.
Der Juckreiz ist meist kaum aushaltbar, sodass die Geräte früher entfernt werden müssen. Ist die Hautbarriere nicht intakt, wie beispielsweise beim Atopischen Ekzem (Neurodermitis) oder der Xerosis cutis (von altgriechisch: xēros – trocken, dürr und derma – Haut; also sehr trockene Haut), ist das Risiko für die Entwicklung eines Kontaktekzems erhöht.
Weitere mögliche Hautprobleme
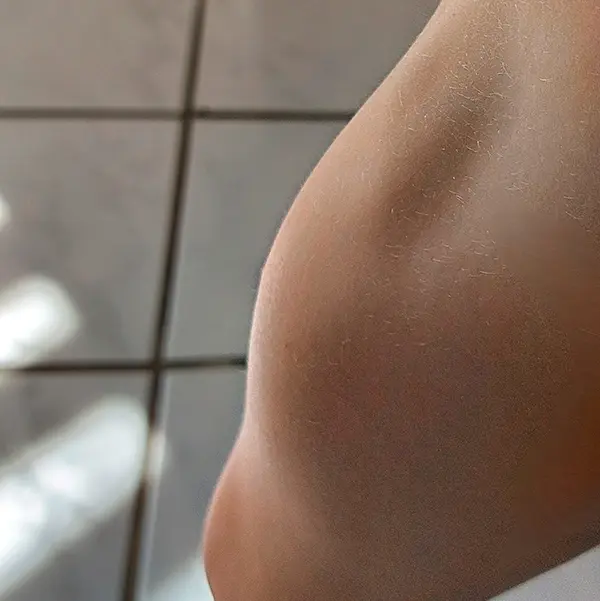
Manche Menschen neigen zu „Reibeisenhaut“ (Abbildung 5) oder Keratosis pilaris (von lateinisch: keratosis – schuppige Haut, Verhornung und pilaris – Haar). In einer Studie wurde diese Hautveränderung bei über einem Drittel der Teilnehmenden beobachtet. Die Haut, vor allem an den Oberarmen, fühlt sich dann sehr rau an.
Trockene Haut und „Reibeisenhaut“ erhöhen das Risiko für Hautveränderungen unter Diabetestherapie um das Zwei- bis Fünffache. Es ist daher ratsam, die Haut gut zu pflegen, zum Beispiel mit Peelings und Lotionen (Pflegetipps im kommenden Diabetes-Anker 4/2026). Ein Frühsymptom für Hautveränderungen ist der Juckreiz. Er tritt häufig in Kombination mit trockener oder geröteter Haut auf.
Wenn es zu einer bakteriellen Entzündung an einer Wunde oder Einstichstelle kommt, kann dort ein Abszess (Abbildung 6) entstehen. Bei einem Abszess sammelt sich Eiter an und er muss gegebenenfalls eröffnet und entleert werden.
Anzeichen dafür sind eine Rötung an der Einstichstelle mit Vorwölbung, Überwärmung, Schmerzen und vielleicht eine gelbe Pustel in der Mitte der Rötung. Abszesse sind zum Glück nur selten, müssen bei Auftreten aber schnell und konsequent behandelt werden.

Für Beiträge in der Rubrik Eltern und Kind kooperiert der Diabetes-Anker u.a. mit der Deutschen Gesellschaft für pädiatrische und adoleszente Endokrinologie und Diabetologie (DGPAED). Der Verband setzt sich dafür ein, die Versorgung von Kindern und Jugendlichen mit Diabetes und anderen Stoffwechselerkrankungen zu erhalten und zu verbessern.
von Dr. Jessica Bokelmann, Dr. Mareike Niemeyer und Kathrin Genzel
Erschienen in: Diabetes-Anker, 2026; 75 (3) Seite 46-47
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Technik
Intelligente Einlegesohle: Sensortechnik soll Füße bei Diabetes schützen

2 Minuten
- Aus der Community
Die Kunst des Krieges: Kenne den Diabetes und dich selbst!

9 Minuten
Keine Kommentare
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
moira postete ein Update vor 2 Wochen, 5 Tagen
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 3 Wochen, 5 Tagen
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 3 Wochen, 3 Tagen
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-
-
thomas55 postete ein Update vor 1 Monat
Hallo,
ich habe zur Zeit die Medtronic Minimed 670G mit Libre als Sensor. Ich überlege, auf die 780G als AID mit dem Simplera umzusteigen. Hat jemand Erfahrung mit diesem Sensor? Wie sieht es mit der Verfügbarkeit aus? In der Vergangenheit wurden Neukunden der 780G nicht mit dem Simplera beliefert sondern nur Kunden, die die 780G schon länger nutzen. Das hat sich nach Aussagen von Medtronic-Mitarbeitern beim T1day heute genau umgekehrt. Mein Doc hat das vestätigt. Für mich als neuer Bezieher der 780G gut, für die Bestandskunden schlecht.
Danke vorab und bleibt gesund (von unserem Typ 1 lassen wir uns das Leben dank Technik nicht vermiesen!)
Thomas55-
crismo antwortete vor 1 Woche
Hi Thomas 🙂
Ja genau für Bestandskunden bekommt man den Simplera leider nicht. Ich habe / hatte jetzt 8 Jahre lang die Pumpen von Medtronic. Aktuell hab ich die 780g noch bis Ende März, dann Wechsel ich zur Ypsopumpe.
Ich war eigentlich immer zufrieden mit der Pumpe und den Sensoren. Doch seit gefühlt einem Jahr sind die Guardian 4 Sensoren so schlecht geworden. Ich war dauerhaft damit beschäftigt, einen Sensor nach dem anderen zu reklamieren. Die Sensoren hielten bei mir nur max. 4-5 Tage. Danach war Schluss. Verschiedene Setzstellen wurden getestet, auch der Transmitter wurde getauscht. Aber es half alles nichts.Jetzt werde ich wechseln. Den Simplera wollte ich dann einfach nicht noch länger abwarten. Denn Bestandskunden hatten da leider das nachsehen. Schade Medtronic!!!
-
thomas55 antwortete vor 1 Woche
@crismo: Ich habe mich nun auch für die Ypsopump entschieden. Ich wollte von medtronic Angebote für die 780 und den Simplera haben für die Krankenkasse zur Übernahme der Kosten. Ausserdem wollte ich eine Zusicherung haben, dass ich den Simplera überhaupt bekomme. Nach einer Woche kam das Angebot für die 780 per Post, von einem Angebot für den Simplera kein Wort. Ich bin privat versichert und muss an medtronic zahlen und dann eine Erstattung von der Krankenkasse beantragen. Weil der Simplera mehr als das Doppelte vom Libre kostet, wollte ich das der Krankenkasse vorher offenlegen. Dann habe ich eine Mail an medtronic geschrieben, nach 2 Wochen keine Reaktion. Dann habe ich mich für die Ypsopump entschieden. Das Angebot kam am nächsten Tag per Mail. Das ist für mich Service! Jetzt warte ich auf Zustimmung der Krankenkasse und dann Tschüss medtronic. Schade, ich finde die Pumpen (seit 12 Jahren genutzt) gut.
-