- Aktuelles
Insulin- und Inkretin-Injektionen: Wechseln, prüfen, pflegen – so bleiben Spritz-Stellen gesund
4 Minuten

Damit Insulin wie gewünscht die Glukosewerte senken kann, sind nicht nur die richtige Dosierung und der richtige Zeitpunkt entscheidend, sondern auch die Stelle für die Injektionen. Diese ist sowohl für die Therapie mit Spritze, Insulin-Pen oder Insulin-Pumpe als auch bei zu injizierenden Inkretin-Medikamenten bei Typ-2-Diabetes relevant.
Ein sorgfältiger Umgang mit den Spritz- und Kanülen-Stellen hilft, Hautprobleme, Infektionen und Glukose-Schwankungen zu reduzieren. Das Prinzip „wechseln, prüfen, pflegen“ unterstützt dabei.
Ein Spritzstellen-Wechsel ist wichtig
Wird Insulin immer wieder in dieselbe Hautstelle gespritzt oder die Kanüle für die Insulinpumpe über längere Zeit an derselben Stelle getragen, kann sich das Unterhaut-Fettgewebe verändern. Der Überbegriff dafür lautet Lipodystrophie (Fettgewebs-Störung).
Diese kann sich zeigen als:
- Lipoatrophie (auch Lipatrophie): Dellen im Fettgewebe,
- Lipohypertrophie: Verdickungen oder Verhärtungen, auch als „Lipos“ bezeichnet.
Diese Veränderungen sind häufig nicht schmerzhaft und bleiben deshalb lange unbemerkt. Oft entstehen beim Spritzen Lieblingsstellen, die trotz Veränderungen weiterhin benutzt werden. In diesen Bereichen wird Insulin jedoch unregelmäßig oder verzögert aufgenommen. Die Folgen können stark schwankende Glukosewerte, unerklärliche Unter- und Überzuckerungen und ein erhöhter Insulinbedarf sein. Die Rückbildung von Lipohypertrophien ist möglich, wenn über einen längeren Zeitraum nicht mehr in diese Bereiche injiziert wird.
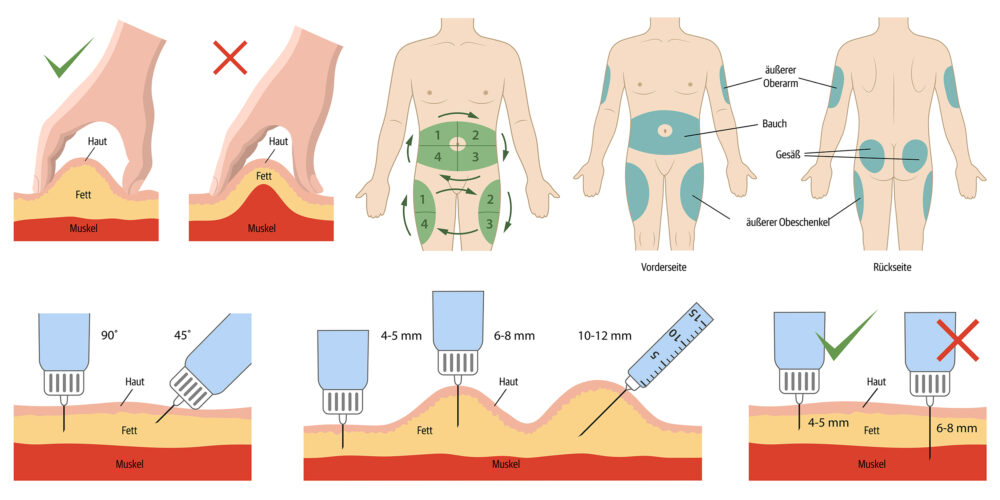
Schematische Darstellung der empfohlenen Insulin-Injektionstechnik
Beim Spritzen von Insulin bzw. dem Setzen der Kanülen bei der Insulinpumpen-Therapie ist es sinnvoll, die Stellen regelmäßig zu wechseln – zum Beispiel nach einem festen Schema. Dabei gilt: Je kürzer die Kanüle von Spritze, Insulinpen oder Pumpen-Kanüle ist, desto eher funktioniert eine senkrechte Injektion ohne vorheriges Bilden einer Hautfalte. Sonst besteht das Risiko, statt das Insulin ins Unterhaut-Fettgewebe in einen Muskel zu spritzen.
Geeignete Stellen für die Injektion
Insulin wird ins Unterhaut-Fettgewebe verabreicht. Dafür eignen sich nicht alle Regionen des Körpers. Empfohlen wird die Injektion in folgende Regionen:
- der Bauch (mit etwa zwei Fingerbreiten Abstand zum Bauchnabel),
- die Außenseiten der Oberschenkel,
- das Gesäß,
- das Hüftgold,
- ggf. die Rückseiten der Oberarme.
Für das Insulin ist der Bauch die beliebteste Spritzstelle, da es dort meist am schnellsten wirkt und diese Region im Alltag gut zugänglich ist. NPH-Insuline, also trübe lang wirksame Insuline, sollten ins Gesäß oder in den Oberschenkel injiziert werden, da sie eben langsam aufgenommen werden sollen. Bei lang wirksamen Insulin-Analoga spielt diese Verzögerung keine wesentliche Rolle. Dennoch wird auch hier für länger wirksames Insulin oft das Gesäß oder der Oberschenkel genutzt. Wichtig: Auch hier gilt, regelmäßig zwischen den Bereichen zu wechseln. Der Oberarm eignet sich vor allem dann, wenn die Injektion nicht selbstständig durchgeführt wird und ausreichend Unterhaut-Fettgewebe vorhanden ist.
Wohin man nicht spritzen sollte
Nicht jede Hautstelle eignet sich für eine Injektion. Neben den Lipodystrophien sind auch blaue Flecken (Hämatome), Leberflecken, Dehnungsstreifen, Wunden, entzündete Haut und Tätowierungen tabu. Eine Insulin-Injektion über den Pen oder eine Pumpen-Kanüle direkt neben einem sitzenden Glukosesensor ist ebenfalls nicht zu empfehlen. Bei Unsicherheiten ist es sinnvoll, das Diabetes-Team einzubeziehen, um gemeinsam nach den Injektionsstellen zu sehen.
So funktioniert der Wechsel der Spritzstellen
Für jede Injektion sollte eine neue Einstichstelle gewählt werden. Auch innerhalb einer Körperregion lohnt sich ein planvoller Wechsel, zum Beispiel in Reihen oder im Kreis. Rotations-Schemata helfen dabei, einzelne Haut-Areale nicht zu überlasten. Zwischen zwei Einstichen sollte ein Abstand von mindestens einem Zentimeter eingehalten werden.
Insulin injizieren
- Regelmäßiges Wechseln, sorgfältiges Prüfen und gezielte Pflege der Injektions- und Kanülenstellen helfen, Hautveränderungen zu verhindern und eine gleichmäßige Insulinwirkung sicherzustellen.
- So lassen sich Glukose-Schwankungen reduzieren und die Stoffwechsel-Situation stabilisieren.
- Selbst beim Nutzen moderner Diabetes-Technologien bleibt die Spritz- oder Kanülenstelle ein entscheidender Faktor für stabile Glukoseverläufe.
Hautfalte manchmal sinnvoll
Ob eine Hautfalte beim Spritzen gebildet werden sollte, hängt vom Alter, vom Körperbau und von der verwendeten Länge der Kanüle ab. Bei Kleinkindern und sehr schlanken Menschen wird grundsätzlich empfohlen, eine Hautfalte zu bilden und bevorzugt eine kurze 4-Millimeter-Kanüle zu verwenden. So lässt sich eine Injektion in den Muskel vermeiden. Bei Kindern und Jugendlichen ist eine Hautfalte ab einer Kanülen-Länge von 5 Millimeter sinnvoll, bei Erwachsenen ab 6 Millimeter. Generell lautet die Empfehlung, die Insulin-Injektion senkrecht durchzuführen.
Kanülen regelmäßig wechseln
Kanülen für Insulinpens sind Einmalprodukte, für jede Injektion sollte eine neue Kanüle verwendet werden. Das Wiederverwenden kann unter anderem zu einer Verletzung der Haut durch stumpfe Kanülen führen und dadurch Schmerzen verursachen und eine vermehrte Narbenbildung an der betroffenen Stelle. Des Weiteren kann es zu Verstopfungen der Kanüle durch auskristallisiertes Insulin, zu Luftblasen und somit Dosier-Ungenauigkeiten kommen. Bei der Insulinpumpen-Therapie ist darauf zu achten, die Kanüle mit Katheter, je nach Modell, alle zwei bis sieben Tage zu wechseln und dabei stets eine neue Stelle zu wählen.
Die Haut gut pflegen
Eine gesunde Haut bildet die Grundlage für eine zuverlässige Insulin-Aufnahme. Die Haut sollte sauber und trocken gehalten werden, wobei normale tägliche Hygiene ausreichend ist. Fetthaltige Cremes sollten nicht direkt vor der Injektion oder dem Setzen der Kanüle verwendet werden. Vor dem Setzen einer Insulinpumpen-Kanüle ist eine Haut-Desinfektion empfehlenswert. Pflegende Produkte können bei trockener Haut außerhalb der Spritzzeiten angewendet werden. Auf Injektionen durch Kleidung sollte verzichtet werden, da dies die Hygiene und die Funktion der Kanüle beeinträchtigen kann.
Informationsbroschüre für Behandelnde
Der Verband der Diabetes-Beratungs- und Schulungsberufe in Deutschland e.V. (VDBD) bietet Informationsmaterial für die Injektions-Therapie bei Diabetes für medizinisches Personal zum Download an:
➤ Leitfaden zur Injektion bei Diabetes mellitus (PDF-Datei, 2,7 MB)
Tipps gelten auch für Inkretine
Wirkstoffe aus der Gruppe der Glucagon-like-Peptide-1-Rezeptor-Agonisten (GLP-1-RA) müssen fast alle wie Insulin ins Unterhaut-Fettgewebe gespritzt werden. Auch wenn hier die Häufigkeit der Injektionen meist deutlich geringer ist, gelten die gleichen Tipps wie für Insulin. Gewöhnlich wird hierfür der Bauch zur Injektion genutzt.
von Juliane Ehrmann
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Ernährung
Eiweiß: Trend-Nährstoff und vielseitiger Sattmacher

4 Minuten
- Ernährung
Rezept für Eiweißbrot mit Sonnenblumenkernen

2 Minuten
Keine Kommentare
Diabetes-Anker-Newsletter
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Über uns
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
Community-Frage
Mit wem redest du
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
Werde Teil unserer Community
Community-Feed
-
moira postete ein Update vor 1 Woche, 1 Tag
Ich hatte am letzten Wochenende viel Spaß mit Bluetooth: meine Pumpe und mein Handy wollten sich 1Stunde lang nicht koppeln – bis mein Mann auf die Idee kam es könnte an den 3 Bluetooth Controllern liegen mit denen gerade im selben Raum gespielt wurde. Mit genug Abstand klappte alles wieder hervorragend. 🙄
-
bloodychaos postete ein Update vor 2 Wochen, 1 Tag
Hat noch jemand Probleme mit dem Dexcom G7? Nachdem ich letztes Jahr im Sommer über drei Monate massive Probleme mit dem G7 hatte bin ich zum G6 zurückgewechselt. Jetzt zum Jahreswechsel bzw. jetzt Ende Februar wollte ich dem G7 mal wieder eine Change geben. Ich war davon ausgegangen, dass die Produktionsprobleme inzwischen behoben sind. Aber spätestens am dritten Tag habe ich massive Abweichungen von 50 – 70 mg/dL. Setzstellenunabhängig. Meine aktuellen G7 wurden im Dezember 2025 produziert. Also sollten die bekannten Probleme längst behoben worden sein. Zuerst lief es die ersten Monate von 2025 mit dem G7 super, aber im Frühjahr 2025 fingen dann die Probleme an und seitdem läuft der G7 nicht mehr bei mir, obwohl alle sagen, dass die Probleme längst behoben seien und der Sensor so toll funktioniert. Ich habe echt Angst. Mir schlägt das sehr auf die Psyche. Zumal ich die TSlim nutze, die nur mit Dexcom kompatibel ist und selbst wenn ich zur Ypsopump wechsel ist da der Druck, dass es mit dem Libre3 funktionieren MUSS. Ich verstehe nicht, warum der G7 bei allen so super läuft, nur ich bin die Komische, bei der er nicht funktioniert.
-
ole-t1 antwortete vor 1 Woche, 6 Tagen
Kleine Ergänzung zum MeetUp von gestern.
Wenn ein “klassischer” Pumpenbetrieb ohne AID/Loop eine Option ist, dann tut sich eine breite Auswahl an CGM auf, die momentan auf dem deutschen Markt verfügbar sind:
Freestyle Libre 3 bzw. 3+
Dexcom G7
Dexcom G6 (noch)
Medtronic Guardian 4 (nur mit Medtronic-Pumpe)
Medtronic Simplera (nur mit Medtronic-Pumpe oder -Smartpen)
Eversense (implantiert für 1/2 Jahr, wird oft bei Pflasterallergien genutzt)
Accu-Chek Smartguide CGM
Medtrum Touchcare Nano CGMIch würde schätzen, dass die Reihenfolge ungefähr den Verbreitungsgrad widerspiegelt. Von Medtrum würde ich mir z.B. keinen grandiosen Kundenservice erhoffen. Aber wer weiß…?
Mag sein, dass ich etwas vergessen habe, aber die wichtigesten müssten dabei sein.
-
-
thomas55 postete ein Update vor 2 Wochen, 6 Tagen
Hallo,
ich habe zur Zeit die Medtronic Minimed 670G mit Libre als Sensor. Ich überlege, auf die 780G als AID mit dem Simplera umzusteigen. Hat jemand Erfahrung mit diesem Sensor? Wie sieht es mit der Verfügbarkeit aus? In der Vergangenheit wurden Neukunden der 780G nicht mit dem Simplera beliefert sondern nur Kunden, die die 780G schon länger nutzen. Das hat sich nach Aussagen von Medtronic-Mitarbeitern beim T1day heute genau umgekehrt. Mein Doc hat das vestätigt. Für mich als neuer Bezieher der 780G gut, für die Bestandskunden schlecht.
Danke vorab und bleibt gesund (von unserem Typ 1 lassen wir uns das Leben dank Technik nicht vermiesen!)
Thomas55