- Behandlung
Mundgesundheit: Was Diabetes und Parodontitis verbindet
7 Minuten

Unter „Parodontose“ verstanden früher viele eine Zahnfleischentzündung. Korrekt heißt es „Parodontitis“ und meint eine Entzündung des gesamten Zahnhalteapparats. Was bedeutet das für Betroffene? Wie beeinflussen sich Diabetes und Parodontitis gegenseitig? Das erklärt Prof. Dr. Peter Eickholz (Uniklinik Frankfurt).
Die Mundschleimhaut ist, wie andere Körperoberflächen auch, von Bakterien besiedelt. Das ist nicht schlimm. Auf den Oberflächen (Haut, Mund-, Darmschleimhaut) kommt unser Körper zumeist unbeschadet mit Bakterien zurecht. In vielen Fällen unterstützen Bakterien sogar wichtige Körperfunktionen, z. B. die Verdauung, und sind deshalb nützlich.
Unsere Zähne sind einzigartige Festkörper, die diese Körperhülle durchstoßen – das existiert im menschlichen Organismus nur an dieser Stelle. Zähne wurzeln im Knochen und ragen in den von Bakterien besiedelten Mundraum (s. Abb. 1).
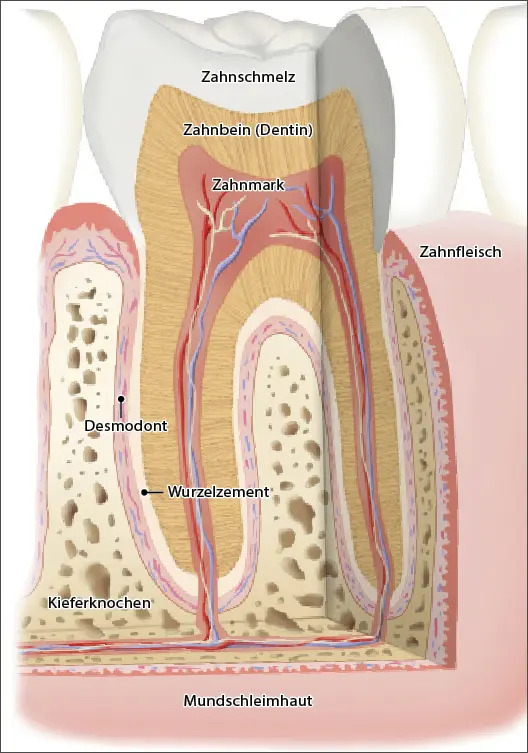
Was ist eigentlich Parodontitis?
Einige der Mundbakterien haben die Fähigkeit, sich an die Zahnoberflächen anzuheften und sich dort zu vermehren. So entstehen im Laufe der Zeit bakterielle Zahnbeläge (Biofilm), die sich besonders am Zahnfleischrand ausbreiten (s. Abb. 2). Deshalb hat der Körper eine Abwehr entwickelt, die ein Eindringen von Bakterien zwischen Zahnoberfläche und Zahnfleischsaum in das Körperinnere mit Bindegewebe und Knochen verhindert, denn: Im Körperinneren verursachen Bakterien erhebliche Probleme.
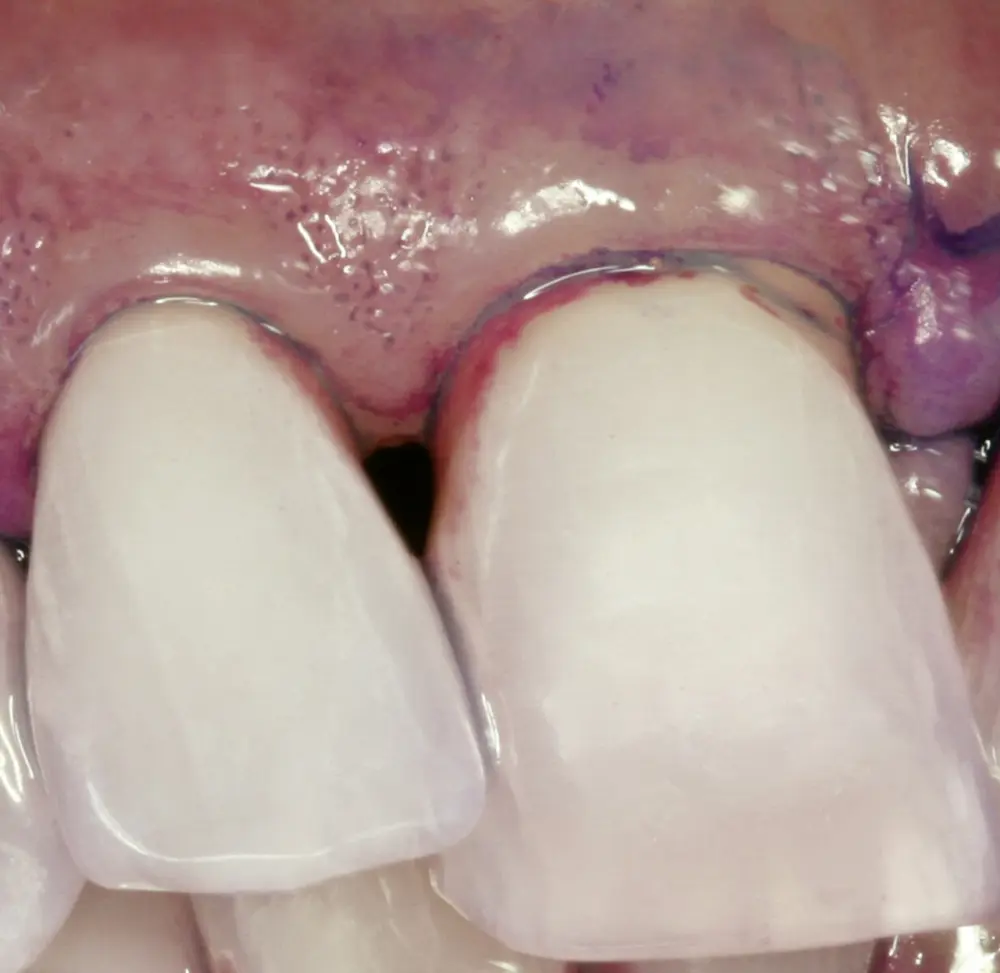
Dieser Abwehrmechanismus macht sich als Entzündung des Zahnfleischsaums (Gingivitis) bemerkbar. Werden die bakteriellen Zahnbeläge entfernt, klingt diese Gingivitis nach wenigen Tagen ab. In der Auseinandersetzung von bakteriellem Reiz und der Abwehrlage des Körpers kommt es bei wenigen Menschen früher oder bei den meisten später zu Entgleisungen dieser Infektabwehr.
Die körpereigene Verteidigungslinie kann dann der Belagerung durch die Bakterien nicht mehr standhalten und weicht vor ihnen zurück. Die Folge: Der Körper zerstört auf der “Flucht” vor den Bakterien Bindegewebe und Knochen des Zahnhalteapparats (Parodont). Diese entzündliche Zerstörung des Parodonts wird Parodontitis genannt. Die Zähne verlieren ihren Halt, was am Ende zum Verlust der betroffenen Zähne führen kann.
Symptome und Folgen einer Parodontitis
Die chronische Entzündung Parodontitis hängt einerseits von der Abwehrlage des Körpers ab, bildet aber andererseits eine große Wundfläche, die allerdings für den Betroffenen nicht sichtbar in den Zahnfleischtaschen versteckt ist und deswegen in der Größe oft unterschätzt wird. Über diese verborgene Wunde können Bakterien über die Blutgefäße in den gesamten Körper verschleppt werden und ihn so beeinflussen. Es ist also verständlich, dass der gesamte Körper auf eine Entzündung, wie sie eine schwere Parodontitis bedeutet, reagiert.
Parodontitis ist durch Zahnfleischbluten, Mundgeruch, Zahnfleischtaschen, Zahnfleischrückgang, Zahnlockerung sowie Zahnwanderung gekennzeichnet und kann unbehandelt zu Zahnverlust führen. Neben dem Mundhygieneverhalten (Entfernung der bakteriellen Zahnbeläge) beeinflussen die genetische Veranlagung und Risikofaktoren wie sozialer Status, Rauchen und Allgemeinerkrankungen wie Diabetes das Krankheitsentstehen und erhöhen das Risiko, zu erkranken.
Wie kann man selbst eine Parodontitis erkennen?
Am Anfang ist für den Betroffenen nicht zu unterscheiden, ob er (noch) nur eine Zahnfleischentzündung oder bereits eine Parodontitis hat. Beiden Erkrankungen ist gemeinsam, dass sie mit Zahnfleischbluten einhergehen. In vielen Fällen kommt Mundgeruch hinzu.
Zu Beginn kann eine Parodontitis noch leicht behandelt werden. Erst, wenn die Zerstörung bereits weit fortgeschritten ist, werden Zähne beweglich, geht das Zahnfleisch deutlich zurück, und es kommt zu Zahnfleischeiterungen. Jetzt ist eine Behandlung sehr viel aufwendiger und langwieriger. Deshalb ist es so wichtig, dass eine Parodontitis möglichst frühzeitig erkannt und behandelt wird.
Jeder sollte seinen Zahnarzt bitten, im Rahmen der regelmäßigen Kontroll- und Vorsorgeuntersuchungen den Zustand seines Zahnhalteapparats zu überprüfen. Mit dem Parodontalen Screening Index (PSI) kann der Zahnarzt schnell und unproblematisch feststellen, ob der Zahnhalteapparat behandelt werden muss. Diese Untersuchung dauert nicht lange und wird alle zwei Jahre von den Krankenkassen bezahlt.
Diabetiker sollten PSI alle zwei Jahre bestimmen lassen
Ein Diabetiker, bei dem bisher noch keine Parodontitis gefunden wurde, sollte den PSI mindestens alle zwei Jahre bestimmen lassen. Ein Code 0 bedeutet, dass alles in Ordnung ist. Bei Code 1 (flache Zahnfleischtaschen, aber Zahnfleischbluten) und Code 2 (flache Zahnfleischtaschen, aber Zahnstein) liegt normalerweise nur eine Zahnfleischentzündung vor, die mit verbesserter Mundhygiene (Code 1) und Zahnsteinentfernung (Code 2) beseitigt werden kann.
Eine professionelle Zahnreinigung (PZR) ist hilfreich, weil sich auf gereinigten Zähnen Plaque (Zahnbelag) leichter im Zaum halten lässt; Plaquefreiheit von eigener Hand herzustellen, ist mühsamer. Stellt der Zahnarzt einen Code 3 (Zahnfleischtaschen von 3,5 bis 5,5 mm) oder sogar Code 4 (Zahnfleischtaschen tiefer als 5,5 mm) fest, muss allerdings eine gründliche Untersuchung durchgeführt werden, um das Ausmaß der Erkrankung und den Behandlungsumfang feststellen zu können. Dafür werden die Zahnfleischtaschen und der Gewebeverlust an allen Zähnen gemessen und Röntgenbilder angefertigt.
Duo infernale: Parodontitis und Diabetes
Diabetes ist eine Erkrankung, die verschiedene Organe betrifft und deshalb auch verschiedene Ärzte beschäftigt. Das Ziel jeder Behandlung ist eine optimale Einstellung des Zuckerstoffwechsels, um den Langzeitfolgen des Diabetes vorzubeugen. Neben den schon lange bekannten Folgeerkrankungen wird heute auch von der Parodontitis als einer weiteren wichtigen Diabetesfolgeerkrankung gesprochen.
So haben Diabetiker im Vergleich zu Nichtdiabetikern ein dreifach erhöhtes Risiko, an Parodontitis zu erkranken. Eine unbehandelte schwere Parodontitis erschwert wiederum bei Diabetikern die Stoffwechselkontrolle und verschlechtert die Einstellung des Zuckerstoffwechsels.
Diabetes befeuert Parodontitis
Bei Menschen mit Diabetes findet sich häufiger eine Parodontitis, die Parodontitis verläuft schwerer und sie verlieren mehr Zähne als ansonsten vergleichbare Menschen ohne Diabetes. Unabhängig vom Diabetestyp sind die durchschnittliche Tiefe der Zahnfleischtaschen und der durchschnittliche Verlust der Verankerung der Zahnwurzel im Kieferknochen mit Rückgang aller parodontalen Strukturen und Knochenabbau bei Diabetes mellitus deutlich erhöht. Sowohl Typ-1- als auch Typ-2-Diabetes gelten nachweislich als Risikofaktor für Parodontitis.
Hier erfahren Sie mehr zum Thema Parodontitis
- Homepage der Deutschen Gesellschaft für Parodontologie: www.dgparo.de/startseite
- Hier finden Sie einen Zahnarzt, der sich besonders mit Parodontitis auskennt: www.dgparo.de/parodontitis/spezialisten_mastersuche
Das erhöhte Risiko, bei Vorliegen eines Diabetes an Parodontitis zu erkranken, steht im direkten Zusammenhang mit der Kontrolle des Blutzuckerspiegels. Ist ein Diabetiker gut eingestellt, trägt er kein erhöhtes Risiko und spricht ähnlich gut auf eine Behandlung der Parodontitis an wie Nichtdiabetiker. Mit schlechterer Kontrolle der Blutzuckerwerte hingegen nimmt das Risiko für die Zerstörung des Zahnhalteapparats und für Zahnverlust zu.
Botenstoffe begünstigen Entzündungen
Erhöhte Blutzuckerwerte führen dazu, dass sich der Zucker im Blut an wichtige Blutbestandteile bindet. Dabei entstehen die Advanced Glycation Endproducts (AGEs). Zum einen können diese “verzuckerten” Blutbestandteile ihre eigentliche Funktion nicht mehr im vollen Ausmaß erfüllen. Zum anderen lösen sie die Produktion und Ausschüttung von Botenstoffen ins Blut aus, die Entzündungen begünstigen. AGEs schalten also das Blutgefäßsystem auf Entzündung, was auch die Entzündung im Zahnhalteapparat verstärkt und die Zerstörung des Knochens beschleunigt.
Parodontitis befeuert Diabetes mellitus
Wie bei anderen chronischen Entzündungen weisen Diabetiker mit einer Parodontitis eine schlechtere Stoffwechseleinstellung auf als parodontal gesunde Diabetiker. Mit Zunahme der Tiefe der Zahnfleischtaschen oder des entzündeten parodontalen Gewebes steigt auch der HbA1c-Wert an, mit dem die Güte der Stoffwechseleinstellung gemessen wird. Bei schweren Parodontitisformen ist es schwieriger, den Blutzucker einzustellen.
Außerdem war bei Typ-2-Diabetikern mit schwerer Parodontitis im Vergleich mit parodontal gesunden oder parodontal leicht erkrankten Diabetikern die Sterblichkeit aufgrund von Herzkranzgefäßverengung 2,3-fach und aufgrund von einer diabetischen Nierenerkrankung 8,5-fach sowie durch ein Nierenversagen 3,5-fach erhöht.
Wie verschlechtert Parodontitis die Stoffwechseleinstellung?
Menschen mit einer unbehandelten schweren Parodontitis haben um ihre Zähne eine große, verborgene, entzündete Wundfläche. Bei jeder Berührung des Zahnfleischs, z. B. beim Essen oder beim Zähneputzen, kommt es zu Blutungen. Ein häufiges Zeichen für Zahnfleischentzündung, aber auch für eine unbehandelte Parodontitis, ist Zahnfleischbluten. Bei diesen Blutungen können aus den Zahnfleischtaschen, die voll von Bakterien sind, Bakterien in den Blutkreislauf übertreten.
Die Bakterien im Blut verursachen eine entzündliche Reaktion. Sie werden zwar nach kurzer Zeit vom Immunsystem beseitigt, aber solange die Parodontitis nicht erfolgreich behandelt wurde, geschieht dies mehrmals am Tag, über Wochen, Monate und Jahre. Auch so wird der gesamte Körper förmlich auf Entzündung geschaltet.
Eine Folge dieser chronischen entzündlichen Reaktion ist, dass die Rezeptoren blockiert werden, an denen das Insulin bewirkt, dass der im Blut kreisende Zucker in Körperzellen eingebaut und so im Gewebe gespeichert werden kann. Obwohl also genug Insulin vom Körper produziert wird, kann es an den entsprechenden Rezeptoren nicht wirken. Dieses Phänomen nennt man Insulinresistenz.
Parodontitis bekämpfen – aber wie?
Typ-2-Diabetes und Parodontitis befeuern sich also gegenseitig. Wie kann dieser Teufelskreis durchbrochen werden? Menschen mit Diabetes sollten ihren Zahnarzt in jedem Fall darum bitten, den Zustand ihres Zahnhalteapparats zu überprüfen. Je früher eine Parodontitis erkannt wird, desto einfacher ist die Behandlung.
Eine erfolgreiche Behandlung der parodontalen Entzündung kann nicht nur die lokalen Symptome der Erkrankung des Zahnhalteapparats und damit Zahnverlust vermindern (s. Abb. 3 u. 4), sondern auch die Stoffwechseleinstellung verbessern. Die Reduktion des HbA1c-Werts lag bei Typ-2-Diabetikern drei Monate nach einer nichtchirurgischen Parodontitisbehandlung zwischen 0,4 und 0,5 Prozent, was durchaus nennenswert ist.
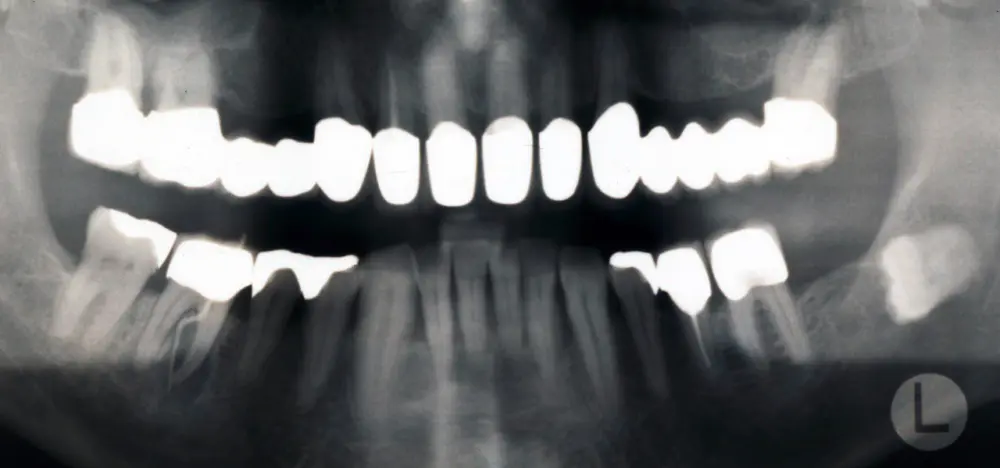
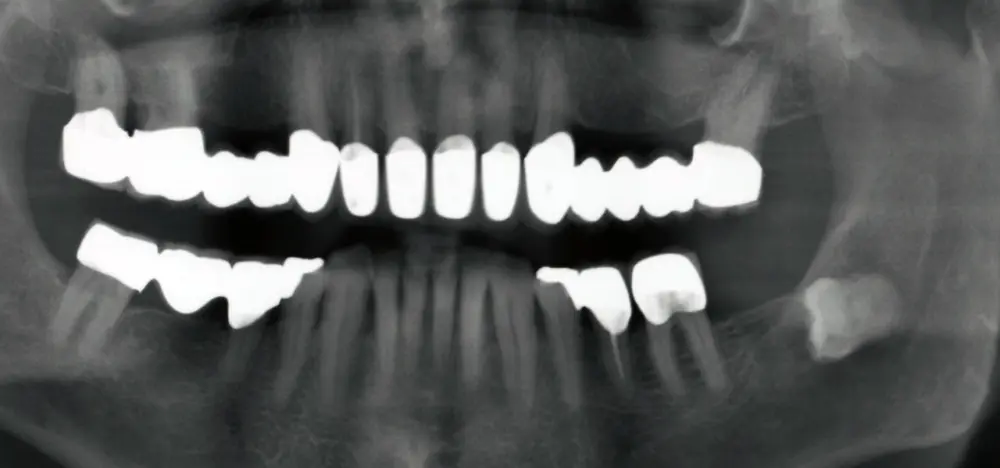
Eine erfolgreich behandelte Parodontitis kann zurückkehren
Auch wenn die Parodontitis erfolgreich behandelt wurde, kann sie zurückkehren, wenn die bakteriellen Zahnbeläge durch die Patienten nicht effektiv in Schach gehalten werden. Wer einmal wegen Parodontitis behandelt wurde, muss deshalb ein Leben lang sorgfältig nachbetreut werden: Mindestens einmal pro Jahr müssen alle Zahnfleischtaschen nachgemessen werden. Es muss regelmäßig überprüft werden, wie gut die häusliche Mundhygiene funktioniert, und sich vertiefende Zahnfleischtaschen müssen frühzeitig nachbehandelt werden.
Je nach Schweregrad der Erkrankung und individuellem Risiko ist das zwei- bis viermal pro Jahr erforderlich. Diese Behandlung wird Unterstützende Parodontitistherapie (UPT) genannt und ermöglicht parodontale Gesundheit und Zahnerhalt über Jahre und Jahrzehnte.
Schwerpunkt: „Diabetes und Parodontitis“
- Zähne in Gefahr: Was hat das mit Diabetes zu tun?
- Mundgesundheit: Was Diabetes und Parodontitis verbindet
- Parodontitis vorbeugen: Sie haben es selbst in der Hand!
von Prof. Dr. med. dent. Peter Eickholz
Erschienen in: Diabetes-Journal, 2017; 66 (11) Seite 18-21
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Behandlung

4 Minuten
- Leben mit Diabetes

14 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist ein umfassendes Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
hexle postete ein Update in der Gruppe In der Gruppe:Diabetes-Technik vor 3 Tagen, 16 Stunden
Hallo,
das neueste update für iOS ist inzwischen das 26.4.2. ich nutze den Dexcom g7 und die Freigabe von Dexcom ist derzeit bei 26.3.1.
Wer sein Smartohone für online banking nutzt, muss bestätigen, dass updates regelmäßig gemacht werden. Ich finde es eine Zumutung, dass die Technik von Dexcom uns da immer so hinhält. Gibt es eine offizielle Stelle, die da mal intervenieren kann?-
ole-t1 antwortete vor 1 Tag, 12 Stunden
Hallo hexle,
ich finde die Update-Empfehlungen von Dexcom auch etwas unbefriedigend.
Allerdings steht auf der Kompatibilitäts-Seite auch:
Zitat: “Sie können diese App auf jedem Betriebssystem verwenden, das die Mindestanforderungen erfüllt. Dexcom empfiehlt jedoch …”Eine “offizielle Stelle” bei Dexcom ist mir nicht bekannt, vom generellen Kundenservice mal abgesehen.
Bei ernsthaften, tatsächlichen Funktionsstörungen gäbe es noch die Möglichkeit, eine Meldung beim BfArM zu eröffnen.
Beste Grüße
-
ole-t1 antwortete vor 1 Tag, 12 Stunden
PS Ich wollte noch ergänzen: Eine aktuelle ernsthafte Funktionsstörung sehe ich hier nicht gegeben.
-
schorschlinger antwortete vor 1 Tag, 9 Stunden
Sicherheits-Updates der Betriebssysteme haben immer absolute Priorität. Dexcom und Abbott sind definitv sehr langsam mit den Tests und Freigaben. Beim G7 hat Dexcom etwas an Geschwindigkeit gewonnen, aber für G6 ist noch nicht einmal Android 16 getestet, das seit einem Jahr verfügbar ist. An Medizinprodukt-Freigaben liegt das nicht und besonders seriös und professionell ist es auch nicht. Neue Smartphones kann man nur mit aktueller OS-Version kaufen und wenn die nicht freigegeben ist, kann man theoretisch gar kein Smartphone sicher für Sensor oder AID-System verwenden. So war z. B. iOS 26 lange Zeit nicht auf den Listen, aber iPhones nur mit iOS 26 erhältlich. Die Listen verlieren damit zeitweise ihren eigentlichen Nutzen. Intervenieren können Anwender/Kunden mit Beschwerden bei den Hotlines.
-
hexle antwortete vor 8 Stunden, 31 Minuten
@ole-t1: Danke Ole für deine Rückmeldung.
-
hexle antwortete vor 8 Stunden, 29 Minuten
@schorschlinger: Danke für deine Rückmeldung. Beschwerden bringen einen da leider auch nicht weiter….
-
-
uho1 postete ein Update vor 1 Woche, 2 Tagen
Hat jemand bereits Erfahrungen mit der Medtrum Pumpe und dem dazugehörigen Sensor?
-
diahexe postete ein Update vor 2 Wochen, 3 Tagen
Hallo, ich habe mal eine Frage. Was macht ihr mit euren “Altgeräten”? Bei mir haben sich diverse Pumpen, BZ Messgerät, Transmitter usw angesammelt. Die Krankenkasse möchte sie nicht zurück, wegwerfen wäre zu schade. Kennt jemand eine Organisation, die diese Geräte annimmt?
-
gregor-hess antwortete vor 1 Woche, 5 Tagen
Liebe diahexe,
Du könntest dazu mal bei „Insulin zum Leben“ nachfragen. Das ist ein gemeinnütziger Verein, der vornehmlich Insulin, das hierzulande nicht mehr benötigt oder verwendet wird, in Weltregionen schickt, in denen großer Bedarf dafür herrscht. Soweit mir bekannt ist, nehmen die auch viele Diabetes-Hilfsmittel an. Hier findest Du die Website: https://www.insulin-zum-leben.de/
Viele Grüße
Gregor aus der Diabetes-Anker-Redaktion -
diahexe antwortete vor 1 Woche, 5 Tagen
@gregor-hess: Vielen lieben Dank. Ich hatte schon beim Roten Kreuz nachgefragt, die wollten allerdings die BZ Messgeräte nicht, angeblich wären sie zu alt (5 Jahre), obwohl es die Geräte genauso noch gibt und sie einwandfrei funktionieren.
-
crismo antwortete vor 4 Tagen, 7 Stunden
@gregor-hess: das ist ein sehr guter Hinweis. Ich war schon persönlich bei der Gründerin des Vereins und habe Insulin abgegeben. Diese Frau macht wirklich einen tollen Job und bringt das Insulin regelmäßig nach Afrika. Sie nimmt Insulin, Pens, Pennadeln, Lanzetten, Blutzuckerteststreifen usw…
Kann es nur empfehlen!!!
-








