- Behandlung
Diabetes im Vorschulalter
4 Minuten

Sarah ist drei Jahre alt und hat seit zwei Jahren Diabetes. Klar ist, dass sie selbst noch keine Verantwortung für ihre Diabetestherapie übernehmen kann – das ist allein Sache ihrer Eltern oder anderer Erwachsener. Haben Kinder im Vorschulalter Diabetes, sollten die Eltern auf klare Regeln setzen, um ihr Kind nicht zu überfordern. Außerdem ist es wichtig, den Diabetes altersgerecht zu erklären und nicht zu fürsorglich zu sein. Schulungsprogramme können helfen, diese großen Aufgaben zu meistern.
Kleine Kinder haben nicht zuletzt wegen der Unvorhersehbarkeit von körperlicher Bewegung und Nahrungsaufnahme besonders häufig Schwankungen der Glukosewerte. In Deutschland werden daher über 95 Prozent der Vorschulkinder mit einer Insulinpumpe behandelt.
Damit kann der basale Insulinbedarf, also der Insulinbedarf ohne Nahrungsaufnahme, selbst mit kleinsten Mengen z. B. stündlich passend individuell programmiert werden. Wenn sich der Insulinbedarf ändert, z. B. bei den gerade im Kindergartenalter häufigen Infekten, kann auf Knopfdruck die Dosis für einen Zeitraum entsprechend geändert werden.
Technik lässt die Eltern durchschlafen
Der Insulinkatheter liegt mit seiner Kanüle unter der Kleidung „im Babyspeck“ und wird alle zwei bis drei Tage gewechselt. Durch die Kombination der Insulinpumpe mit einem Glukosesensor, der auch im Unterhautfettgewebe liegt, können die Eltern und Betreuer immer sehen, wie die Werte sind, und werden durch Alarme auf zu niedrige oder zu hohe Werte hingewiesen. Droht der Glukosewert z. B. unter 70 mg/dl (3,9 mmol/l) zu fallen, schaltet die Pumpe sich vorher automatisch aus. Dadurch können die Eltern beruhigt durchschlafen.
Das Fallbeispiel: Sarah (3 Jahre) hat seit zwei Jahren Diabetes
Sarah hat eine Insulinpumpe mit Sensor, und es war trotzdem sehr schwierig, einen Kindergarten zu finden, der sie betreuen konnte. Ihre Eltern fragen, was ihr Kind davon versteht und wie ihr der Diabetes erklärt werden kann? Sarah soll möglichst normal und unbelastet aufwachsen. Was sollten Eltern bei der Erziehung beachten, damit Sarah eine gute Zukunft hat?
Klare Regeln sind wichtig
Um sich in der komplizierten Welt zu orientieren, benötigen auch Kinder dieser Altersgruppe Regeln, die ihrer Auffassungsgabe angepasst sind. Entscheidungshilfen im Sinne von eindeutigen „Schwarz-Weiß-Regeln“ sind dazu am ehesten geeignet. Komplizierte Vorgaben, bei denen mehrere Aspekte beachtet und gegeneinander abgewogen werden müssen, überfordern Sarah (siehe „Der Fall“) dagegen.
Deshalb führt eine schwankende Haltung zwischen Nachgiebigkeit und Strenge, z. B. beim Thema Ernährung und Süßigkeiten, statt zu einer Entlastung eher zu Unsicherheit. Konsequentes elterliches Handeln und eindeutig festgelegte Abläufe bei der Diabetesbehandlung (z. B. beim Legen von Katheter und Sensor mit verlässlichen Ritualen) helfen Sarah, die noch unüberschaubare Krankheit einzuordnen.
Wie erklärt man Sarah den Diabetes?
Die Vorstellungen, die Sarah über ihren Körper und Krankheiten hat, ist Ausgangspunkt für kindgemäße Diabeteserklärungen: Kindergarten- und Vorschulkinder kennen von ihrem Körperinneren zunächst einmal das, was sie hineingetan haben, also ihre Nahrung. Hinzu kommen die Elemente, die sie konkret wahrnehmen können, z. B. Knochen, die sie ertasten, oder Blut, das aus einer Schürfwunde an ihrem Knie sickert. „Das Insulin ist gut für dich, damit aus dem Essen in deinem Bauch Kraft wird“, erklärt die Mutter Sarah.
Das Zeitverständnis von Sarah ist in dieser Entwicklungsphase weit vom Denken Erwachsener entfernt. Sarah orientiert sich an der aktuellen Gegenwart und erlebt die Zeit als „ständiges Jetzt“. Erst gegen Ende der Kindergartenzeit kann sie „heute“, „morgen“ oder „gestern“ wie Erwachsene verstehen. Versuche, Sarah beispielsweise den Nutzen von Stoffwechselkontrollen damit zu erklären, dass Folgeerkrankungen verhindert werden sollen, verfehlen ihr Ziel und rufen nur Ängste vor etwas Ungreifbarem hervor.
Diabetes kann als Strafe erlebt werden
Mehrere Untersuchungen zeigen, dass jüngere Kinder Krankheit als Strafe interpretieren. Nicht zuletzt festigen typische Ermahnungen, wie „Iss nicht so viele Süßigkeiten, sonst wirst du krank!“ diese Vorstellung. Viele Kinder entwickeln daraus nach der Diagnose ihres Diabetes Schuldgefühle, die sie aus Scham gegenüber ihren Eltern und dem Behandlungsteam nicht zu erwähnen wagen.
Auch medizinische Maßnahmen werden als Strafe interpretiert. Die typisch Ich-zentrierte Perspektive macht es Sarah schwer, hinter unangenehmen oder schmerzhaften Behandlungsschritten die eigentlich positive Absicht ihrer Eltern zu erkennen. Ruhige, anschauliche Erklärungen, die sich am aktuellen Geschehen, d. h. „Was geschieht? Wie lange dauert es?“, orientieren, nimmt Sarah am ehesten die verständliche Angst und Unsicherheit.
Überfürsorglichkeit vermeiden
Die Verantwortung für die Diabetestherapie liegt im Fall jüngerer Kinder ausschließlich bei den Eltern oder anderen erwachsenen Betreuern. Dabei besteht die Gefahr, dass Eltern die notwendige Fürsorge auch auf Lebensbereiche übertragen, in denen Sarah bereits relativ selbstständig sein kann. Diese gut gemeinte (Über-)Fürsorglichkeit kann Sarahs Selbstbild beeinträchtigen und zu sozialem Rückzug und geringem Selbstvertrauen führen.
In der Beratung und Schulung von Sarahs Eltern sollte deshalb die Förderung altersgemäßer Selbstständigkeit außerhalb der Therapie bei täglichen Aufgaben in der Familie, im Kindergarten oder bei Freizeitaktivitäten besprochen werden. So kann die motorische Geschicklichkeit von Sarah genutzt werden, um ihr kleine „wichtige“ Aufgaben bei der Diabetesbehandlung, z. B. die Vorbereitung eines neuen Katheters oder des Sensors, zu überlassen.
Eltern tragen große Verantwortung
In der AMBA-Studie wurden im Jahr 2018 bundesweit in 9 Diabeteszentren Eltern von Kindern mit einer Diabetesdiagnose vor dem 14. Lebensjahr mittels 1 144 strukturierter Fragebögen anonym befragt. Die Studie zeigt auf, wie weitreichend die psychosoziale Dimension der Diabetesdiagnose für Familien – insbesondere für Mütter – ist. Über relevante finanzielle Folgen berichten 46 Prozent der Familien.
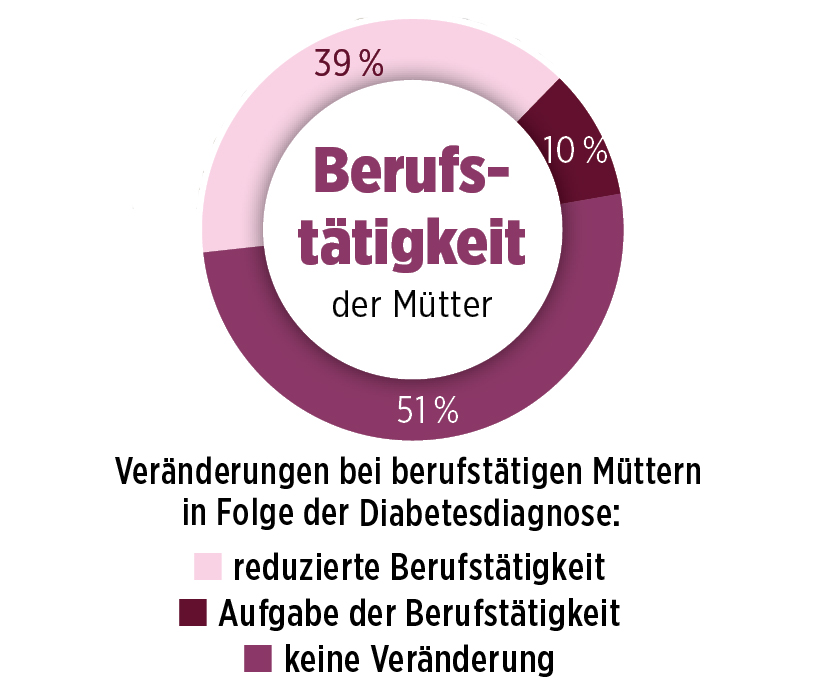
In Folge der Diabetesdiagnose reduzieren 39 Prozent der Mütter ihre Berufstätigkeit und 10 Prozent geben sie auf. Bei Vätern ergeben sich kaum Veränderungen. Erhöhte psychosoziale Belastungen erleben 62 Prozent der Mütter, 41 Prozent der Väter, 47 Prozent der betroffenen Kinder und 20 Prozent der Geschwister. Je jünger ein Kind ist, wenn es an Diabetes erkrankt, umso ausgeprägter sind die Folgen.
Altersgerechte Schulungsprogramme
Helfen kann Eltern z. B. das Schulungsprogramm DELFIN (Das Elternprogramm für Familien von Kindern mit Diabetes) mit einem Schwerpunkt in der psychosozialen Betreuung. Im Mittelpunkt der 6 Kurseinheiten steht die praktische Erarbeitung von Lösungsansätzen für typische Familienkonflikte rund um den Diabetes. Wenn Sarah in die Schule kommt, gibt es ein spezielles Trainingsprogramm zur Einschulung für 5- bis 7-jährige Kinder mit Typ-1-Diabetes: Fit für die Schule (Kirchheim- Verlag).
Die Einschulung ist für alle Kinder ein spannender erster Schritt in die Welt der Großen. Das Programm verbindet praktische Erfahrungen aus der Diabetesschulung für die Jüngsten, Wünsche von Eltern und Lehrkräften und entwicklungspsychologische Grundlagen. In Fit für die Schule werden die Grundlagen eines Diabetestrainings für Vorschulkinder zusammen mit einem Curriculum und vielen erprobten Tipps für spielerische Übungen vorgestellt.
Schwerpunkt „Dimensionen des Typ-1-Diabetes“
- Diabetes im Vorschulalter
- Auf dem Weg in die Selbstständigkeit
- Den eigenen Diabetesweg finden
- Hochbetagt leben mit Typ-1-Diabetes
Erschienen in: Diabetes-Journal, 2021; 70 (1) Seite 18-20
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Ähnliche Beiträge
- Technik

8 Minuten
- Behandlung

17 Minuten
Alle wichtigen Infos und Events für Menschen mit Diabetes – kostenlos und direkt in deinem Postfach. Mit unserem Newsletter verpasst du nichts mehr.
Geschichten, Gemeinschaft, Gesundheit: Der Diabetes-Anker ist das neue Angebot für alle Menschen mit Diabetes – live, gedruckt und digital. Der Diabetes-Anker und die Community sind immer da, wo du sie brauchst. Für alle Höhen und Tiefen.
über deinen Diabetes?
Die Antworten werden anonymisiert gesammelt und sind nicht mit dir oder deinem Profil verbunden. Achte darauf, dass deine Antwort auch keine Personenbezogenen Daten enthält.
-
anseaticids postete ein Update vor 2 Tagen, 23 Stunden
Wenn eine Diabetesdiagnose in eine Familie kommt, steht oft erst einmal alles Kopf.
Besonders für Kinder bedeutet sie eine enorme Veränderung und für Eltern die tägliche Sorge: „Wird mein Kind in der Kita oder Schule gut begleitet? Ist es sicher? Kann es trotz Diabetes unbeschwert Kind sein?“
Genau aus diesen Fragen heraus ist Hanseatic Kids entstanden: ein Herzensprojekt, das Kindern mit Diabetes im Alltag Sicherheit gibt und Familien entlastet.
Wir möchten dafür sorgen, dass kein Kind aufgrund seines Diabetes auf Ausflüge, Spielzeiten oder Schulaktivitäten verzichten muss. Unsere Begleiterinnen und Begleiter sind speziell geschult und unterstützen
individuell: beim Blutzuckermanagement, in Notfallsituationen, im Unterricht oder auf dem Pausenhof.So können Kinder lernen, wachsen und
selbstständig werden und Eltern wissen, dass ihr Kind gut aufgehoben ist.
Unsere Mission ist einfach:✔ Kindern Sicherheit geben
✔ Familien den Alltag erleichtern
✔ Kita- und Schulteams entlasten
✔ und vor allem: jedes Kind dabei unterstützen, frei und unbeschwert aufzuwachsen, trotz Diabetes.Gerade in den ersten Wochen nach der Diagnose oder wenn Unsicherheiten bestehen, sind wir an der Seite der Familien. Gemeinsam mit Eltern, Lehrkräften und Fachpersonal schaffen wir ein Umfeld, in dem Kinder sich wohlfühlen und ohne Angst lernen können.
Dieses Projekt ist für uns mehr als Arbeit, es ist eine Herzensangelegenheit. Jedes Kind hat das Recht auf Teilhabe, Freude und Freiheit. Wir möchten dazu beitragen, dass dies Wirklichkeit wird.
Wer mehr über unsere Arbeit erfahren oder Unterstützung anfragen möchte, kann sich jederzeit melden:
📧 moin@hanseatic-kids.de
📞 040 851 59 747 -
stephanie-bagehorn postete ein Update vor 5 Tagen, 22 Stunden
Passend zu den kommenden Osterferien: Ein Backtipp für die ganze Familie: https://diabetes-anker.de/eltern-und-kind/wenn-diabetes-mit-im-osternest-liegt-gemeinsames-backen-mit-den-kindern/
Wenn Diabetes mit im Osternest liegt: gemeinsames Backen mit den Kindern – Diabetes-Anker
Ostern steht vor der Tür und im Gepäck sind viele süße Versuchungen. In diesem Zusammenhang stellt sich die Frage, wie zu starke Blutzucker-Anstiege bei Diabetes durch süßes Gebäck vermieden werden können. Selbst zu backen – erst recht gemeinsam mit den … Read more
-
othenbuehler postete ein Update vor 6 Tagen, 14 Stunden
Viele Menschen mit Typ-1-Diabetes berichten, dass sich ihr Insulinbedarf im Verlauf des Menstruationszyklus verändert – oft deutlich spürbar, aber bisher kaum systematisch erfasst.
Genau hier setzt die TIMES-Studie an. Wir möchten besser verstehen, wie sich der Zyklus auf Glukosewerte und Insulinbedarf auswirkt – und wie Betroffene damit im Alltag umgehen.
👉 Wen suchen wir?
Personen mit Typ-1-Diabetes (18–40 Jahre), wohnhaft in Deutschland, mit regelmässigem Menstruationszyklus und Nutzung eines automatisierten Insulinabgabesystems.👉 Was bedeutet die Teilnahme?
Dauer: 6 Monate, bequem alles von zu Hause aus
Erfassung von Insulin-, Zyklus- und Aktivitätsdaten
Als Dankeschön: Clue-Abo (1 Jahr), Garmin-Uhr (zum Behalten) + Aufwandsentschädigung (siehe Flyer)Mit eurer Teilnahme helft ihr, Diabetes-Technologien zukünftig besser an zyklusbedingte Veränderungen anzupassen 💙
Mehr Infos im Flyer 👇












